Resumen
Definición: linfadenopatía. Cualquier anormalidad de los ganglios linfáticos; por uso común usualmente se restringe a ganglios linfáticos aumentados de tamaño.
Sinónimos: aumento de tamaño de los ganglios linfáticos
Comentario: puesto que “adeno” específicamente se relaciona a una estructura gangliolar y dado que los ganglios linfáticos no son glándulas, el termino no es preciso y se recomiendo que se remplace por su sinónimo. (Vea también: Embolismo pulmonar: comparación prospectiva de la tac helicoidal con la gammagrafía de ventilación- perfusión)
Santiago Restrepo, MD,* Iván Solarte, MD**
Introducción
Los ganglios linfáticos tienen en su interior linfocitos B, localizados en losmfolículos linfoides; linfocitos T, situados en las áreas paracorticales, y macrófagos en los nodos sinusales. Los linfáticos drenan muy diversas zonas del organismo y el fluido que llega a los ganglios linfáticos puede contener antígenos que provocan respuesta inmunológica celular.
Los macrófagos cumplen la importante función de fagocitos de desechos y microorganismos que llegan en el liquido linfático, facilitando su destrucción y la presentación d antígenos a los linfocitos.
El púlmon tiene una rica red de linfáticos que drenan las vías aéreas y el parenquima, los cuales, al llevar antígenos a los ganglios linfáticos regionales, puede producir su agrandamiento.
Los ganglios linfáticos puedn aumentar el tamaño cuando ocurre un incremento en el número y tamaño de los folículos linfoides, con proliferación de los linficitos o de los macrófagos en respuesta, por ejemplo, a un antígeno, a estímulos fagocíticos o a factores desconocidos como los involucrados en el desarrollo de los linfomas.
Por otra parte, los ganglios pueden ser filtrados por células que normalmente no se encuentran presentes en ellos, por ejemplo, por células leucémicas, por células de un carcinoma matastásico o por macrófagos llenos de material en enfermedades de depósito de límpidos.
El hallazgo de ganglios aumentados de tamaño en la radiografía del tórax puede darse en pacientes asintomáticos o en personas que consultan por tos o disnea relacionadas con la compresión de la vía aérea por el ganglio. También puede ser causada de síndrome de la vena cava o de la subclavia, de parálisis de la cuerda vocal cuando hay compromiso del laríngeo recurrente y de parálisis diafragmática o de disfagia.
Localización del compromiso gangliolar
La localización del compromiso gangliolar puede ayudar al diagnóstico diferencial, así por ejemplo, la presencia de ganglios aumentados de tamaño en la región hiliar y de manera bilateral, en pacientes asintomáticos, sugiere sarcoidosis; el carcinoma broncogenético se asocia en su inicio con ganglios aumentados de tamaño en la regíon hiliar ipsilateral al tumor; el crecimiento ganglionar.asimétrico y bilateral en la región mediastinal es característico de los linfomas.
La tuberculosis se asocia con la presencia de ganglios aumentados de tamaño en la región hiliar, de forma unilateral, mientras que en la coccidiodiomicosis, el compromiso hiliar es más frecuentemente bilateral. Por otra parte, las neumonías virales o bacterianas rara vez se asocian con la presencia de ganglios aumentados de tamaño.
Anatomía y evaluación por imágenes diagnósticas de los ganglios linfáticos del tórax
Hay numerosos ganglios linfáticos en el tórax, principalmente en el mediastino, y en los hilios pulmonares, pero también los hay en el parenquima pulmonar y en la pared torácica.
La Tomografía Axial Computadorizada (TAC) “revolucionó” nuestra capacidad diagnóstica respecto al crecimiento de los ganglios linfáticos, al permitirnos una mayor capacidad para identificarlos en los diferentes territorios anatómicos, con mayor sensibilidad y especifidad de lo que hasta ese momento era posible con la radiografía convencional, tanto por la radiografía simple como por la tomografía lineal.
Los ganglios linfáticos del mediastino anterior pueden ser divididos en dos grupos: los esternales (parientales anteriores o mamarios internos) y los mediastinales anteriores prevasculares. Estos están en íntima vecindad con estructuras vasculares como la vena cava superior, la vena innominada, y la aorta ascendente.
En el medistino medio los ganglios linfáticos se dividen en apriétales y viscerales. Los parientales se localizan a lo largo de la circunferencia inferior dl pericardio y en los ligamentos pulmonares. Los vescerales, mucho más numerosos, se clasifican adicionalmente de a cuerdo a su localización anatómica en paratraqueales, petraqueales, trequeobronquiales, broncopulmonares y subcarinales o del conducto atenioso.
La clasificación y nomanclatura sugerida por la American Thoracic Society (ATS) es de particular utilidad en la comparación de los estadíos en pacientes con cáncer broncogenetico (Figura N°1).
El tamaño habitual de estos ganglios linfáticos normales es de 3 a 6 mm. En el plano transversal. Hoy en día se consideran patológicos si su tamaño es de 11 a 12 mm. en adelante. La capacidad diagnóstica de la radiografía simple del tórax para la detección de adenopatías mediastinales es pobre, con una sensibilidad del 47% y una exactitud del 60%.
Capacidad del TAC para detectar ganglios linfáticos
La capacidad de la TAC para detectar estos ganglios linfáticos es variable dependiendo tanto de la localización, como de su tamaño y la densidad del tejido adyacente a los mismos, como por ejemplo, de la cantidad de grasa en el mediastino. Su detección es más confiable y más fácil si se realiza el estudio de TAC con inyección de medio de contraste intravenoso, e idealmente con técnica helicoidal (Figura N°2).
En nuestra experiencia la TAC helicoidal con contraste tiene una sensibilidad cercana al 100% para detectar ganglios linfáticos mnediastinales aumentados de tamaño, permitiendo además, identificar multiples ganglios linfáticos de tamaño normal, en diferentes territorios anatómicos mediastinales como en las regiones paratraqueales, precarinales o en la ventana aorto-pulmonar.
El hilio pulmonar es un área anatómica localizada de forma imprecisa entre el mediastino medialmente y el tejido pulmonar lateralmente, que contiene bronquios, arterias y venas pulmonares y sistemáticas, nervios autonómicos y ganglios linfáticos.
La sensibilidad de la radiografía simple del tórax para detectar metástasis a ganglios linfáticos hiliares a partir de Ca broncogénico es baja, con una exactitud diagnóstica de la tomografía oblicua del hilo a 55; en la detección de edenopatías hiliarés, se ha informado entre un 75% y un 80%.
Por el contrario, la TAC con contraste, en adquisiciones dinámicas, ha demostrado una exactitud diagnóstica dell 96%. Una adecuada técnica de TAC, con un bolo de medio de contraste IV, y con cortes delgados en la región de los hilos pulmonares, permite claramente diferenciar entre las estructuras vasculares, y es hoy por hoy el examen de elección para su valoración.
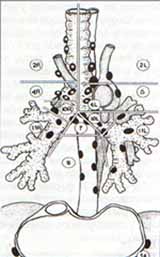
Figura No 1. Clasificación de los ganglios linfáticos mediastinales, de acuerdo a la American Thoracic Society.
2R Ganglios linfáticos paratraqueales superiores derechos.
2L Ganglios linfáticos paratraqueales superiores izquierdos.
4R Ganglios linfáticos paratraqueales inferiores derechos.
4L Ganglios linfáticos paratraqueales inferiores izquierdos.
5 Ganglios linfáticos de la ventana aorto-pulmonar.
6 Ganglios linfáticos mediastinales anteriores anteriores (prevalculares)
7 Ganglios linfáticos subcarinales.
8 Ganglios linfáticos paraesofágicos.
9 Ganglios linfáticos de los ligamentos pulmonares derecho e izquierdo.
10R Ganglios linfáticos traqueobronquiales derechos.
10L Ganglios linfáticos peribronquiales izquierdos
11 Ganglios linfáticos intrapulmonares.
14 Ganglios linfáticos diafragmáticos superiores.(con asterisco* se señalan quellos que pueden ser demostrados por mediastinoscopia)
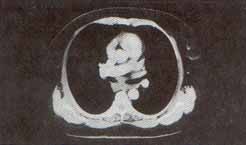
Figura No 2. TAC helicoidal, en la que se demuestran ganglios anormalmente prominentes en la región subcarinal, en una paciente con sarcoidosis confirmada histológicamente.
La Resonancia Magnética (RM) también es un gran examen de gran utilidad en la detencción del agrandamiento de ganglios linfáticos en el tórax, especialmente en el mediastino y en los hilos pulmonares.
La gran ventaja que este método puede tener sobre la TAC es la de no requerir del uso de medio de contraste yodado por lo que en pacientes con influencia renal, asma, antecedentes atópicos o de reacciones adversas anteriores a medios de contraste yodado, la RM el contraste relativo entre la ausencia de señal del pulmón, de la vía aérea y de las estructuras vasculares, es lo que permite la identificación de los ganglios linfáticos anormales.
Generalmente sólo se requieren secuencias ponderadas en T1 para este propósito, tanto en planos axial como coronal (Figura No 3). Su principal limitación radica en su incapacidad de permitir una valoración |confiable del parénquima pulmonar, como detectar intersticio pulmonar.
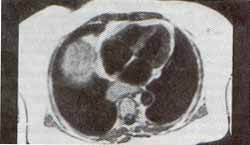
Figura No3. Resonancia magnética, en el plano axial, en secuencia de pulso Spin Echo T1, en la misma paciente anterior, con sarcoidosis, en la que se observa un importante crecimiento ganglionar mediastinal retrocardiaco, e inmediatamente anterior a la columna vewrtebral.
Los diagnósticos diferenciales ante la presencia de crecimiento en el tamaño de los ganglios linfáticos en cualquiera de los diversos territorios anatómicos descrito son múltiples.
Causas frecuentes de la linfadenopatía
- Tuberculosis (muy característico en primoinfección)
- Micosis (Histoplasmosis, Cocodioidomicosis y Blastomicosis
- SIDA (Pneumocystis carinii, citomegalovirus microbacterias atípicas, sarcoma de Kaposi y Linfoma)
- Carcinoma broncogenético
- Linfoma y leucemia
- Metástasis
- Neumococinosis (enfermedad de los trabajadores de carbón y silicosis en la que pueden estar extensamente calcificados con un patrón laminar en capas, conocido como en “cáscara de huevo”)
- Sarcoidosisi.
Causas infrecuentes
- Amiloidosis
- Enfermedad de Castlema (Hiprrplasia linfática Nodular Gigante)
- Colagenosis (Artritis reumatoidea, Lupus E.S., Enfermedad mista del Colágeno).
- Reacciones a drogas (hidantoina, metrotrexate).
- Alveolitis alérgica extrínseca.
- Infecciones infrecuentes como Anthrax, Tularemia, Plaga, Brucelosis.
- Infecciones virales (Mononucleosis infecciosa, varicela, rubéola, fiebre por arañazo de gato).
- Granulomatosis de Wegener.
- Eritema nodoso.
- Adenomegalias idiopáticas o inespecíficas.
Los estudios con imágenes diagnósticas son importantes, particularmente con la TAC, no sólo para identificar la presencia y de ganglios agradados sino también para detectar hallazgos anormales en sitios como parénquima pulmonar los cuales junto con la información clínica nos ayudan a precisar la patología subyacente. Ante la presencia de crecimiento de ganglios linfáticos extratorácicos como en las regiones auxiliares, o en las regiones supraclaviculares, muchos de los diagnósticos diferenciales ya mencionados deben también ser considerados.
Bibliografia
1. Fraser RG, Peter Paré JA, Paré PD, Fraser RS, Genereux GP. Diagnosis of diseases of the chest. 3a edición.
Glossary of words, terms and symbols in chest medicine and roentgenelogy 1989; Tomo 2;23 W B Saunders company. Philadelphia.
2. Amarican Thoracic Society: Clinical staging of primary lung cancer. Am Rev respir Dis. 1983; 127: 659.
3. Wegener OH. Whole body computed tomography. 2a edición. Blackwell scientific Publications. Boston, MA, USA Capítulo 6. The mediastinum. 1992; 137-70.
4. Oler SP, Baker DM, Link KM, Lesko NM. MRI Decisions. September- Cctober 1993; 3: 24-32.
5. Link KM, Loehr SP, Buff B, Martin EM. MRI evaluation of the medistinum. Part 2: meddle mediastinum. September- October 1993: Vol. 7 No. 3: 2-16.
6. Loehr SP, Link KM, Martin EM. MRl evaluation of the mediastinum. Part 3: posterior mediastinum: MRl Decisions. November- December 1993; Vol. 7 No.3: 2.16.
7. Reeder and Felson´s Gamuts in Radiology. A comprenhensive list of roentgen diferential diagnosis. Reeder Maurice M., bradley William 3a edición. Springer- Verlag, New York 1993; 129-20.
8. Glazer GM, Francis JR, Shirazi KK, et al. Evaluation of the pulmonary hilum: comparison of conventional radiography, 55o posterior oblique tomography, and dynamic computed tomography. J Compust Assist Tomogr. 1983; 7:983.
9. Osborne DR, Korobkin M, Ravin CE, et al. Comparison of plain radiography, conventional tomography, and computed tomography, in detecting intrathoracic lymph node metastases. Radiology 1983; 142: 157.
10. Swesen SJ, Brown LR. Conventional radiography of the hilum and mediastinum in bronchogenic carcinoma. Radiol Clin North Ameri. 1990; Vol 28 (3): 521-38.
Chiles C. CT of the pulmonary hilum. Radiol Clin North Americ 1990; 28(3): 539.53.