Alfredo Jácome Roca, M. D., F.A. C. P.
Académico de número
Para poder circular en la sangre, los lípidos plasmáticos se solubilizan incorporándose a las partículas llamadas lipoproteínas que los transportan para su metabolismo.
El núcleo central de la lipoproteína o “core” contiene lípidos no polares: triglicéridos y ésteres de colesterol, mientras que la capa superficial contiene apoproteínas fosfolípidos y colesterol libre. (Fig.1).
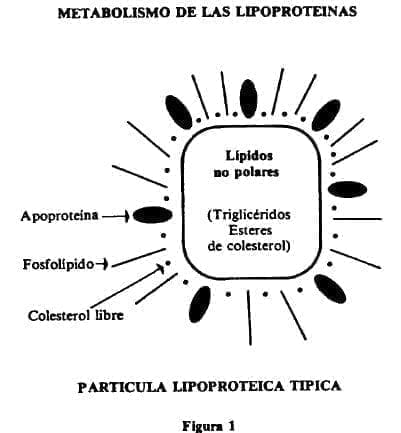
La composición de las diferentes lipoproteínas es importante por su potencial aterogénico o antiaterogénico. Las de baja densidad (LDL, Low Density Lipoproteins) ricas en colesterol, son las más implicadas en la fisiopatología de la enfermedad coronaria, al tiempo que se reconoce el efecto “protector” del colesterol contenido en algunas de las sub fracciones de las de alta densidad (HDL), particularmente la subfracción 2.
Las lipoproteínas transportadoras de triglicéridos, o sea los quilomicrones para los exógenos y las de muy baja densidad (VLDL, Very Low Density Lipoproteins) para los endógenos, tienen una importancia relativa en lo que a enfermedad coronaria prematura se refiere, pero juegan un papel importante en la génesis de pancreatitis y aparición de xantomas. (Tabla 1).
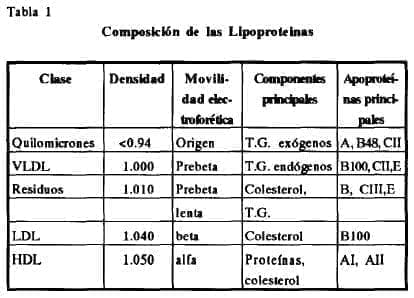
Una dieta americana no modificada contiene 100 veces más triglicéridos que colesterol. La absorción de ambos se hace a nivel intestinal, aunque tanto triglicéridos como colesterol son también producidos por el hígado.(Fig.2).

En el metabolismo de las lipoproteínas intervienen las diferentes apoproteínas que se fijan a receptores tisulares específicos donde sufren la acción de enzimas como la lipoproteína-lipasa (que desdobla triglicéridos) la LCAT (Lecitin Colesterol Acil Transferasa) que origina ésteres de colesterol y lisolecitina. para que los primeros sean transportados al hígado por vía HDL y excretados por la bilis o la HMG-CoA reductasa (Hidroxi Metil Glutaril-CoA-reductasa) que interviene en la producción endógena de colesterol pero que se inhibe al aumentar el colesterol libre intracelular, después de que la LDL se “internaliza” por endocitosis, previo contacto con su receptor. (Fig. 3).
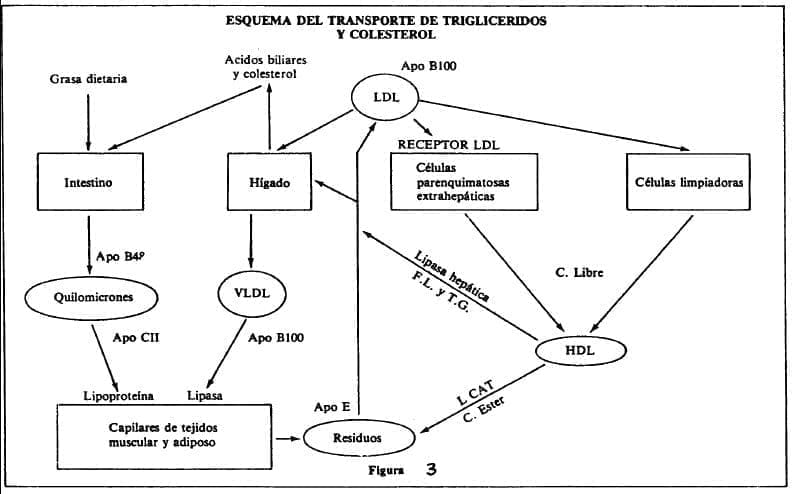
Es importante conocer en cierto detalle el metabolismo de las lipoproteínas y de sus componentes para entrar a estudiar la fisiopatología de las hiperlipoproteinemias tanto primarias como secundarias, tan imKrtantes en la génesis de la enfermedad coronaria. (Lea: Editorial, Piezas de la Historia)
El efecto aterogénico de las hiperlipidemias ha sido intensamente estudiado. Un aumento en las concentraciones de lipoproteínas de baja densidad (LDL) ricas en colesterol, se correlaciona con un riesgo mayor de desarrollar enfermedad coronaria; que de manera independiente igual ocurra con las lipoproteínas de muy baja densidad (VLDL) ricas en triglicéridos.
Es incierto, pero la hipertrigliceridemia puede asociarse a enfermedades consideradas como factores de riesgo coronario, tales como diabetes, obesidad, y la misma hipercolesterolemia; adicionalmente, la concentración de triglicéridos es inversamente proporcional a la de las lipoproteínas de alta densidad o protectoras.
Sinembargo, sólo un porcentaje relativamente bajo de adultos de más de 40 afios tienen niveles “óptimos” de colesterol (por debajo de 200 mgldl).
Por otro lado un reciente estudio a largo plazo efectuado en 3.806 hombresasintomáticos con hipercolesterolemia familiar que recibieron en forma doblemente ciega una dieta más colestiramina o una dieta más placebo mostró que en el primer grupo se obtuvieron mayores reducciones en el colesterol LDL y concomitantemente una significativa disminución en las muertes coronarias o en los infartos no fatales al compararlo con el segundo grupo, 10 que confirma una vez más el efecto aterogénico del Colesterol y la bondad de su reducción.
La fisiopatologfa de las lipoproteínas puede valorarse al examinar los sitios de su producción y de su catabolismo; estas macromoléculas pueden determinarse por ultracentrifugación o por electroforesis aunque este último procedimiento no siempre las diferencia bien. Los estudios electroforéticos no son necesarios en todos los casos y aunque anteriormente se enfatizaban, ahora pueden ser irrelevantes para decisiones terapéuticas.
El uso diagnóstico actual de los niveles de colesterol y triglicéridos y de las fracciones lipoproteícas ahora es suplementado con la disponibilidad de mediciones de apoproteínas B, Al, All, e isoformas de E.
Aunque las hiperlipoproteinemias genéticas o primarias y adquiridas o secundarias se tratan de clasificar por estos estudios, muchas de ellas (particularmente las hipercolesterolemias) permanecen inexplicadas y son multifactoriales (múltiples genes que interactúan en el ambiente).
O sea que la mayoría de los individuos con hiperlipidemia en la población general no presentan trastornos monogénicos definidos. Por otra parte, no todos los pacientes con alteraciones lipoproteicas genéticamente determinadas tienen necesariamente aumentada su predisposición hacia la enfermedad coronaria, pueden permanecer asintomáticos, o presentar otro tipo de complicaciones. (3,4).
Debido a que la enfermedad coronaria es una importante causa de mortalidad en el mundo desarrollado, precisamente en grupos etáreos en los que la producción económica e intelectual es mayor, por ejemplo en los hombres de mediana edad, se han creado grandes centros de estudio para analizar el problema como los de Framingham (Massachusetts), Albany (New York) o Helsinki (Finlandia).
Muchos médicos de hoy no inician un tratamiento dietético o medicamentoso a menos que el colesterol total se eleve por encima de 300 mgldl. En los primeros treinta años del estudio de Framingham, 90% de los pacientes de más de 50 años que tenían este nivel de colesterol desarrollaron enfermedad coronaria, o sea, que si sólo tratamos enfermos con este nivel de colesterol, ignoraremos un 75% de aquellos que eventualmente puedan desarrollar la enfermedad.
Aproximadamente un 40% de las personas que hicieron un infarto del miocardio durante los primeros 16 años del mismo estudio de Framingham tenían su colesterol entre 200 y 250 mgldl, un grupo de pacientes al que poca atención se le presta desde el punto de vista de sus lípidos. (5)
En un intento de clarificar la confusión en relación con los niveles de colesterol, el Panel de expertos para la detección, valoración y tratamiento de la hipercolesterolemia en adultos recientemente publicó una amplia guía para los médicos.
Así como para la hipertensión, la cifra máxima permitida es de 140/90 mm.Hg, la de calesterol es de 200 mgldl. si el paciente tiene entre 20 y 29 años; de 220, si tiene entre 30 y 39; Y de 240, para el mayor de 40 años; estos pacientes requieren tratamiento. (6)
Para bajar los niveles de colesterol se pueden hacer esfuerzos con dos enfoques diferentes: uno de salud pública, dirigido al grueso de la población. Otro individual, más al alcance del médico en su consultorio, para detectar y tratar los pacientes con moderado o alto riesgo de desarrollar enfermedad coronaria.
En los pacientes en los cuales el colesterol se encuentra por encima de 10 deseable, se debe valorar también el nivel de LDL cuya cifra ideal es menos de 130 mgldl. La persona está en el límite alto del riesgo si tiene las LDL entre 130 y 159, o es de alto riesgo si es mayor de 160 mgldl.
El alto riesgo es definitivo si además el enfermo, o bien es un coronario inobjetable pues tiene angina o tuvo un infarto, o bien presenta dos factores de riesgo adicionales como sexo masculino, historia familiar de padres o hermanos coronarios prematuros, es decir infarto o muerte súbita antes de los 55, fuman más de diez cigarrillos diarios, hipertensión, diabetes, obesidad severa, historia de enfermedad vascular periférica o cerebrovascular, o niveles bajos de HDL, es decir menos de 35 mg!dl.
Las principales causas de niveles reducidos de lipoproteína protectora son, además de las genéticas, el cigarrillo y la obesidad, el sedentarismo, las hormonas androgenéticas, progestacionales y anabólicas, los betabloquedores y la hipertrigliceridemia.
El sexo masculino se considera factor de riesgo pues la enfermedad coronaria es de 3 a 4 veces más frecuente en hombres que en mujeres en la edad media de la vida, y alrededor de dos veces más en los ancianos.
En la mayoría de los casos, la hipercolesterolemia no es secundaria a ninguna enfermedad sino que es primaria (7). En estos casos puede ser genética, es decir familiar, o esporádica, a menudo por dieta. Hay varias hiperlipidémias genéticas.
Entre las más importantes está la hipercolesterolemia familiar, un transtorno autosómico dominante de ~ptor LDL. Uno de cada 500 habitantes es heterocigoto y presentan niveles superiores a los 300 mg!dl, ¡cantomastendinosos bilaterales típicos, arco corneal, enfermedad coronaria prematura y una importante historia familiar de hipercolesterolemia.
Aproximadamente 5% de infartos antes de los 60 años tienen esta enfermedad en forma heterocigótica. Los hombres hacen el infarto a los 30 o 40 Y las mujeres a los 50 o 60, o más temprano si son fumadoras.
Otra es la hiperlipidemia combinada familiar; los miembros afectados pueden tener elevaciones de la LDL, de los triglicéridos o ambos. Tales pacientes generalmente no tienen xantomas tendinosos, pero es común que presenten enfermedad coronaria prematura. 15% de los pacientes con infarto antes de los 60 años presentan este trastorno.
La hipertrigliceridemia familiar es común (un caso por cada 500 personas) y aparentemente se hereda de manera autosómica dominante; el defecto presente lleva a un aumento en la producción hepática de triglicéridos (VLDL) y puede también haber un aumento en la síntesis de colesterol (algo que podría explicar la colelitiasis temprana); la elevación ocasional del colesterol en estos pacientes, se debe probablemente a que las VLDL que se acumulan lo contienen en cantidades significativas.
No se han observado en estos casos trastornos de la lipoproteína lipasa o del catabolismo de loo¡restos lipoprotéicos y los niveles de LDL son normales. La mayoría de estos individuos (que presentan hipertrigliceridemia después de los 20 años, con un padre ylo hermanos afectados) no tienen un aumento en la predisposición coronaria.
A veces se observa en ellos un “síndrome de quilomicronemia” característico, con historia de ataques de pancreatitis (causados por la quilomicronemia) y la presencia de xantomas eruptivos típicos asociadosa niveles de triglicéridos por encima de 2000 mgldl. (también con quilomicronemia).
Otras manifestaciones de este síndrome son la hepatoesplenomegalia, la lipemia retinalis, el impedimento en la memoria reciente y las parestesias de las extremidades; una electroforesis de lipoproteínas puede mostrar quilomicrones y también xantomas, a menos que se eleven los quilomicrones.
Hay enfermedades que se asocian a hipercolesterolemia, la que se llama secundaria; entre estas están el hipotiroidismo, el síndrome nefrótico, la diabetes mellitus, la ictericia obstructiva y algunas drogas, particularmente progestágenos y esteroides anabólicos.
En las personas mayores de 60 años también se justifica tratar la hipercolesterolemia, aunque hay poca evidencia directa de que esto los beneficie, y la fuerte correlación entre aumento de la LDL y enfermedad coronaria disminuye con la edad.
No quiero entrar en detalle sobre los métodos diagnósticos utilizados que van más allá de la determinación de colesterol.
Tampoco me extenderé en el tratamiento. Sólo quiero mencionar que este consiste en una dieta, y en los casos en que esto no sea suficiente, alguna droga entre las disponibles. Estas son:
1) Las resinas secuestrantes de los ácidos biliares, colestiramina y colestipol.
2) El ácido nicotínico.
3) El gemfibrozil y drogas de ese grupo, como el clofibrato, bezafibrato, fenofibrato, más indicadas en el tratamiento de las hipertrigliceridemias.
4) El probucol.
5) La lovastatina, una droga que bloquea la HMGCoA- reductasa.
Por regla general casi todas ellas están dirigidas a la reducción de la hipercolesterolemia. (6)
Referencias
1) REINARES-GARCIA L, Fernández Cruz A: Revisión y Actualización de las Hiperlipoproteinemias. Trib. Med Col. 1989.79(8): 14-23.
2) JÁCüME-ROCA A: Metabolismo de las Lipoproteínas. Rev Col Cardiol. 1986.2:11-115.
3) JACO ME-ROCA A: Hiperlipidemios Genéticas, comentarios a propósito de dos casos. Univ. Med. 1986. 28:53-56.
4) HARVENGT C: ILos lípidos, factores de riesgo de aterosclerosis. En “Aterosclerosis”, No. 3 de la serie (HE Kulbertus, DL Brutsaert, Editores). Boehringer-Ingelheim. 1985. pp. 28-44.
5) CASTELLI WP: Cardiovascular Disease in Women. Am J Obst Gynecol. 1988. 158(6): 1558-1560.
6) Report of the Expert Panel on Detection, Evaluation and Treatment of High Blood Cholesterol in Adults. National Cholesterol Education Program, coordinated by the National Heart, Lung and Blood Institute, U. S. Dept. of Health and Human Services, Public Health Service, National Institutes of Health, Bethesda, M. D. January 1988.
