Enfoque Clínico y Terapéutico Básico
Atopic Dermatitis: Clinical and Therapeutic Approach
Llorente Galván Mayra1 Lequerica Segrera Pedro2 Álvarez Pereira Erik3 Correspondencia: mpllorente79@hotmail.com Recibido para evaluación: agosto 2 del 2010 Aceptado para publicación: octubre 4 2010
Resumen
La Dermatitis Atópica es una enfermedad crónica e inflamatoria de la piel, se transmite genéticamente y se caracteriza por placas de eritema, descamación y prurito intenso que puede afectar la calidad de vida de los individuos comprometidos. Rev.cienc. biomed.2010; 1 (2): 271 – 277
Palabras Claves: Atopia. Inmunidad celular. Deficiencia de filagrina. Piel seca. Prurito. Infecciones. esteroides tópicos.
Summary
Atopic dermatitis is a chronic inflammatory disease of the skin, genetically transmitted and characterized by patches of erythema, scaling and intense itching that can affect quality of life of individuals involved.
Keywords: Atopy. Cellular immunity. Filaggrin deficiency. Dry skin. Itching. Infections. Topical steroids.
Introducción
La dermatitis atópica es una enfermedad crónica e inflamatoria de la piel, que se transmite genéticamente y se caracteriza por placas de eritema, descamación y prurito intenso que pueden afectar significativamente la calidad de vida de los individuos comprometidos, especialmente aquellos con enfermedad grave.
El término atopia fue utilizado por primera vez en 1923 por Coca y Cooke para denotar la hipersensibilidad humana heredada, ejemplificada en el asma y la fiebre del heno.
Los niños con una dermatitis atópica grave tienen más probabilidad de presentar manifestaciones respiratorias como la rinitis alérgica o el asma extrínseca, además están predispuestos a una variedad de infecciones de la piel, incluyendo Staphylococcus aureus y el virus del Herpes simplex.
La dermatitis atópica afecta entre el 2% y el 5% de la población general, con presencia entre el 10% y el 20% de la población infantil y en 1% a 3% de los adultos. Se encuentra dentro de las diez enfermedades más frecuentes en pediatría, sin embargo existe una amplia variación en la prevalencia de la dermatitis atópica en diferentes poblaciones del mundo.
El cuadro parece ir en aumento en todas las regiones, lo cual es significativo ya que hasta el 50% de los niños con dermatitis atópica llegan a desarrollar asma.
En la patogénesis de la dermatitis atópica intervienen varios factores: genéticos, defectos en la barrera epidérmica y disfunción inmunológica.
En varios análisis genéticos se han identificado diferentes regiones cromosómicas que están relacionadas con características de la dermatitis atópica, es así como polimorfismos genéticos se han asociado con el cromosoma 5q22-23 que contiene un grupo de genes de citoquinas de linfocitos T ayudadores tipo 2 (TH2), como la interleucina 4 y la interleucina 13.
Esto genes juegan un papel importante en la producción de IgE y en la sensibilización alérgica.
Datos recientes sugieren una asociación de la dermatitis atópica con las mutaciones del gen de la filagrina, proteína esencial para la función normal de la barrera de la piel.
La dermatitis atópica se caracteriza por piel seca, aumento en la pérdida transepidérmica de agua, incluso en la piel no lesionada y menos ceramidas en el estrato corneo tanto de la piel lesionada como la indemne.
Los cambios en el Ph del estrato córneo de la piel lesionada pueden afectar el metabolismo de los lípidos. Estas alteraciones permiten la susceptibilidad y la penetración de irritantes y alérgenos, lo que provoca respuesta inflamatoria, hiperactividad cutánea y daño en la piel características de esta enfermedad.
La deficiencia de filagrina puede contribuir a los defectos de barrera física y predispone al aumento de la pérdida transepidérmica de agua, las infecciones y la inflamación asociados con la exposición cutánea de células inmunes a los alérgenos.
Las lesiones cutáneas de la dermatitis atópica resultan de trastornos en la inmunidad celular, incluyendo células epidérmicas de Langerhans con los receptores de alta y baja afinidad para IgE, factores humorales como el aumento de la producción de IgE y la colaboración de subconjuntos de linfocitos T ayudadores con alta producción de citoquinas.
Hay activación de células TH1 con una mayor producción de interferón gamma en lesiones agudas lo que lleva a cambios inflamatorios de la piel. El desequilibrio relativo entre los subgrupos TH1 y TH2 de los linfocitos T CD4+ productores de citoquinas, es indicativo de prominentes trastornos del sistema inmune en la dermatitis atópica.
[enc_su_spacer size=”10″]
Características Clínicas
En la fase aguda se observan lesiones papulovesiculares intensamente pruriginosas, eritematosas, asociados a excoriaciones y exudados serosos. A medida que aumenta la cronicidad se asocia a liquenificación. En todas las etapas, los pacientes tienen la piel seca.
Aproximadamente el 40% de la dermatitis atópica de la niñez persiste en la edad adulta. La presencia de pústulas dentro de las áreas de la dermatitis sugiere una infección secundaria, generalmente por Staphylococcus aureus.
En las lesiones que tienen una distribución menos clara se debe buscar otra alternativa de diagnóstico. La distribución de la dermatitis atópica depende mucho de la edad. Inicialmente se asienta en el cuero cabelludo, el rostro, el tronco y la superficie extensora de los brazos y las piernas.
El lactante está distribuida en gran medida en el rostro, tronco y las superficies extensoras de las extremidades. En la etapa preescolar y escolar se presenta en los pies y en las áreas de flexión como la fosa ante cubital, la fosa poplítea y el cuello.
En la adolescencia la distribución se iguala a la de los adultos con afectación bilateral de las áreas de flexión y dermatitis en las manos.
Es habitual la afectación de los parpados en todas las fases. La piel seca es una característica constante que puede observarse enseguida tras el nacimiento, antes de que la dermatitis haga su aparición.
En algunas ocasiones se observan placas de piel seca, hipopigmentadas y ligeramente descamativas que corresponden a una pitiriasis alba. La observación detallada de toda la piel lleva a identificar las lesiones y realizar el diagnóstico.
Lea También: Tratamiento de Dermatitis Atópica
Actualmente no existe ninguna prueba de laboratorio para el diagnóstico de la dermatitis atópica.
La mayoría de los pacientes tienen elevados niveles de IgE sérica total, pero un 30% tiene niveles normales y muchos casos suelen no mostrar sensibilización alérgica a alimentos o aero-alergenos.
El diagnóstico se basa en los criterios clínicos establecidos por Hanifin y Rajka (1980). El prurito debe estar presente siempre para considerar el diagnóstico.
Además, el paciente debe tener tres o más de los siguientes criterios:
- Erupciones visibles en las zonas de flexión (codos, pliegues poplíteos, delante del cuello o de los párpados). En lactantes, la erupción puede estar presente en las mejillas o zonas extensoras de las rodillas o los codos.
- Historia de erupciones en las zonas de flexión.
- Antecedentes personales o familiares de atopia.
- Historia de piel seca en el último año.
- Inicio antes de los dos años de edad.
Se discuten los denominados criterios de apoyo: infecciones cutáneas, dermatitis no específica de las manos y los pies, IgE sérica elevada, pliegues de Dennie-Morgan infraorbitario, ojeras, eritema facial o palidez, dermografismo, cataratas anteriores subcapsulares y queratocono.
Deben tenerse también presentes factores que agravan la dermatitis:
Secado abrasivo de la piel, enjabonado de la piel, sudor, sensibilidad al contacto, estrés y ansiedad. Infección bacteriana y la causada por el virus del Herpes simple.
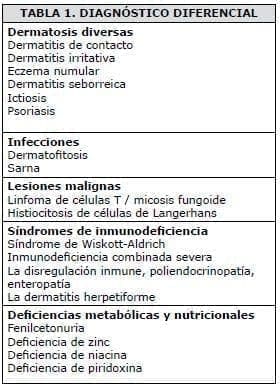
La tabla No. 1 presenta una lista de entidades, agrupadas nosológicamente, con las cuales debe realizarse el diagnóstico diferencial.