10.2.6 Médico: pacientes neonatales y pediátricos con enfermedad renal – efecto de los agentes estimulantes de la eritropoyesis (con o sin hierro) sobre los desenlaces
Antecedentes
La anemia es un problema común en los niños con enfermedad renal crónica (ERC), y como la tasa de filtración glomerular (TFG) disminuye, el riesgo de anemia aumenta. En esta población, la anemia se debe principalmente a la disminución en la producción de rHuEPO. La deficiencia de hierro es la siguiente causa más importante de anemia asociada con la enfermedad renal y puede resultar de pérdida de sangre secundaria a flebotomía, diálisis e insuficiencia nutricional.
La anemia en niños con ERC está asociada con un mayor riesgo de morbilidad, mortalidad y disminución de la calidad de vida. El rHuEPO y la suplementación de hierro se utilizan para tratar la anemia asociada con la enfermedad renal.
En los adultos con ERC (sin diálisis y dependientes de la diálisis), los AEE corrigen la anemia, reducen la incidencia de transfusiones y mejoran la calidad de vida de los pacientes dependientes de diálisis.
Resumen de la evidencia
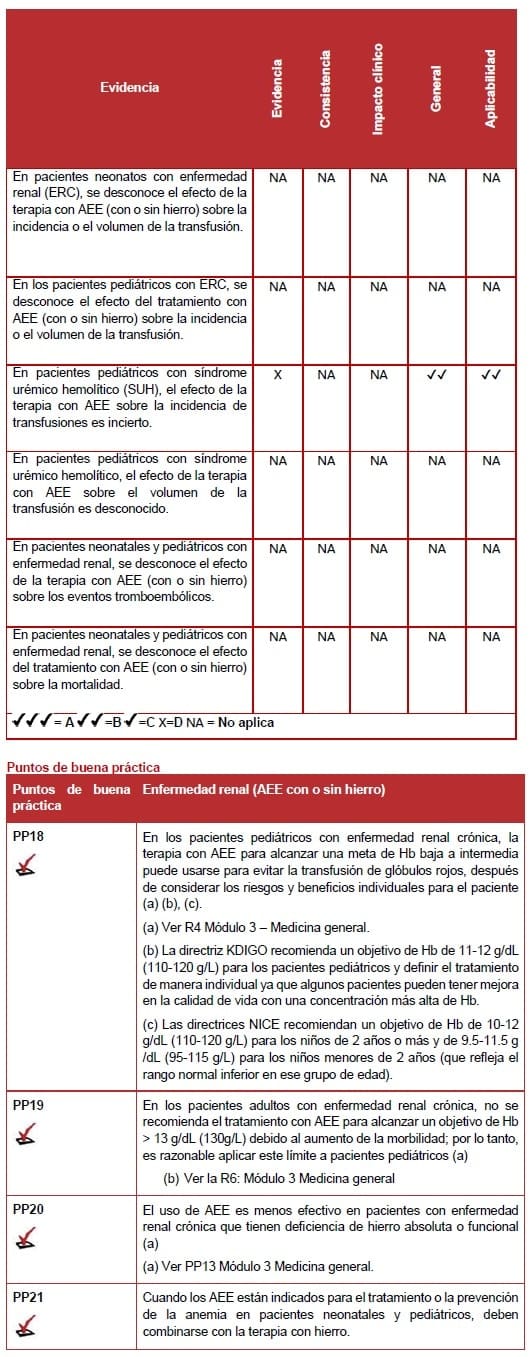
Tres revisiones sistemáticas examinaron el uso de AEE en niños con cáncer (98-100). Sin embargo, estas revisiones no proporcionaron datos utilizables.
Un pequeño ensayo nivel II evaluó el uso de rHuEPO en niños con insuficiencia renal aguda debido al síndrome urémico hemolítico (101).
Eventos tromboembólicos
Ningún estudio informó acerca de eventos tromboembólicos en la población relevante.
Mortalidad
No se identificó evidencia relacionada con la mortalidad.
Desenlaces secundarios
Estado funcional o de rendimiento
No se identificó evidencia relacionada con el estado funcional o de desempeño.
Mediciones de laboratorio
Pape en el 2009, (101) reportó una Hb cuando se da de alta al paciente, pero el estudio fue pequeño y de bajo poder.
Comentario clínico – AEE (con o sin hierro) en pacientes neonatales y pediátricos con enfermedad renal
Las guías de práctica clínica publicadas por Enfermedad Renal: Mejora de los Resultados Globales (KDIGO) (98) y el Instituto Nacional para la Excelencia en Salud y Atención del Reino Unido (NICE) (102) evaluaron el manejo de la anemia en la ERC notando que hay poca evidencia relacionada con el manejo de la ERC en niños.
Las guías indican que se necesitan más datos sobre los regímenes adecuados de tratamiento con AEE y los niveles óptimos de hierro para guiar el monitoreo y los ajustes del tratamiento para evitar resultados adversos.
De igual manera, Las guías de KDIGO (98) sugieren que, en pacientes pediátricos con ERC que reciben AEE, el objetivo de Hb está en el rango de 110-120 g/L (11 – 12 g/dL). Estas guías recomiendan que todos los pacientes que reciben AEE también reciban suplementos de hierro, para mantener una saturación de transferrina >20% y ferritina >100 mg.
Las guías NICE (102) recomiendan un rango objetivo de Hb de 100-120 g/L (10 – 12 g/dL) para niños de 2 años y mayores, y de 95-115 g/L (9.5 – 11.5 g/dL) para niños menores de 2 años. También recomiendan que los AEE no se inicien en presencia de deficiencia absoluta de hierro sin tratar la deficiencia de hierro.
10.2.7 Médico: pacientes neonatales y pediátricos con enfermedad renal – efecto del hierro oral y/o parenteral sobre los resultados
Resumen de la evidencia
Nivel I de evidencia
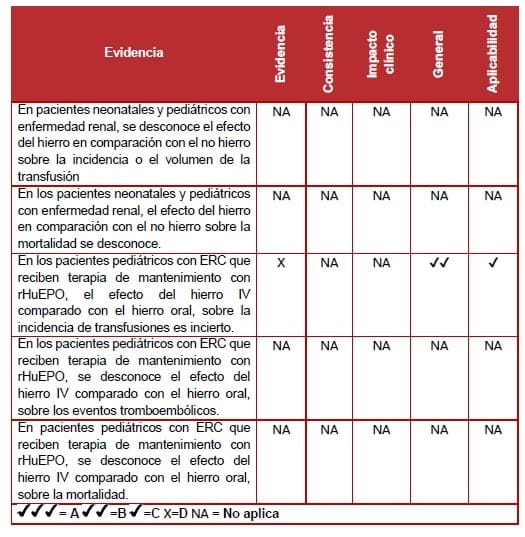
Se identificó una revisión sistemática; sin embargo, no contenía datos pediátricos utilizables (103).
Un estudio nivel II comparó hierro intravenoso (IV) y hierro oral en infantes y niños menores de 20 años que estaban en hemodiálisis y que recibían rHuEPO (104).
Incidencia y volumen de la transfusión
El ECA informó incidencia de transfusiones; sin embargo, fue insuficiente y no se reportaron transfusiones en ninguno de los grupos (104).
Eventos tromboembólicos
Ningún estudio informó eventos tromboembólicos en la población relevante.
Mortalidad
No se identificó evidencia relacionada con la mortalidad.
Desenlaces secundarios
Estado funcional o de rendimiento
No se identificó evidencia relacionada con el estado funcional o de desempeño.
Mediciones de laboratorio
El ECA no encontró diferencias significativas en la Hb en niños tratados con hierro intravenoso u oral; sin embargo, el hierro IV se asoció con un aumento mayor de la ferritina (104).
Comentario clínico – hierro oral o parenteral en pacientes neonatales y pediátricos con enfermedad renal
En adultos con ERC, hay una fuerte evidencia de que el hierro IV aumenta la ferritina y la saturación de transferrina en comparación con el hierro oral, con sólo un pequeño aumento en Hb (103). El hierro IV se asoció con una reducción significativa de los requerimientos de AEE y no hay diferencias significativas en la mortalidad.
Las guías de KDIGO y NICE señalan que hay poca evidencia relacionada con el manejo de la ERC en niños (98, 102).
Las guías de KDIGO recomiendan que todos los pacientes pediátricos sometidos a tratamiento con AEE reciban suplementos de hierro para mantener una saturación de transferrina >20% y ferritina >100 mg (98).
De la misma manera, Las guías NICE recomiendan corregir y mantener el estado de hierro en personas con anemia por ERC que están recibiendo terapia de AEE (108).
A estos pacientes se les debe ofrecer terapia de hierro para lograr <6% de hematíes hipocrómicos o un contenido de Hb de reticulocitos superior a 29 pg (a menos que la ferritina sérica sea> 800 μg/L).
Las guías NICE también recomiendan que a los niños que son deficientes de hierro y que reciben terapia de AEE y hemodiálisis se les debe ofrecer hierro IV.12 Para los niños que no están recibiendo hemodiálisis, se debe considerar el hierro oral. Si el niño es intolerante o los niveles de Hb deseados no se alcanzan dentro de los 3 meses, debe ofrecerse hierro IV. Las directrices sugieren que el enfoque utilizado en niños con ERC que reciben AEE (es decir, hierro IV administrado con dosis baja y alta frecuencia) puede ser más apropiado para todos los niños.
No hay evidencia y experiencia muy limitada para guiar el inicio de la suplementación con hierro y la consideración del tratamiento con AEE en neonatos (<28 días de edad) con ERC grave.
(Lea También: Médico: Pacientes Neonatales y Pediátricos Sometidos a Cirugía – General)
10.2.8 Médico: pacientes neonatales y pediátricos con enfermedad de células falciformes (SCD) – efecto de la hidroxiurea
Antecedentes
La SCD es una afección causada por la herencia del alelo HbS, ya sea en forma homocigótica o a través de la herencia heterocigótica compuesta con otra anormalidad del gen de la beta globina, como HbC o ß talasemia. La hemoglobina anormal (HbS) se polimeriza en la forma desoxigenada y altera la célula roja en forma de hoz. Estas células falciformes pueden quedar atrapadas en los vasos sanguíneos, llevando a vaso-oclusión e isquemia del tejido.
Las manifestaciones clínicas importantes de la SCD en pacientes pediátricos incluyen episodios vaso-oclusivos dolorosos recurrentes (ejemplo: dactilitis, dolor óseo, dolor abdominal y síndrome torácico agudo), secuestro esplénico, hemólisis, crisis aplásicas, priapismo, infección e infarto.
La mayoría de los niños con SCD en los países desarrollados sobrevivirán hasta la edad adulta; sin embargo, los pacientes con SCD todavía tienen una esperanza de vida significativamente reducida.
La hidroxiurea se reconoce como un agente modificador de la enfermedad, su seguridad y eficacia en adultos está bien establecida (105). Se ha informado que reduce las crisis vaso-oclusivas, incluyendo crisis torácicas agudas, disminuye la hospitalización y mejora de la calidad de vida.
Resumen de la evidencia
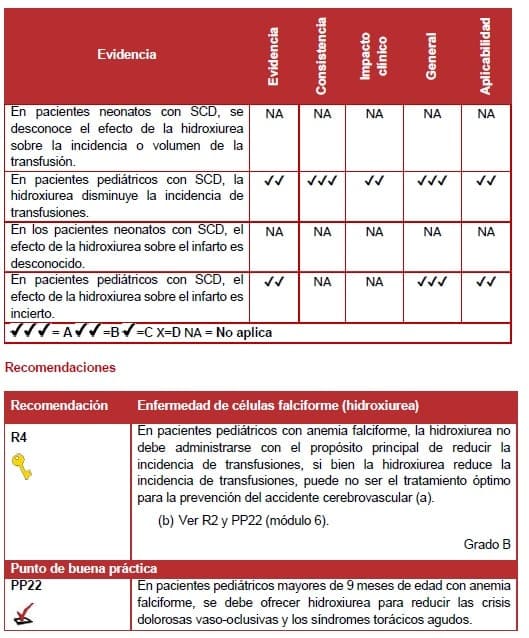
Tres revisiones sistemáticas examinaron el uso de hidroxiurea en niños con SCD, pero no proporcionaron datos utilizables (106-108).
Se identificaron dos estudios elegibles nivel II (109-110). Se trató de un pequeño ensayo de un solo centro realizado en la India, que comparó hidroxiurea con placebo en niños de 5 a 18 años con SCD grave (109). El otro fue un estudio multicéntrico (BABY HUG) que evaluó la seguridad y eficacia de la hidroxiurea en lactantes de 9 a 18 meses con SCD, independientemente de la gravedad (110).
Incidencia y volumen de la transfusión
Ambos estudios informaron una reducción significativa en la incidencia de transfusiones en los niños que recibieron hidroxiurea (109-110).
Infarto
Un estudio no encontró diferencias significativas en las tasas de infarto clínico en un período de 2 años (110).
Desenlaces secundarios8
Estado funcional o de rendimiento
En un estudio se analizó el desarrollo neurológico utilizando el índice de desarrollo mental de Bayley Scales of Infant and Toddler Development y las escalas adaptativas del índice de desarrollo mental del comportamiento de Vineland (110). No se reportaron diferencias significativas entre los grupos de tratamiento.
Mediciones de laboratorio
Ambos estudios informaron que la hidroxiurea aumentó la Hb total y las concentraciones de Hb fetal (109-110).
Eventos vaso-oclusivos y crisis torácicas agudas
Un estudio informó que la hidroxiurea disminuyó los episodios dolorosos totales y la dactilitis (110). El dolor fue casi dos veces más frecuente y la dactilitis cinco veces más frecuente en los niños que recibieron placebo. El otro estudio informó una disminución en el número promedio de crisis vaso-oclusivas (109).
El estudio de Wang et al., 2011, (110) informó que la hidroxiurea disminuyó el número de niños que experimentaron síndrome torácico agudo.
Comentario clínico – hidroxiurea en pacientes neonatales y pediátricos con SCD
Se encontró que la hidroxiurea era eficaz para reducir la incidencia de transfusiones. El efecto de la hidroxiurea en la reducción de la exposición a la transfusión de GR sigue siendo de cierta importancia, ya que reduce el riesgo de reacciones adversas a la transfusión, incluyendo la aloinmunización. Existe un riesgo aumentado de citopenias leves y usualmente reversibles en niños tratados con hidroxiurea; éstos deben ser examinados y manejados adecuadamente.
Las guías del NIH recomiendan que todos los pacientes con anemia falciforme y sus familiares sean educados acerca de la hidroxiurea (42).
En los lactantes de 9 meses o más y en los niños y adolescentes con anemia de células falciformes se debe ofrecer el tratamiento con hidroxiurea independientemente de la gravedad clínica de la enfermedad, para reducir las complicaciones relacionadas con la SCD, tales como dolor, dactilitis, síndrome torácico agudo y anemia (42).
En los pacientes pediátricos con SCD que están en mayor riesgo de infarto – como se define por elevadas velocidades de DTC o infartos silenciosos vistos en la resonancia magnética – se recomiendan las transfusiones profilácticas de GR para reducir el riesgo de infarto. El ensayo TWiTCH de Fase III (43) es un ensayo de no inferioridad que compara la transfusión de GR con hidroxiurea en pacientes pediátricos con SCD. El ensayo se detuvo tempranamente, porque se descubrió que la hidroxiurea era tan eficaz como las transfusiones para reducir la velocidad media de DTC del flujo sanguíneo. Los datos completos, incluyendo el resultado secundario del accidente cerebrovascular primario, aún no están disponibles.
8 Esta evidencia no ha sido sometida a un estricto proceso de revisión sistemática (los resultados secundarios sólo se extrajeron de los estudios que informaron uno o más resultados primarios); por lo tanto, estos resultados deben ser interpretados con precaución.