10.5.2
Pregunta de antecedentes 2
En los fetos con riesgo de trombocitopenia o anemia, ¿las estrategias particulares de detección, transfusión intrauterina y otros tratamientos mejoran los desenlaces y/o reducen la necesidad de transfusión neonatal?
Introducción
La transfusión intrauterina (TIU) de GR o plaquetas puede reducir la morbilidad y mortalidad perinatal asociada con anemia fetal severa o trombocitopenia. Las causas más comunes de anemia fetal severa y trombocitopenia que pueden requerir TIU se describen a continuación, aunque el uso de TIU no se limita a estas etiologías (ver Tabla 5).
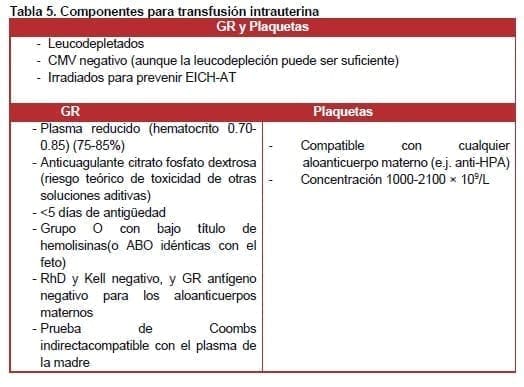
(Lea También: Estrategias no Farmacológicas de Conservación de Sangre)
Evidencia
Anemia fetal
La enfermedad hemolítica del feto y del recién nacido, ocurre cuando la aloinmunización materna contra los antígenos eritrocitarios (más comúnmente RhD, Rhc y Kell) conduce a la formación de anticuerpos IgG que pueden atravesar la placenta y causar lisis de los GR fetales (151, 252-253). La anemia severa también puede ocurrir como resultado de la infección fetal con parvovirus B19 y otras causas más raras.
Cuando exista un riesgo de anemia por la enfermedad hemolítica del feto y del recién nacido u otras causas. Las mujeres deben ser remitidas a un especialista en medicina materno-fetal para la vigilancia periódica por ultrasonido que incluya la evaluación Doppler de la velocidad sistólica pico (PSV) de la arteria cerebral media (MCA). Para monitorear los signos de anemia fetal severa al someterlos a a TIU (254). En casos de anemia fetal grave, la TIU con hematíes puede prevenir el hidropsy la muerte fetal, y promover la prolongación del embarazo. Se pueden necesitar transfusiones a repetición,, basadas en intervalos de tiempo empíricos o en valores de PSV de MCA (255-256).
Trombocitopenia fetal
La TIU de las plaquetas puede utilizarse para tratar la trombocitopenia fetal grave debida a TFNA. Con el objetivo de reducir el riesgo de HIC neonatal. Debido al alto riesgo asociado con el muestreo de sangre fetal (FBS) y la transfusión intrauterina de plaquetas, se ha producido un alejamiento de la TIU de plaquetas hacia tratamientos no invasivos. Especialmente IgIV materna. La TIU de plaquetas debe considerarse en los casos de TFNA en los que hay un reciente HIC fetal o antecedentes previos de un feto gravemente afectado, o en casos refractarios a la terapia IgIV materna (257).
Complicaciones potenciales de TIU
La tasa global de complicaciones del 3,1% incluye el potencial de pérdida fetal (1,6-1,7% por procedimiento) (258-259). En la enfermedad hemolítica del feto y del recién nacido, cada TIU puede exponer a la madre a los hematíes fetales, resultando en el aumento del título de anticuerpos de la madre y potencialmente en un empeoramiento del proceso de la enfermedad. Antes de las 18 semanas de gestación, la TIU es técnicamente difícil. Más allá de las 35 semanas de gestación. El riesgo de la TIU para el feto, debe sopesarse frente a los riesgos del parto prematuro y del tratamiento postnatal.