3.4
4.1 En mujeres con resultado de biopsia de lesión intraepitelial escamosa de bajo grado (NIC 1), ¿cuál es la estrategia de manejo más adecuada (escisión, ablación, histerectomía, observación) para prevenir la progresión a lesiones de alto grado (NIC 2 – 3)?
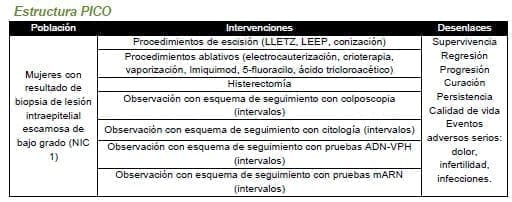
4.2 En mujeres con resultado de biopsia de lesión intraepitelial escamosa de bajo grado (NIC 1) considerada persistente, ¿cuál es la estrategia de manejo más adecuada (escisión, ablación, histerectomía, observación) para prevenir la progresión a lesiones de alto grado (NIC 2 – 3)?

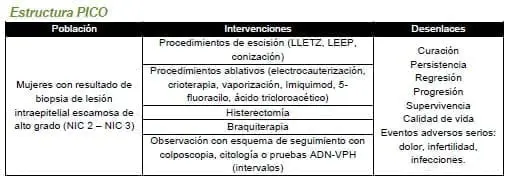
4.3 Mujeres con resultado de biopsia de lesión intraepitelial escamosa de alto grado (NIC 2 – NIC 3), ¿cuál es la estrategia de manejo más adecuada (escisión, ablación, histerectomía, braquiterapia, observación) para prevenir la progresión a cáncer de cuello uterino invasivo?
4.4 En mujeres previamente tratadas por una lesión intraepitelial escamosa de alto grado (NIC 2 – NIC 3), ¿cuál es la estrategia de seguimiento más adecuada (citología, pruebas moleculares, colposcopia, biopsia) para detectar la persistencia de la lesión o progresión a cáncer de cuello uterino invasivo?

3.4.1 Introducción
Entre un 8 a 10% de los resultados citológicos reporta alguna anormalidad, ASC o mayor grado. Dentro de estos resultados el ASC-US comprende el 4,5% del total de las citologías y el 50% de las anormalidades citológicas y las lesiones de bajo grado (LEI-BG) representan el 2,5% del total y el 25% de las anormales (1).
Según el meta-análisis de Clifford en el 71% de las LEI-BG se encuentra infección por VPH (2), el estudio ALTS confirma que en el 86,1% de las LEI-BG se encuentran VPH de alto riesgo y dentro de ellas el VPH 16 ocupa el 26,3%, siendo el segundo tipo mas frecuente en Latinoamérica el VPH 33. A diferencia de las lesiones de alto grado (NIC 2 – 3) en las LEI-BG se evidencia infecciones mixtas por varios tipos de VPH en el 59,8% de los casos (3).
La historia natural de la infección por el virus del VPH
Nos muestra que cerca de la mitad de las mujeres adquieren la infección al poco tiempo de iniciar su vida sexual (3 años). Sin embargo, el 70% de ellas según el estudio ALTS presenta aclaramiento de la infección al año de adquirida y un 91% se ha librado de la misma a los 24 meses, tardándose menos tiempo en el caso de infecciones causadas por VPH de bajo riesgo.
En las LEI-BG la probabilidad de progresión a NIC 3 es del 2% a 5 años y este riesgo se incrementa casi 3 veces (6%) en caso de tener una prueba de VPH positiva, sin embargo cabe anotar que en el 15,2 al 28% de las pacientes con LEI-BG se encuentran lesiones de alto grado (NIC 2 – 3) durante el primer examen colposcópico (3,4).
Los datos mencionados anteriormente obligan a remitir a toda mujer con reporte de citología anormal por LEI-BG a colposcopia para su confirmación diagnostica mediante la toma de biopsias dirigidas.
Para el manejo de este tipo de lesiones se han utilizado tanto métodos destructivos como el criocauterio, electrocauterización o vaporización como métodos químicos como 5-fluoracilo o acido tricloroacético y métodos quirúrgicos como la escisión de la zona de transformación con asa (LLETZ) siendo de preferencia estos últimos por ofrecer la posibilidad de obtener muestra para estudio histopatológico.
El principal factor de riesgo para el desarrollo de una lesión intraepitelial de alto grado (LEI-AG)
Lo constituye la persistencia de la infección por VPH. Si bien es cierto que las LEI-AG tan solo constituyen el 0,5% del total de las citologías y el 6% de los resultados anormales, su significancia clínica es muy importante dado que en las pacientes con dicho reporte citológico, se encuentra NIC 2-3 en el 70 a 75% de los casos y cáncer infiltrante en el 1 a 4% durante su primer examen colposcópico.
La probabilidad que tiene una mujer con reporte citológico de LEI–AG de desarrollar un carcinoma a lo largo de 5 años es del 6% independiente del resultado de la prueba de VPH y la probabilidad de desarrollar un NIC 3 en el mismo tiempo de seguimiento es muy alta con prueba de VPH positiva o negativa (30 y 49% respectivamente), lo que justifica su pronta remisión a colposcopia y hace innecesaria la toma de la prueba de VPH para orientar su manejo (5).
3.4.2 Resumen de la evidencia: lesión de bajo grado
Se encontraron dos revisiones sistemáticas de estudios observacionales que responden la pregunta.
3.4.2.1 Calidad de la evidencia
La primera revisión sistemática, publicada por Martin-Hirsch et al incluyó 29 ensayos clínicos que comparaban diferentes técnicas de tratamiento de lesiones intraepiteliales (6).
De todos los estudios incluidos, únicamente cuatro tenían información disponible del subgrupo de NIC 1, los cuales fueron meta-analizados. Los estudios tienen riesgo de sesgos desconocido en casi todos los dominios de evaluación y presentan imprecisión muy seria debido al tamaño de los subgrupos, haciendo que la evidencia del bloque haya sido evaluada como baja.
La segunda revisión sistemática, publicada por Jin et al (7) resumió 26 estudios observacionales, cuatro de ellos prospectivos, en los que se evaluaron los efectos adversos de tipo reproductivo luego del tratamiento de NIC o cáncer de cuello uterino con LEEP, comparado con no tratamiento. El diseño del estudio, sumado a una evidencia indirecta importante, hizo que la calidad de la evidencia del bloque haya sido calificada como muy baja.
3.4.2.2 Resumen de resultados
Los resultados encontrados se muestran por separado para cada comparación y desenlace en los cuales se encontró evidencia.
Comparación 1: Procedimientos de ablación con láser versus Crioterapia
La revisión de Martin-Hirsch et al agrupó cuatro ensayos clínicos en donde no se encontraron diferencias en términos de progresión (RR de 2.75 con IC 95% de 0.68, 11.11)
Comparación 2: LEEP versus no tratar
Desenlace 1: Riesgo de parto prematuro antes de 32 semanas de gestación
Ocho estudios reportaron un mayor riesgo de parto prematuro en aquellas mujeres tratadas con LEEP (RR de 1.98, IC 95% entre 1.38 y 2.98)
Desenlace 2: Parto prematuro grave antes de 28 semanas de gestación
Cinco estudios primarios reportaron un mayor riesgo de parto prematuro en aquellas mujeres tratadas con LEEP (RR de 2.33, IC 95% entre 1.84 y 2.94)
Desenlace 3: Óbito
Dos estudios primarios no encontraron diferencias estadísticamente significativas para este desenlace (RR 0.98, IC 95% entre 0.43 y 2.22)
Desenlace 4: Ruptura prematura de membranas
Cinco estudios reportaron un mayor riesgo en las mujeres tratadas con LEEP (RR 1.88, IC 95% entre 1.54 y 2.29)
3.4.2.3 Resumen de la evidencia: lesión de bajo grado persistente
No se encontraron revisiones sistemáticas, estudios observacionales ni descriptivos que evaluaran técnicas de tratamiento de una lesión de bajo grado (NIC 1) persistente.
3.4.2.4 Calidad de la evidencia
La recomendación se basó en consenso de expertos.
3.4.2.5 De la evidencia a la recomendación: lesiones de bajo grado
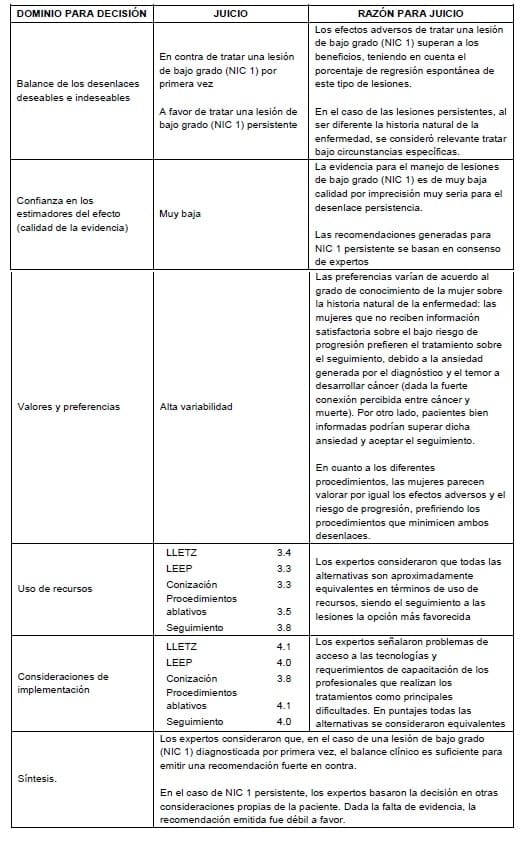
Detalles de la recomendación
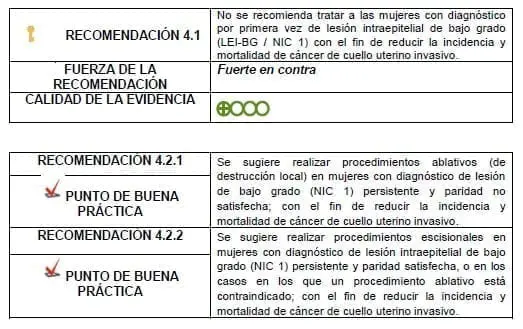
Siempre que se encuentre una lesión de bajo grado (NIC 1) por primera vez debe se informar a la paciente muy detalladamente sobre la naturaleza del hallazgo y la historia natural de la enfermedad, haciendo énfasis en la alta probabilidad de regresión espontánea, los efectos adversos del tratamiento y el bajo riesgo existente de progresión en los siguientes 18 meses.
Se define una lesión de bajo grado (NIC 1) persistente como el hallazgo de dos NIC 1 en histología consecutivos tras 18 meses de diferencia entre los mismos. El primer resultado se obtendría en la colposcopia+biopsia realizada tras la tamización positiva, y el segundo en la colposcopia+biopsia realizada en caso que el seguimiento a los 18 meses con prueba de ADN-VPH sea positivo.
Los procedimientos ablativos están contraindicados en caso de compromiso endocervical o lesión de más de 75% de la zona de transformación.
Implicaciones de investigación
Se requieren estudios descriptivos que muestren el pronóstico de las mujeres con lesiones de bajo grado (NIC 1) luego del tratamiento, en especial aquellas con NIC 1 persistente. Es deseable también hacer análisis por subgrupos para esta población en los estudios locales de historia natural de enfermedad disponibles en el país.
3.4.3 Resumen de la evidencia: lesión de alto grado
Para los desenlaces de efectividad y algunos de efectos adversos la revisión sistemática de Martin-Hirsch et al incluyó estudios de intervención realizados en población tratada por una lesión intraepitelial, cuatro de ellos con un análisis de subgrupos específicos para NIC 2 y NIC
3. Para los desenlaces de seguridad obstétricos la revisión de Jin et al incluyó estudios observacionales de pacientes tratadas por NIC de cualquier grado así como cáncer de cuello uterino, sin realizar análisis por subgrupos.
(Lea También: Tratamiento de Adenocarcinoma in Situ)
3.4.3.1 Calidad de la evidencia
La calidad de la evidencia osciló entre baja y alta dependiendo de los desenlaces evaluados. En los casos que fue calificada como baja ésta se debió a imprecisión muy importante. Aunque no afectó la calificación, existió una preocupación por la evaluación del riesgo de sesgos, desconocida para la mayoría de dominios de casi todos los estudios, y la potencial inconsistencia causada por las diferentes poblaciones en los estudios.
3.4.3.2 Resumen de resultados
Se muestran los resultados separados por comparación y desenlace para la evidencia encontrada.
Comparación 1: Ablación láser versus crioterapia
Desenlace 1: Persistencia de la Enfermedad
Cuatro estudios que combinaron resultados de 289 mujeres con CIN2 y 205 mujeres con NIC 3 no encontraron diferencias estadísticamente significativas entre la ablación por láser y la crioterapia en el momento de valorar el riesgo de persistencia de la enfermedad (RR 1,37 IC 95% 0,65 a 2,88 para NIC 2; RR 1,38 IC 95% 0,62 a 3,09 para NIC 3).
Desenlace 2: Dolor perioperatorio
Tres ensayos que combinaron 493 participantes no mostraron diferencia estadísticamente significativa en el riesgo de presentar dolor peri-operatorio en las mujeres que recibieron ablación con láser o crioterapia (RR 2.00, IC 95% 0,64 a 6,27).
Desenlace 3: Hemorragia perioperatoria
Dos estudios evaluaron un total de 305 participantes y no mostraron ninguna diferencia estadísticamente significativa en el riesgo de hemorragia grave perioperatoria en mujeres que recibieron la ablación con láser o crioterapia (RR 5,83, IC del 95%: 0,71 a 47,96).
Desenlace 4: Flujo mal oliente
Dos ensayos con 400 participantes encontraron que las pacientes tratadas por ablación con láser presentaron menor riesgo de flujo de mal olor, de forma estadísticamente significativa (RR 0,30, IC 95% 0,12 a 0,77).
Desenlace 5: Estenosis cervical
Dos estudios con un total de 464 pacientes no encontraron una diferencia estadísticamente significativa al comparar ambos tratamientos (RR 1.45, IC 95% 0.45 a 4.73)
Comparación 2: Conización con láser versus conización con bisturí
Desenlace 1: Persistencia de la Enfermedad
Dos ensayos con 194 participantes no encontró una diferencia estadísticamente significativa en el tratamiento con cualquiera de las dos técnicas para este desenlace (RR 0,64 IC 95% 0,22 a 1,90).
Desenlace 2: Hemorragia primaria
Dos ensayos evaluaron hemorragia primaria, para un total de 316 participantes. No se presentó una diferencia estadísticamente significativa en este desenlace (RR 0.53, IC 95% 0,18 a 1,54)
Desenlace 3: Hemorragia secundaria
Tres ensayos evaluados con 359 pacientes no encontraron una diferencia significativa en el riesgo de hemorragia secundaria (RR 0,91, IC 95% 0,34 a 2,40).
Desenlace 4: Estenosis cervical
Cuatro estudios con 1009 participantes encontraron una diferencia estadísticamente significativa a favor de la conización láser (RR 0,38; IC 95% 0,19 a 0,76).
Comparación 3: Conización láser versus ablación láser
Un estudio no halló diferencia estadísticamente significativa entre las dos técnicas para los desenlaces de persistencia (RR 0,75, IC 95% 0,21 a 2,62), sangrado grave peri-operatorio (RR 1.5, IC 95% 0,45 a 4,99) y hemorragia secundaria (RR 2, IC 95% 0,74 a 5,43).
Comparación 4: Conización láser versus escisión con asa
Desenlace 1: Persistencia de la Enfermedad
Cuatro ensayos evaluados sumando 889 participantes no encontraron diferencias en persistencia al comparar ambas técnicas (RR 1,24; IC del 95%: 0,77 a 1.99).
Desenlace 2: sangrado severo peri-operatorio
Un estudio con 222 pacientes mostró una diferencia estadísticamente significativa a favor de la escisión con asa (RR 8,75 IC 95% 1.11 a 68.83)
Desenlace 3: Dolor perioperatorio severo
Dos ensayos que incluyeron 594 participantes no encontraron una diferencia estadísticamente significativa en el riesgo de presentar dolor severo perioperatorio (RR 4.34, IC 95% 0,25 a 75,67)
Desenlace 4: Hemorragia secundaria
La síntesis de cuatro ensayos (889 participantes) no mostró una diferencia estadísticamente significativa en el riesgo de hemorragia secundaria (RR 1,41; IC 95%: 0,72 a 2,76)
Desenlace 5: Estenosis cervical
La combinación de tres estudios (560 pacientes) no halló diferencias en este desenlace al comparar ambos procedimientos (RR 1,21; IC 95% 0.57 a 2.57)
Desenlace 6: Flujo vaginal
Un estudio con 222 pacientes no encontró diferencias para este desenlace (RR 1,01; IC del 95%: 0,68 a 1,48)
Comparación 5: Conización con bisturí versus escisión con asa
Desenlace 1: Enfermedad residual
Tres estudios (279 pacientes) no encontraron diferencias significativas para este desenlace (RR 0,47; IC 95% 0,2 a 1,08), aunque el resultado combinado tiende a favorecer a la conización con bisturí.
Desenlace 2: Hemorragia primaria
Dos estudios con 306 pacientes no hallaron diferencias para esta complicación (RR 1,04; IC 95% 0,45 a 2,37).
Desenlace 3: Estenosis cervical
Tres estudios (251 participantes, 17 eventos) no encontraron diferencias para este desenlace (RR 1,12; IC 95% 0,44 a 2,84)
Comparación 6: LEEP versus crioterapia
Un estudio con 327 pacientes no encontró diferencias entre estas dos intervenciones en los desenlaces enfermedad residual a los 6 meses (RR 0,55, IC 95% 0,22 a 1,37), hemorragia primaria (RR 4, IC 95% 0,45 a 35,47) y dolor perioperatorio (RR 1, IC 95% 0,14 a 7,03).
Se encontraron diferencias estadísticamente significativas en enfermedad residual a los 12 meses (mayor en crioterapia, RR 0,32; IC 95% 0.13 a 0.78), hemorragia secundaria (mayor en LEEP, RR 1,98; IC 95% 1,62 a 2,41), flujo de mal olor (offensive discharge) (mayor en LEEP, RR 1,16; IC 95% 1,02 a 1,31) y flujo acuoso (mayor en crioterapia, RR 0,86; IC 95% 0,79 a 0,93).
Comparación 7: LEEP versus no tratar
La revisión de Jin et al aportó evidencia sobre los desenlaces obstétricos únicamente, con el problema ya mencionado de heterogeneidad clínica entre los estudios.
Desenlace 1: Parto antes de 32 semanas de gestación
Ocho estudios reportaron un mayor riesgo de parto pretérmino severo en aquellas mujeres tratadas con LEEP (RR de 1.98, IC 95% entre 1.38 y 2.98)
Desenlace 2: Parto antes de 28 semanas de gestación
Cinco estudios primarios reportaron un mayor riesgo de parto pretérmino extremo en aquellas mujeres tratadas con LEEP (RR de 2.33, IC 95% entre 1.84 y 2.94)
Desenlace 3: Óbito
Dos estudios primarios no encontraron diferencias estadísticamente significativas para este desenlace (RR 0.98, IC 95% entre 0.43 y 2.22)
Desenlace 4: Ruptura prematura de membranas
Cinco estudios reportaron un mayor riesgo en las mujeres tratadas con LEEP (RR 1.88, IC 95% entre 1.54 y 2.29)
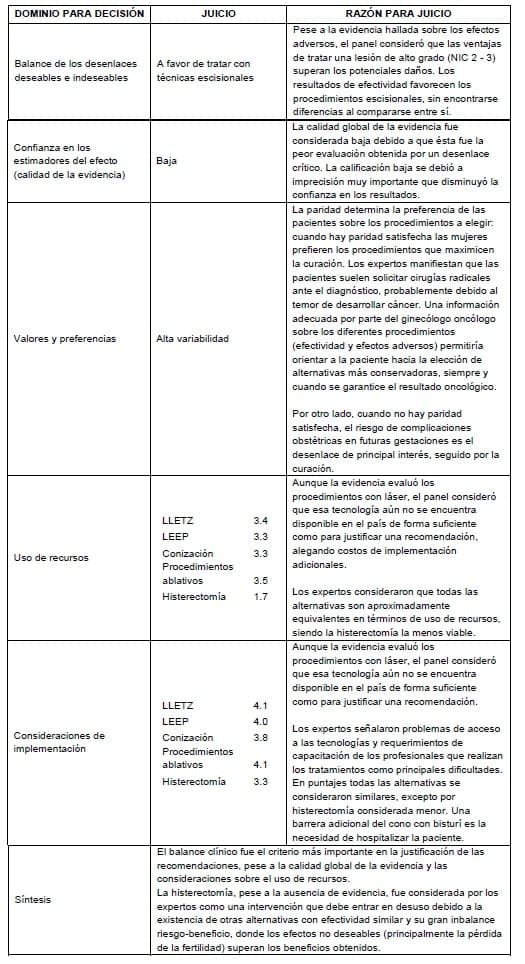
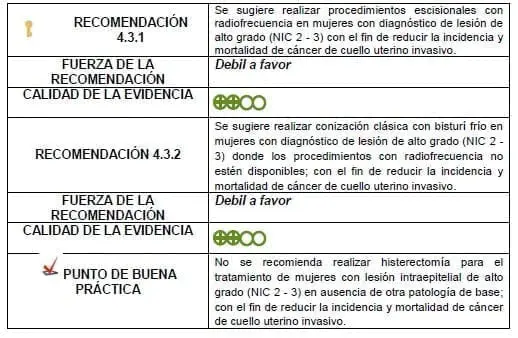
3.4.3.3 De la evidencia a la recomendación: lesiones de alto grado
Detalles de la recomendación
La elección del procedimiento escicional con radiofrecuencia (tipo I, II o III) dependerá de los hallazgos a la colposcopia diagnóstica. El panel promueve el uso de la nueva nomenclatura para los procedimientos en lugar de la antigua (LEEP, LLETZ).
El hallazgo de una lesión con compromiso extenso de vagina es la principal condición de base que justifica considerar la histerectomía como tratamiento de una lesión de alto grado (NIC 2 – 3).
La existencia de dificultades técnicas insalvables para realizar cualquier procedimiento escisional (incluyendo cono con bisturí) con franca amenaza a la oportunidad de atención en caso de remitir a la paciente a otro centro asistencial también justifican considerar la histerectomía como opción terapéutica, siempre y cuando esté disponible y sea realizada por personal capacitado.
Consideraciones de subgrupos
En la pregunta original se planteó generar recomendaciones separadas para pacientes mayores y menores de 25 años. Sin embargo, el panel consideró que los beneficios del tratamiento y la naturaleza no radical de las intervenciones recomendadas no hacen necesaria esta división.
El impacto de la intervención y los riesgos de no tratar deben discutirse con las pacientes sin paridad satisfecha.
Necesidades de investigación
Se requiere un gran estudio de cohorte prospectiva para medir los desenlaces de eficacia y seguridad de las pacientes en nuestro medio tratadas por lesión intraepitelial de alto grado (NIC 2 – 3).
3.4.4 Resumen de la evidencia: seguimiento pos-tratamiento de una lesión de alto grado
Se encontró una revisión sistemática publicada por Kocken et al, la cual abarcó 8 estudios de cohorte prospectivas que evaluaron diferentes pruebas de seguimiento contra un estándar de oro histológico seis meses después del tratamiento. La calidad de la revisión fue alta, con un AMSTAR DE 9/11. No se encontró evidencia para desenlaces directos.
3.4.4.1 Calidad de la evidencia
La calidad de la evidencia fue considerada baja debido al diseño de los estudios incluidos, sin presentarse otras condiciones para subir o bajar la calidad de la evidencia.
3.4.4.2 Resumen de resultados
Tras meta-analizar los ocho estudios, la citología tuvo una sensibilidad de 79% (IC 95% 72 a 85) con una especificidad de 81% (IC 95% 74 a 86). La prueba de VPH tuvo mejor sensibilidad (92%, IC 95% 87 a 96) y una especificidad de 76% (IC 95% 67 a 84). El cotesting (usar en paralelo tanto la prueba de ADN-VPH como la citología) no modificó significativamente las características operativas, con una sensibilidad y especificidad de 95% (IC 95% 91 a 98) y 67% (IC 95% 60 a 74) respectivamente.
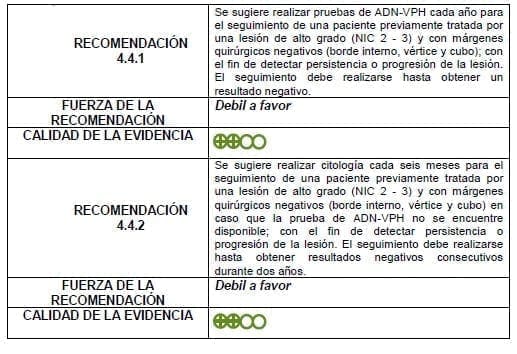
3.4.4.3 De la evidencia a la recomendación: seguimiento pos-tratamiento de una lesión de alto grado
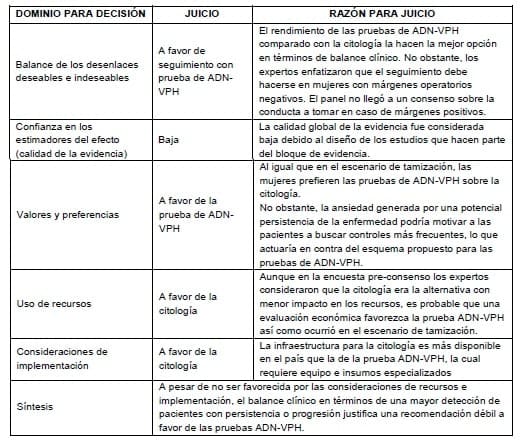
Detalles de la recomendación
Un resultado positivo en la prueba ADN-VPH amerita verificación con colposcopia, raspado endocervical y biopsia exocervical según los hallazgos. Si el resultado es negativo la paciente continúa con el esquema de tamización poblacional indicado para su edad y zona geográfica.
Se considera un resultado positivo en la citología el hallazgo de ASCUS o peor. La conducta ante la citología positiva es la misma que ante una prueba de ADN-VPH positiva. Si la citología es negativa por dos años la paciente continúa con el esquema de tamización poblacional indicado para su edad y zona geográfica.
Necesidades de investigación
Se requiere un gran estudio de cohorte prospectiva para medir los desenlaces de eficacia y seguridad de las pacientes en nuestro medio tratadas por lesión intraepitelial de alto grado (NIC 2 – 3).
Referencias
- 1. Solomon D, Davey D, Kurman R, Moriarty A, O’Connor D, Prey M, et al. The 2001 Bethesda System: terminology for reporting results of cervical cytology. JAMA [Internet]. 2002 Apr 24 [cited 2014 Dec 9];287(16):2114–9. Available from: http://www.ncbi.nlm.nih.gov/pubmed/11966386
- 2. Clifford GM, Smith JS, Aguado T, Franceschi S. Comparison of HPV type distribution in high-grade cervical lesions and cervical cancer: a meta-analysis. Br J Cancer [Internet]. 2003 Jul 7 [cited 2014 Dec 9];89(1):101–5. Available from: http://www.pubmedcentral.nih.gov/articlerender.fcgi?artid=2394204&tool=pmcentrez&rendertype=abstract
- 3. Schiffman M, Adrianza ME. ASCUS-LEI-BG Triage Study. Design, methods and characteristics of trial participants. Acta Cytol [Internet]. [cited 2014 Dec 9];44(5):726–42. Available from: http://www.ncbi.nlm.nih.gov/pubmed/11015972
- 4. Cox JT, Schiffman M, Solomon D. Prospective follow-up suggests similar risk of subsequent cervical intraepithelial neoplasia grade 2 or 3 among women with cervical intraepithelial neoplasia grade 1 or negative colposcopy and directed biopsy. Am J Obstet Gynecol [Internet]. 2003 Jun [cited 2014 Dec 9];188(6):1406–12. Available from: http://www.ncbi.nlm.nih.gov/pubmed/12824970
- 5. Katki HA, Schiffman M, Castle PE, Fetterman B, Poitras NE, Lorey T, et al. Five-year risks of CIN 2+ and CIN 3+ among women with HPV-positive and HPV-negative LEI-BG Pap results. J Low Genit Tract Dis [Internet]. 2013 Apr [cited 2014 Dec 9];17(5 Suppl 1):S43–9. Available from: http://www.pubmedcentral.nih.gov/articlerender.fcgi?artid=3637971&tool=pmcentrez&rendertype=abstract
- 6. Martin-Hirsch PP, Paraskevaidis E, Bryant A, Dickinson HO. Surgery for cervical intraepithelial neoplasia. Cochrane Database Syst Rev. 2013;12:CD001318.
- 7. Jin G, LanLan Z, Li C, Dan Z. Pregnancy outcome following loop electrosurgical excision procedure (LEEP) a systematic review and meta-analysis. Arch Gynecol Obstet. 2014;289(1):85-99.
- 8. Kocken M, Uijterwaal MH, de Vries ALM, Berkhof J, Ket JCF, Helmerhorst TJM, et al. High-risk human papillomavirus testing versus cytology in predicting post-treatment disease in women treated for high-grade cervical disease: a systematic review and meta-analysis. Gynecol Oncol [Internet]. 2012 May [cited 2014 Dec 9];125(2):500–7. Available from: http://www.ncbi.nlm.nih.gov/pubmed/22266548