1.2 Alcance y objetivos
1.2.1 Alcance de la guía
1.2.1.1 Población
- Mujeres de la población general susceptibles de ser tamizadas incluyendo grupos especiales como mujeres con antecedente de histerectomía por patología no maligna
- Mujeres con diagnóstico de lesiones precancerosas, incluyendo poblaciones especiales tales como mujeres embarazadas con resultado de biopsia de Lesión de bajo-alto grado (NIC 1 – 2 – 3) y mujeres post-menopaúsicas
- La presente guía no incluye recomendaciones para mujeres con diagnóstico de cáncer metastásico a cuello uterino
1.2.1.2 Usuarios
Las recomendaciones clínicas de esta guía están dirigidas a los profesionales de la salud entre los que se cuentan: enfermeros, citohistólogos, bacteriólogos, médicos generales, médicos familiares, especialistas en obstetricia y ginecología, ginecología oncológica, radioterapia, patología, enfermería oncológica y salud pública.
También está dirigida a quienes toman decisiones administrativas o generan políticas de salud en los entes territoriales, en el medio hospitalario, las aseguradoras y los pagadores del gasto en la salud.
Esta guía también está dirigida a las mujeres a quienes se generaron las recomendaciones, a través de un producto adicional, la versión para pacientes y cuidadores.
Esta guía permitirá a sus usuarios tomar decisiones clínicas informadas por la evidencia científica, orientar políticas en salud, identificar necesidades de investigación y construir estándares de manejo institucionales.
1.2.1.3 Ámbito asistencial
La presente guía tendrá impacto en los servicios de consulta externa y los programas de detección temprana de cáncer de cuello uterino. Así como en los laboratorios de citología cervico-uterina, patología e histotecnología, y los centros donde se realice colposcopia-biopsia.
1.2.1.4 Aspectos clínicos centrales
La guía se refiere a la atención de pacientes con lesiones precancerosas de cuello uterino, y contemplará los aspectos de tamización, detección temprana, diagnóstico, tratamiento quirúrgico, tratamiento no quirúrgico (radioterapia) y seguimiento. No se tendrán en consideración los aspectos clínicos del cáncer de cuello uterino invasivo (tema para el cual existe otra guía), ni la enfermedad metastásica a cuello uterino.
1.2.2 Objetivos
1.2.2.1 Objetivo general
Generar recomendaciones de tamización, detección temprana, diagnóstico, tratamiento y seguimiento de mujeres con lesiones precancerosas del cuello uterino; con el propósito de reducir la incidencia y la tasa de mortalidad por esta enfermedad, orientar la práctica clínica, mejorar la eficacia clínica y optimizar las actividades de aseguramiento de la calidad de atención.
1.2.2.2 Objetivos específicos
- Primero, Definir la(s) prueba(s) diagnóstica(s) que se deben utilizar para la tamización de lesiones precancerosas de cuello uterino en mujeres que hayan iniciado vida sexual y en mujeres con histerectomía previa por patología no maligna, determinando intervalos, edades y la estrategia de clasificación diagnóstica en mujeres con resultados positivos para su adecuada remisión a colposcopia.
- Segundo, Definir la estrategia e intervalo óptimos de manejo y/o seguimiento de las mujeres con resultado de biopsia desde lesión de bajo grado (NIC 1) hasta adenocarcinoma in situ. Incluyendo lesión de bajo grado (NIC 1) persistente y mujeres previamente tratadas por lesión de alto grado (NIC 2 y 3).
- Tercero, Definir la estrategia óptima de manejo en poblaciones especiales tales como mujeres embarazadas con resultado de biopsia de lesión de bajo-alto grado (NIC 1 a 3) y mujeres post-menopaúsicas con resultado de biopsia de lesión de bajo grado (NIC 1)
(Lea También: Lesiones Precancerosas de Cuello Uterino, Resumen de Recomendaciones)
1.3 Acerca de la guía
1.3.1 Ente gestor de la guía
Esta guía fue encargada por el Ministerio de Salud y Protección Social.
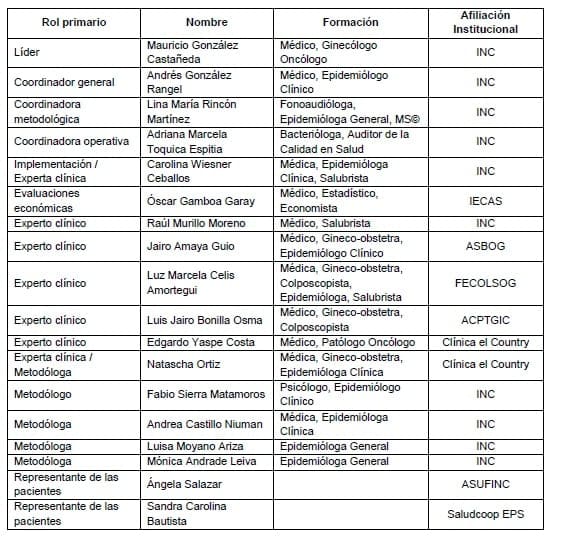
1.3.2 Grupo desarrollador de la guía
1.3.3 Conflictos de interés
Todos los miembros del grupo desarrollador de la guía declararon potenciales conflictos de interés tanto durante la conformación del grupo como antes de la reunión de expertos donde se emitieron las recomendaciones preliminares. Igualmente, los asistentes a las reuniones de consenso hicieron declaración pública de conflictos de interés.
1.3.4 Financiación
La guía fue financiada exclusivamente y en su totalidad por recursos públicos asignados por Ministerio de Salud y Protección Social en el marco del Convenio 550/2013 – 2014, Código de proyecto No. 210-156-33574. Los rubros fueron destinados a actividades técnicas (pago a expertos, equipo metodológico, plan de implementación, evaluación económica y consulta a las pacientes), logísticas (materiales, insumos y reuniones de consenso), administrativas y de seguimiento. La entidad financiadora no influyó en el proceso de revisión de la literatura y elaboración de las recomendaciones contenidas en la guía.
1.3.5 Evaluación externa
El propósito de la evaluación fue mejorar la calidad del producto mediante observaciones específicas a los contenidos, fondo y forma, las cuales fueron revisadas y corregidas por el grupo desarrollador antes de la publicación de la guía. Una versión preliminar de la presente guía fue enviada a tres pares evaluadores externos al proceso seleccionados por el ente gestor: un experto metodológico, un experto clínico y un experto en evaluaciones económicas. Los nombres y afiliaciones de los evaluadores se encuentran en los créditos de la guía (páginas iniciales). Los pares metodológico y clínico diligenciaron el formato AGREE II (1). Mientras que las evaluaciones económicas fueron calificadas con el formato CHEERS (2).
1.3.6 Actualización
Esta guía deberá ser actualizada en un lapso no mayor a 5 años a partir del inicio de su desarrollo (año 2014). Desde la perspectiva metodológica se propone:
- Elección de las preguntas más relevantes para actualización según criterios como aparición de nuevas intervenciones, cambios mayores en temas de implementación o uso de recursos, surgimiento de nueva evidencia que evalúe los desenlaces de interés y cambios en las tendencias de guías existentes internacionales sobre el tema.
- Búsqueda sistemática de guías de práctica clínica existentes basadas en la metodología GRADE.
- Actualización de las búsquedas de literatura a partir de la fecha de ejecución de las mismas.
- Revisión de la evidencia y actualización de las tablas GRADE.
- Reevaluación de las tablas de la evidencia a la recomendación.
- Modificación o ratificación de las recomendaciones emitidas.
- Reevaluación de las recomendaciones trazadoras y los indicadores generados.
1.3.7 Preguntas
El listado completo de preguntas de esta guía junto con sus respectivas estructuras PICO (Población, Intervenciones, Comparadores, Desenlaces) se encuentra en los capítulos correspondientes.
Referencias
- 1. Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, et al. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ [Internet]. 2010 Dec 14 [cited 2015 Jan 3];182(18):E839–42. Available from: http://www.cmaj.ca/content/182/18/E839.short
- 2. Husereau D, Drummond M, Petrou S, Carswell C, Moher D, Greenberg D, et al. Consolidated Health Economic Evaluation Reporting Standards (CHEERS) statement. BMC Med [Internet]. 2013 Jan [cited 2014 Dec 3];11(1):80. Available from: http://www.biomedcentral.com/1741-7015/11/80