Introducción
La función primordial del pulmón consiste en garantizar un intercambio de gases adecuado para las necesidades del organismo, de modo que el aporte de oxígeno (O2) necesario para las demandas metabólicas de los tejidos y la eliminación de anhídrido carbónico (CO2) de los mismos se lleven a cabo correctamente de forma simultánea. Dicho intercambio de gases está dado por difusión la cual está determinada por la ley de Fick.
Esta ley dice que el volumen de un gas por unidad de tiempo a través de la barrera Alveolo-capilar es directamente proporcional a la superficie del tejido, a la constante de difusión y a la diferencia de presión parcial del gas entre los dos lados, e inversamente proporcional al espesor de la membrana.
Esta constante de difusión que depende de las propiedades de la membrana y de cada gas en particular es proporcional a la solubilidad del gas e inversamente proporcional a la raíz cuadrada de su peso molecular (Fig.1) Esto significa que el CO2 difunde con una rapidez 20 veces mayor que el O2 a través de la membrana de los tejidos porque su solubilidad es mucho mayor, mientras que su peso molecular es similar. (Lea también: Paciente que NO está dispuesto a abandonar el hábito de fumar)
Figura No 1. Ecuación de la Ley de Fick para la difusión de gases a través de tejidos.
|
D a solubilidad Vgas = volumen de gas que difunde a través de una membrana de tejido por unidad de tiempo (ml/min). Vgas = A X D X (P1 -P2) Publicidad |
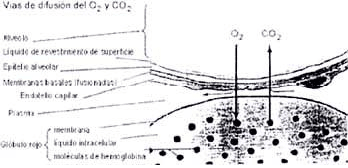
La barrera hematogaseosa o alveolocapilar (Fig.2) donde finalmente se produce el intercambio gaseoso en nuestro pulmón, cumple las óptimas condiciones para realizar esta función.
Efectivamente, se trata de una fina capa de aproximadamente 0.3 mm de espesor, formada por el surfactante pulmonar ( sustancia producida por neumocitos tipo II cuya finalidad es reducir la tensión superficial de los alveolos, mejorando así el intercambio gaseoso en los pulmones), la célula epitelial alveolar, la membrana basal, el intersticio, el endotelio vascular y el plasma, con una superficie de 50 a 100 m2.
En el pulmón humano existen aproximadamente 300 millones de alveolos, cada uno de los cuales mide alrededor de 0.33 mm de diámetro. Esta fragmentación o compartimentalización alveolar explica que exista una superficie de intercambio tan grande en una cavidad tan limitada como es la caja torácica.
Figura No 2. Elementos que constituyen la barrera hemato-gaseosa o alveolocapilar.
Los pasos necesarios para realizar un correcto intercambio gaseoso son los siguientes:1) una adecuada ventilación alveolar, 2) una correcta difusión de gases entre los alveolos y los capilares, 3) un correcto aporte sanguíneo pulmonar y 4) una correcta concentración de hematíes y hemoglobina.
El gas usado para medir la capacidad de difusión debe ser capaz de cumplir dos acciones fisiológicas: 1) que sea capaz de difundir a lo largo de la barrera alveolocapilar y 2) debe ser capaz de ser transportado por la hemoglobina.
Solo dos gases poseen estas propiedades, el Oxígeno (O2) y el Monóxido de carbono (CO), siendo más ideal el CO para la determinación de la capacidad de difusión por su alta solubilidad, ( 20 veces más difusible que el O2) y 210 veces más afín que el oxígeno a la hemoglobina, combinándose químicamente a ésta; por lo que la presión parcial del CO de la sangre capilar pulmonar no se aproxima a la presión parcial del mismo en los alveolos durante el tiempo que la sangre queda expuesta al CO alveolar.
Así el gradiente de presión parcial a través de la barrera alveolo-capilar para el CO se mantiene durante el tiempo que la sangre permanece en el capilar pulmonar y la difusión del CO se limita solo por su capacidad de difusión en la barrera, por el área de intercambio y por el grosor de la misma ( Ver Fig.1)
Métodos para medir la difusión pulmonar
Existen seis métodos para medir la capacidad de difusión: el método de la respiración única (Single Breath), el del estado estable, el de Riley-Lilienthal, el de la espiración única, el de reinhalación y el del Va/Qc.
El más usado en la actualidad por su característica de ser un método no invasivo y por ser simple de realizar y no tener muchas contraindicaciones ni efectos secundarios y al que nos vamos a referir a lo largo del artículo es de la respiración única o DLCOsb.
Para la realización de la técnica para el cálculo de la DLCOsb se usa una mezcla de gases que contiene el 8% de Helio (He), el 0.3% de CO, el 21% de O2 y el resto de Nitrógeno (N2). El He es un gas que no es difusible por lo cual se utiliza para calcular del volumen alveolar y conseguir que la mezcla gaseosa sea homogénea.
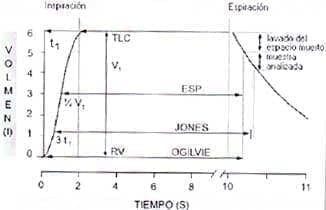
El procedimiento se realiza solicitando al paciente (Fig. 3) que inspire una concentración conocida de esta mezcla a partir de su volumen residual (tras espiración máxima), que realice una apnea de 9 a 11 segundos a nivel de capacidad pulmonar total (TLC) y que seguidamente realice una espiración forzada, para así mantener el periodo de tiempo de difusión de CO controlado y limitado, debido a que un tiempo espiratorio prolongado puede aumentar falsamente el tiempo de difusión y producir una sobreestimación del DLCO.
Muestra espiratoria recogida para el análisis
Suele ser de unos 900 ml y se recoge tras desechar un volumen de unos 900 ml para garantizar el lavado de todo el espacio muerto del sistema. Se utilizan como valores para el cálculo, las concentraciones iniciales y finales (espiradas) de He y CO, el volumen inspirado y el tiempo de apnea.
Existen diferentes técnicas de cálculo que difieren principalmente en el modo de medir el tiempo de apnea. Las principales son la de Ogilvie, que lo mide desde el comienzo de la inspiración hasta el comienzo de la recogida de la muestra espirada, la de Jones y Meade, que mide el tiempo desde el 1/3 del volumen inspirado hasta la mitad de la muestra espirada y la ESP (epidemiology standardization project) que lo mide desde la mitad de la inspiración hasta el comienzo de la muestra espirada (Fig. 4).
Figura No 4. Técnicas de cálculo empleadas para medir el tiempo de apnea en el cálculo de la DLCOsb.
Los parámetros de mayor relevancia clínica obtenidos son: 1) la DLCO, cuyas unidades de medida son ml/min/mmHg o mmol/min/kpa, 2) el volumen alveolar (VA) y 3) el coeficiente de transferencia (Kco) que se obtiene a partir del cociente entre la TLCO y el VA.
La DLCO puede dividirse en dos componentes, el factor membrana (Dm) y el factor capilar (Qc) que se relacionan según la siguiente ecuación: 1/TLCO= 1/Dm + 1/OQc, donde O representa la velocidad de reacción entre el CO y la hemoglobina. La medición tanto la Dm como el Qc se realizan fácilmente, utilizando la misma técnica que para el cálculo de la DLCO pero con una mezcla diferente de gases conteniendo un 8% de He, un 0.3% de CO y un 92% de O2.
Interpretación de resultados del test de respiración única para capacidad de difusión de monóxido de carbono (DLCO)
El valor de la DLCO depende del sexo, edad y talla del paciente. Por este motivo, los valores obtenidos deben compararse con unos valores de referencia o predichos. En nuestro medio se utilizan los propuestos por la European Respiatory Society (ERS), cuyas ecuaciones se muestran a continuación:
Hombres TLCO = 11.11 x A – 0.066 x E – 6.03
Mujeres TLCO = 8.18 x A – 0.049 x E – 2.74
A = altura; E = edad
Existen diferentes factores que pueden influir en el resultado de esta técnica y que deben ser considerados. Probablemente los más importantes son los cambios en el volumen alveolar (VA) y en la concentración de hemoglobina. La medición de la DLCO se ve afectada por el VA al cual se efectúa la prueba. Los cambios del VA pueden ser debidos a una mala realización de la técnica (esfuerzo inspiratorio insuficiente) o a que realmente esté disminuido.
Concentración de hemoglobina
La concentración de hemoglobina es otro factor importante a tener en cuenta en la interpretación de los resultados.
La anemia condiciona una disminución de la difusión y la poliglobulia un incremento. Se considera que una disminución de la concentración de hemoglobina de 2.5 a 3 gr% puede reducir el valor de la TLCO en un 10% por ello, se recomienda la corrección de la TLCO en función de la hemoglobina real, cuando ésta se encuentra fuera de los límites de normalidad.
Para esta corrección puede usarse la fórmula propuesta por Cotes et al o la propuesta más recientemente por Marrades et al. Entre otros factores que también pueden influir en el resultado de esta técnica podemos citar la presión parcial alveolar de oxígeno, el ejercicio físico, el hábito tabáquico, la postura en la que se realiza la técnica, la raza alteraciones hemodinámicas, la altitud y el embarazo.
1. Fórmulas propuestas por Cotes et al:
Hombres TLCOc = TLCO x (Hgb + 10.22) / (1.7 x Hgb)
Mujeres TLCOc = TLCO x (Hgb + 10.22) / (1.8 x Hgb)
2. Fórmulas propuestas por Marrades et al:
Hombres TLCOc = TLCO + 1.40 (14.6 – Hgb)
Mujeres TLCOc = TLCO + 1.40 (13.4 – Hgb)
Valores normales de difusión de mónoxido de carbono DLCO
GRADO DE ALTERACIÓN |
% DLCO PARA
|
| NOMAL | 120-85% |
| LIGERO | 85-70% |
| MODERADO | 70-50% |
| GRAVE | 50-35% |
| MUY GRAVE | <35% |
Recomendaciones
Existen dos guías de recomendaciones para tener en cuenta en el momento de realizar esta prueba dadas por American Thoracic Society (ATS) y la European Respiratory Society (ERS) Tabla 1:
Tabla No 1.
ORIGEN VARIABILIDAD TLCO |
RECOMENDACIONES ATS |
RECOMENDACIONES ERS |
| Condiciones para medida | No tener ejercicios extenuantes en 2 horas previas después de una comida ligera. El sujeto debe estar sentado 5 min. antes de la prueba. | El sujeto debe estar lo min, antes de la prueba en reposo, en estado postabsortivo y hacer la prueba sentado recto. |
| Fumar | No fumar 24 horas antes. | No fumar el día del test. |
| % de oxígeno en mezcla de gas | 21% de 02 a nivel del mar, e incrementar PI02 de 150mmHg a altitudes nivel del mar | 17-18% de oxígeno |
| Maniobra inspiratoria | Inspiración deberá ser <2.5 seg. En sujetos sanos; <4 seg. En sujetos con Obstrucción moderado o severo.Inspiración debe ser >90% de CV medida previamente. | Inspiración de 2-4 seg.e Inspiración debe empezar a VR y variar hasta u 5-10% de TLC |
| Mantenimiento de respiración | El sujeto debe relajarse en contra de una válvula cerrada o Glotis cerrada. Maniobra de Valsalva se debe evitar |
Presión intrapulmonar deberá ser cercana a la presión atmosférica |
| Duración de apnea y cálculos de tiempo de apnea | Duración de apnea 9-11seg. Cálculos de tiempo: Jones y Meade |
Duración de apnea:10 mas o menos 2. Calculo adecuado: Jones y Meade. |
| Maniobra espiratoria | Espiración debe ser tranquila, sin indecisión o interrupción | No especificada |
| Volumen de lavado de espacio muerto | En instrumentos estándar el volumen será de 0.75 a11.0 Lt. Si CV en <2.0Lt el volumen de lavado será de 0.5 Lt | El volumen de lavado será de 0.75 a 1.0 Lt. |
| Tamaño de muestra alveolar | Una muestra entre 0.5 y 0.75Lt Deberá ser recolectada en 4 seg. |
Una muestra entre 0.5 y 0.75Lt Deberá ser recolectada en <3 seg. |
| Intervalo entre pruebas | Al menos 4 min. | Al menos 4 min. |
| Volumen alveolar-Método de respiración medida | Medir un VA de respiración única en todos los sujetos | Puede ser un VA de respiración única o un VA calculado por adición de volumen inspirado a volumen residual medido por dilución de circuito cerrado de He. |
Indicaciones
- Evaluación y seguimiento de patologías que afectan el parénquima pulmonar (sarcoidosis, neumoconiosis, entre otras).
- Evaluación y seguimiento de pacientes con enfisema.
- Diferenciación entre bronquitis crónica, enfisema y asma.
- Evaluación de la afectación pulmonar en las Enfermedades del tejido conectivo.
- Evaluación de las enfermedades cardio-vasculares.
- Predicción de desaturaciones arteriales durante el ejercicio en pacientes respiratorios.
- Evaluación de disfunción e incapacidad.
- Evaluación de la posible afectación pulmonar por agentes quimioterápicos u otros fármacos.
- Evaluación de la hemorragia pulmonar.
Contraindicaciones
A. Contraindicaciones absolutas:
- la presencia de toxicidad de monóxido de carbono
- niveles peligrosos de desaturacion de la oxihemoglobina sin oxígeno suplementario.
B. Contraindicaciones relativas:
- Confusión mental o incoordinación muscular que impiden al asunto realizar la maniobra o incapacidad adecuadamente para obtener o mantener una foca del labio adecuada en la boquilla del instrumento;
- Una comida grande o el ejercicio vigoroso inmediatamente antes del test.
- Fumar 24 horas antes de realizarse la prueba puede tener un efecto directo sobre DLCO independiente del efecto de CoHb
- Volúmenes pulmonares disminuidos que no rendirían resultados válidos de la prueba.
- Dispositivos que se calibran inadecuada-mente o la indisponibilidad de un operador calificado. (Ver: Ley 100/93: Vehículo para la Vida y la Salud?)
Complicaciones – Test de respiración única para capacidad de difusión de monóxido de carbono (DLCO)
1. La TLCOsb requiere el aguantar la respiración a capacidad pulmonar total (TLC); algunos pacientes o pueden realizar una maniobra de Valsalva (superior a las presiones intratorácicas normales) o Müller (inferior que las presiones intratorácicas normales). Ambas situaciones pueden producir alteración de retorno venoso al corazón y el volumen de sangre capilar pulmonar.
2. Interrupción de oxígeno suplementario puede producir desaturación de la oxihemo-globina.
3. Transmisión de infección es posible por una inadecuada limpieza de las boquillas o como consecuencia del cobertor o fluidos corporales (paciente-a-paciente o paciente-a-técnico).
| Situaciones en las que se puede observar un descenso de la TLCo. | |
1. Enfermedad pulmonar obstructiva
2. Enfermedad pulmonar intersticial
3. Conectivopatías con afectación pulmonar
|
4. Enfermedades cardiovasculares
5. Otras
|
|
Situaciones en las que puede observarse un aumento de la TLCO. |
|
Bibliografia
Madama, Vincent C. Pulmonary Funtion Testing and Cardiopulmonary Stress Testing. Tests for Pulmonary Gas Diffusion. Ed Delmar Publisher 1998:125-150.
Crapo, Robert O. Carbon Monoxide Diffusing Capacity. Seminars in Respiratory and Critical Care Medicine 1998;19(1).
West, John B. Fisiología Respiratoria. ED Panamericana. 3er. Edición. 1987:131-143.
Chalem, Fernando. Medicina Interna. 3era. Edición. 1997:1432-1434.
Levitzky, Michael G. Pulmonar Physiology. Ed. McGraw-Hill. Third Edition 1993:153-165.
Diccionario MOSBY de la salud. Ed. Mosby/Doyma Libros. 1996.
AARC, Clinical Practice Guideline. Single breath Diffusing Capacity UPDATE. 1999;4:533-546.
Muñoz, Xavier. Intercambio de Gases Test de Transferencia del CO. www.EPOCNET.com ED. Boehringer-Ingelheim.
Rodríguez, Roberto. Enfermedades Respiratorias, Utilizades de Laboratorio. Intercambio Pulmonar de gases. Segunda Edición. Facultad de Medicina, Universidad de Chile. 1989.
Autor
* Luis Felipe Mojica, MD. Universidad de la Sabana. Estudiante de Medicina
** Oscar Alberto Sáenz, MD. Internista Neumólogo. Coordinador Laboratorio Pulmonar. Hospital Santa Clara