Caso síndrome de Kartagener
Paciente de 27 años, sexo femenino, con cuadro de dos días de evolución de escalofrío, fiebre, malestar general, cefalea, mialgias, tos, rinorrea y expectoración purulentas y disnea. Refiere antecedentes de sinusitis tres meses antes, manejada médicamente, y situs inversus diagnosticado seis años antes en Grecia. Al examen físico TA: 100/80, FC: 104x’ FR: 24x’ SaO2: 87% al aire. No adenopatías, orofaringe normal, ruidos cardíacos taquicárdicos sin soplos,y estertores en la base izquierda, especialmente hacia la región anterior.
El cuadro hemático muestra Hb: 13.1 g/dL, Htc: 39%, leucocitos: 7.100/ìL, neutrófilos: 75%, linfocitos: 14%, monocitos: 10%, eosinófilos: 1%. La radiografía de tórax muestra situs inversus, con infiltrados basales bilaterales, predominantes en el lóbulo medio izquierdo, donde se aprecia consolidación del parénquima (Figuras 1). El Gram de esputo demuestra Cocos Gram (+) ++. El cultivo viral fue positivo para el virus Parainfluenza I. La Tomografía de senos paranasales de tres meses antes, demuestra sinusitis aguda que compromete los senos maxilares y celdas etmoidales (Figura 2) (Ver también: Consideraciones éticas en la investigación clínica)
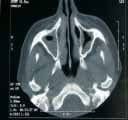
Figura 2. TAC de senos paranasales demostrando sinusitis aguda maxilar bilateral.
Horacio Giraldo Estrada, MD*; Felipe Martínez González, MD**.
Médico Internista Neumólogo, Clínica del Country – Clínica Reina Sofía.
Médico Cirujano – Clínica del Country.
Discusión
El síndrome de Kartagener es un desorden hereditario que se transmite con carácter autosómico recesivo y cuyos síntomas y hallazgos clínicos resultan de la alteración del movimiento ciliar (1). Se caracteriza por alteraciones ultra estructurales y funcionales de los cilios que producen un movimiento ciliar anormal y deficiente barrido mucociliar.
Fue descrito por primera vez por Manes Kartagener en 1933, como un síndrome clínico congénito caracterizado por la presencia de sinusitis crónica, bronquiectasias y situs inversus (2). Posteriormente se descubrió que estos pacientes tenían alteraciones en la ultra estructura de los cilios que les impedía el movimiento y se introdujo el término enfermedad de cilios inmóviles por Afzelius.
Estudios posteriores demostraron que también el movimiento ciliar desorganizado y descoordinado hace que el barrido ciliar sea igualmente inefectivo, y en 1981 Rossman y colaboradores utilizan el término disquinesia ciliar primaria (DCP) para describir estos pacientes (3).
La nomenclatura actual clasifica todos los desórdenes ciliares congénitos como disquinesia ciliar primaria, para diferenciarlos de las formas adquiridas que pueden ser causadas por lesiones del epitelio respiratorio debido a infecciones respiratorias virales o irritantes.
Pacientes con DCP y situs inversus
Aproximadamente el 50% de los pacientes con DCP tienen situs inversus y por ende son clasificados como síndrome de Kartagener. Durante la embriogénesis se necesita de un barrido ciliar normal para lograr la adecuada migración celular. En los pacientes con DCP la rotación de los órganos ocurre de manera aleatoria, por lo que la mitad de estos pacientes presentan situs inversus y la otra mitad tienen situs normal (4).
El epitelio que recubre las vías aéreas superiores e inferiores (hasta los bronquiolos respiratorios) y las estructuras contiguas, incluyendo los senos paranasales, oído medio y parte posterior de la nariz es un epitelio cilíndrico ciliado pseudoestratificado.
También se encuentran células ciliadas en el recubrimiento ependimal del cerebro y las trompas de Falopio. La cola de los espermatozoides tiene una estructura idéntica a la de los cilios. Cada célula ciliada contiene aproximadamente 200 cilios de 5 a 6 micras de longitud, que se hacen más cortas a medida que la vía aérea se hace más pequeña distalmente.
Cada cilio está formado por microtúbulos longitudinales agrupados en nueve dupletas que forman un círculo periférico alrededor de un par central. La proteína estructural de estas dupletas es la tubulina. Los microtúbulos están anclados por un cuerpo basal al citoplasma apical de la célula.
Cada dupleta tiene una subunidad A y otra B. Una cubierta envuelve los microtúbulos centrales que están unidos por medio de proyecciones a las dupletas periféricas. Las subunidades A de cada una de las dupletas periféricas está unida por brazos de dineina, que permiten y determinan el movimiento ciliar al actuar como ATPasa (Figura 3).
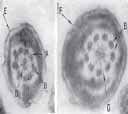
Figura 3. Ultraestructura ciliar normal. A, B: microtúbulos periféricos en dupletas, C: brazos de dineina, D: microtúbulos centrales, E, F: membrana celular, G: citoplasma celular.
Fases del movimiento ciliar
El movimiento ciliar tiene dos fases: un batido efectivo que propulsa y una fase de recuperación que devuelve el cilio a su posición inicial. La frecuencia de batido ciliar normal es de 1000-1500 veces por minuto, siendo un poco menor en las vías aéreas periféricas (1,4).
Los pacientes que sufren de DCP exhiben una gran variedad de defectos en la ultraestrucutra y movilidad ciliar. El defecto más frecuentemente encontrado, descrito por Afzelius en un comienzo, es la disminución del número de brazos de dineina, lo cual disminuye la frecuencia del barrido ciliar.
Pederson comparó el tipo de defecto ultraestructural con la movilidad ciliar y encontró que los defectos en los brazos de dineina causan hipomotilidad, mientras que defectos en los microtúbulos causan asincronía. También encontró que algunos cilios estructuralmente normales pueden estar asociados a hipermotilidad (1,5). (Lea también: Análisis de los factores predictores de reingreso hospitalario)
Situs inversus
El situs inversus ocurre al azar en la mitad de los casos de DCP, y no existe diferencia de distribución entre género o raza (5). La incidencia de síndrome de Kartagener es de 1 en 4.000 personas en población Japonesa, 1 en 8.000 en Caucásicos, y en la Clínica Mayo se ha estimado una incidencia de 1 en 68.000 pacientes (6). Otros autores consideran la incidencia de un caso en cada 16,000 nacidos vivos.
Las manifestaciones clínicas incluyen enfermedades crónicas del aparato respiratorio superior e inferior debido al compromiso del barrido mucociliar. Tanto hombres como mujeres se pueden presentar con infertilidad debido a la presencia de espermatozoides inmóviles y a la disfunción del epitelio ciliado de las trompas uterinas.
Dentro de las patologías del aparato respiratorio superior, lo más frecuente es la presencia de sinusitis crónica o recurrente, generalmente de los senos maxilares, asociado a hipoplasia del seno frontal. Los síntomas de rinitis crónica con rinorrea hialina son frecuentes desde los primeros años de vida, y algunos pacientes presentan alteraciones del sentido del olfato.
Resultados examen físico
Al examen físico se encuentra mucosa nasal pálida e inflamada, con presencia de pólipos nasales en 30 % de los casos. La otitis media a repetición es común, llevando a retracciones de la membrana timpánica con disminución o ausencia total de su movilidad, asociada o no a la presencia de líquido en el oído medio. Generalmente se encuentra hipoacusia conductiva en la audiometría, debido a la presencia de esclerosis y líquido en el oído medio (7).
La bronquitis crónica, las neumonías recurrentes y las bronquiectasias son los hallazgos más frecuentes del tracto respiratorio inferior. Todos los pacientes que se presenten con bronquiectasias sin causa aparente deben tener estudio para DCP.
Los ruidos cardíacos se escuchan con mayor intensidad en el hemitórax izquierdo y el punto de máximo impulso cardíaco se encuentra igualmente en ese hemitórax cuando hay situs inversus. Puede encontrarse hipocratismo digital en los pacientes con hipoxemia crónica (1,4). La mayoría de los hombres con síndrome de Kartagener son estériles y un gran porcentaje de las mujeres tienen fertilidad disminuida (8,9).
Hallazgos radiológicos en el aparato respiratorio
Los hallazgos radiológicos de las manifestaciones del aparato respiratorio superior típicamente demuestran engrosamiento y opacificación de los senos paranasales con hipoplasia del seno frontal. En la radiología del tórax hay engrosamiento de las paredes bronquiales, como hallazgo más temprano, hiperinsuflación, bronquiectasias, atelectasias y situs inversus.
La localización de las bronquiectasias ayuda en la aproximación diagnóstica, porque tanto en pacientes con síndrome de Kartagener como en pacientes con deficiencias en las inmunoglobulinas son más frecuentes en los lóbulos inferiores, mientras que en pacientes con fibrosis quística son más frecuentes en los lóbulos superiores.
La tomografía computarizada de alta resolución del tórax es la modalidad diagnóstica más sensible para documentar cambios tempranos y menores del parénquima pulmonar y las vías aéreas, y debe considerarse como una de las técnicas iniciales para la valoración de pacientes con síndrome de Kartagener y con DCP (10).
La espirometría generalmente revela un patrón obstructivo con respuesta variable a los broncodilatadores (11).
La alteración del barrido mucociliar nasal se puede realizar de una manera sencilla mediante gamagrafía. La técnica radioisotópica utilizada ha sido recientemente descrita por A. Escribano y cols (12) y es interpretada como patológica cuando se encuentra una velocidad de progresión del trazador en la mucosa nasal menor de 2 mm/min. Sin embargo, el diagnóstico definitivo del síndrome reside en el estudio mediante microscopía electrónica de la ultraestructura ciliar de muestras de mucosa nasal y bronquial.
Tipos de alteraciones ciliares
Se han descrito al menos 20 tipos diferentes de alteraciones ciliares. Los defectos descritos con mayor frecuencia son la ausencia de brazos de dineina, las ausencias de rayos centrales, la ausencia de nexina, alteraciones en el tamaño y la orientación ciliar y la transposición de microtúbulos.
Las biopsias de mucosa deben ser examinadas también bajo el microscopio de luz para la mejor cuantificación, coordinación y la amplitud del batido ciliar (13,14). El amplio número de alteraciones descritas sugiere una considerable heterogenicidad genética (15,16).
Para llegar a un diagnóstico correcto se recomienda estudiar varias muestras de biopsias en diferentes lugares del tracto respiratorio y en distintas ocasiones, evitando siempre tomarlas en aquellos momentos en que los pacientes se encuentren agudamente enfermos. Se considera que el número de cilios a estudiar por paciente no debe ser inferior a 100 (17).
Tratamiento del síndrome de Kartagener
El tratamiento del síndrome de Kartagener está enfocado a aliviar los síntomas y a prevenir complicaciones. Su pronto reconocimiento facilita un tratamiento antibiótico oportuno en pacientes con infecciones recurrentes lo cual ayuda a minimizar el daño irreversible. La terapia respiratoria y evitar el cigarrillo deben ser parte del tratamiento. La tos no debe ser suprimida debido a que ésta actúa como sustituta del barrido mucociliar (18).
En pacientes con síntomas de enfermedad pulmonar obstructiva crónica el uso de broncodilatadores inhalados está indicado. El uso de antibióticos inhalados, corticoides inhalados y/o sistémicos y el uso de DNAasa recombinante humana inhalada ha sido estudiado pero aún no hay estudios grandes que soporten su uso (19).
En algunos pacientes con otitis media crónica es necesario el uso de tubos de timpanostomía para reducir el riesgo de aparición de hipoacusia conductiva e infecciones recurrentes (20). En casos de sinusitis recurrentes refractarias al tratamiento médico con antibióticos, el tratamiento quirúrgico con endoscopia funcional de senos paranasales mejora los síntomas respiratorios superiores e inferiores (21).
Bibliografia
1. Dombi VH, Walt H. Primary ciliary dyskinesia, immotile cilia syndrome and Kartagener syndrome: diagnostic criteria. Schweiz Med Wochenschr. 1996; 11:421-433.
2. Kartagener M. Zur Pathologic der Bronchiektasien; Bronhiektasies bei Situs viscerum inversus. Beirt Klin. Tuberk. 1993; 83:489-501.
3. Afzelius BA. A human syndrome caused by immotile cilia. Science. 1976; 193:317-319.
4. Teknos TN, Metson R, Chasse T, et al. New developments in the diagnostic of Kartagener´s syndrome. Otolaryngol Head Neck Surg. 1997; 116:68-74.
5. Rott HD. Genetics of Kartagener´s syndrome. European Journal of Respiratory Disease.1983; 64:1-6.
6. Wolkove N. Kartagener’s Syndrome. In: Fishman AP. Pulmonary diseases and disorders. MacGrow-Hill Book Company 1a. Ed.1980; Cap 112, pp1220-1222.
7. Greenstone M, Stanley P, Cole P. Upper airway manifestation of primary ciliar dyskinesia. J Laryngol of North Am.1993; 99:985-991.
8. Halbert SA, Patton DL, Zarutskie PW, et al. Function and structure of cilia in the fallopian tube of an infertile woman with Kartagener´s syndrome. Hum Reprod. 1997; 1:55-58.
9. Nowinski A, Hawrylkjewicz I, Sulikowska-Rowinska A, et al. Pneumonol Alergol Pol. 2002; 70:312-317.
10. Nadel HR, Stringer DA; Levinson H. The immotile cilia syndrome: radiological manifestations. Radiology.1996; 3:651-655.
11. Schidlow DV. Primary ciliary diskynesia (the immotilie ciliasyndrome). Ann Allergy. 1994; 73:457-463.
12. Escribano-Montaner A, Armengot C, Carda C, et al. Protocolo diagnóstico del síndrome de discinesia ciliar en la infancia. An Esp Pediatr.1994; 40:122-126.
13. Eavey RD, Nadol JB, Holmes LB. Kartagener´s Syndrome. Arch Otolaryngol Head Neck Surg.1986; 112:646-650.
14. Rutland J, Cole PJ. Noninvasive sampling of nasal cilia for measurement of beat frequency and study of ultrastructure. Lancet. 1980; 2:564-567.
15. Escudier E, Boucherat M, Pinchon M, et al. Des anomalies ciliares sont-elles toujors presentes dans les síndromes de Kartagener ? Une etude chez 16 patients. Ann Oto-Laryngol (Paris).1989; 106:302-305.
16. Barlocco EG; Valleta EA, Cancini M, et al. Ultrastructural ciliar defects in children with recurrent infections of the lower respiratory tract. Pediatr Pulmonol.1991; 10:11-17.
17. Wayoff M, Foliguet B, Bigel M, et al. L´interet du syndrome d´immotile ciliare en ORL. Ann OtoLaryngo (Paris).1982; 99: 257-261.
18. Clarke SW. Rationale of airway clearance. European Journal of Respiration. 1989; 2:588-604S.
19. Desai M, Weller PH, Spencer DA. Clinical benefit from nebulized human recombinant DNase in Kartagener´s syndrome. Pediatr Pulmonol.1995; 20:307-309.
20. van der Baan S, Veerman AJ, Bezemer PD. Primary ciliary dyskesia: quantitative investigation of the ciliar ultrastructure with statistical analysis. Ann Otol Rhinol Laryngol.1987; 96(3 Pt1):264-272.
21. Parsorns DS, Greene BA. A treatment for primary ciliary dyskinesia: efficacy of functional endoscopic sinus surgery. Laryngoscope. 1993; 103 (11 Pt 1):1269-1272.