Pedro Blanco Sarmiento, MD.*
* Profesor titular. Jefe del Departamento de ORL de la Universidad del Valle. Cali, Colombia.
Resumen
El vértigo verdadero se presenta como una alucinación rotatoria de movimiento. A los demás síntomas de desequilibrio, desbalance, sensaciones difusas de movimientos anormales y al presíncope, se los considera como un mareo.
Es entonces esta entidad un síntoma ligado o no a una enfermedad conocida o desconocida. La efectividad de su tratamiento dependerá del conocimiento o no de su etiología. Por estas razones muchos autores han considerado el tratamiento farmacológico del vértigo como empírico y de resultados desalentadores.
Se han llegado a conocer los fármacos que interactúan con este síntoma gracias a modelos animales, a los cuales se les han producido lesiones laberínticas, y a las medicinas que se utilizan en la cinetosis. El vértigo puede ser de origen central o periférico y su tratamiento se encamina a bloquear la acción de los núcleos vestibulares y del centro del vómito.
De esta forma se cuenta con fármacos antihistamínicos, bloqueadores de canales de calcio, estimulantes del SNC, depresores del SNC, antieméticos y vasodilatadores. Hay que tener presente que luego de una lesión periférica, a las 72 horas se presenta una compensación central a expensas de los núcleos vestibulares, restituyendo la función del órgano periférico enfermo y por ende, produciendo mejoría del enfermo.
Es necesario que la persona que padezca esta afección se le encoragine para que deambule y haga una vida activa, -pues esto favorece la compensación- y no que se quede en cama sin ningún movimiento, en este caso la compensación será lenta, demorada, al igual que la recuperación del paciente.
Durante este período se deben dar fármacos que no interfieran con la compensación, además de controlar los síntomas de náuseas y vómito. Otro factor que contribuye a una mejoría rápida es el inicio, lo antes posible, de la terapia vestibular. El VPPB es una entidad clínica muy precisa y su tratamiento se debe hacer sólo con las maniobras de reposición canalítica y no perder tiempo con medicinas.
La cinetosis es muy común en nuestro medio y su tratamiento es preventivo. La mejor medicina es la escopolamina, pero por sus efectos adversos se puede reemplazar por la cinarazina.
Existe un número de pacientes refractarios a toda terapia tanto farmacológica como física, quienes han recibido todo tipo de terapias nacionales e internacionales y con los cuales tenemos que convivir convirtiéndose esto en un verdadero dolor de cabeza.
Se debe tener en cuenta el vértigo de Menière, la migraña, la epilepsia, los fenómenos sincopales y las isquemias cerebrales, con el objetivo de aplicar los correctivos indicados.
Palabras clave: vértigo, neurofarmacología, antivertiginosos, fármacos, antihistamínicos, bloqueadores de H1, anticolonérgicos, ansiolíticos-sedantes, simpáticos-miméticos, antieméticos, neurolépticos, bloqueadores, calcio, vasodilatadores.
Introducción
El vértigo es solo un síntoma y como tal su tratamiento dependerá de que esté o no ligado a una enfer medad de etiología conocida o desconocida.
La posible acción de los fármacos que intervienen en el tratamiento del vértigo, en su mayoría, han sido estudiadas en animales y luego extrapoladas al ser humano, o han sido estudiadas en relación con la cinetosis.
Hay modelos animales en los cuales se puede desencadenar la cinetosis y así determinar el efecto de los fármacos antivértigo. Existen estudios directos, doble ciego, realizados en humanos con relación a la acción antiemética de estos fármacos y a la prevención de la cinetosis o su efecto sedativo en el control del vértigo.
En 1985 Zee decía que el tratamiento farmacológico del vértigo y del desbalance, era completamente empírico y que los resultados, con frecuencia, eran desconsoladores. Este autor da una lista de fármacos tales como bloqueadores de la anhidrasa carbónica, adrenolíticos, antidepresores tricíclicos, benzodiazepinas, anticolinérgicos y antihistamínicos.
A ésta hay que agregar los bloqueadores de canales de calcio, antagonistas de la dopamina, vasodilatadores, betabloqueadores, angiotensina y betahistina.
Algunos de estos compuestos tienen acciones contradictorias, por ejemplo los antidepresores tricíclicos pueden actuar como simpático-miméticos, mientras que los adrenolíticos producen el efecto contrario. Por otra parte, más de un fármaco de éstos tiene varias acciones.
La mayoría de los adrenolíticos son también bloqueadores de dopamina. La mayoría de los antihistamínicos bloqueadores H1 son potentes anticolinérgicos y bloqueadores de monoaminas tales como la adrenalina o la serotonina. La betahistina interfiere con el sistema histaminérgico, en varias formas.
Por otra parte, los antagonistas del calcio también afectan las vías dopaminérgicas, o son antihistamínicos derivados de la piperazina.
Cuando hay una lesión periférica unilateral del sistema vestibular, ya sea total o parcial, aparece el vértigo agravado por otros síntomas como las náuseas y el vómito. Estos síntomas van disminuyendo paulatinamente y desaparecen en una semana.
Otros síntomas como la inestabilidad y la intolerancia al movimiento, persisten 2 ó 3 semanas, en la mayor parte de los pacientes. Este fenómeno es conocido como la compensación vestibular.
Si el órgano periférico lesionado ha perdido células, éstas no se regeneran. Por esta razón el fenómeno de compensación se realiza por un mecanismo central. Algunos autores han demostrado que el sistema vestibular muestra una alta integración dentro del SNC. Otros sistemas, como el cerebelo, el cerebro, la formación reticulada, los núcleos vestibulares y la médula espinal, están comprometidos en este proceso.
El estudio de Cecil Hart concluye lo siguiente:
1. La compensación que sigue a una pérdida de función periférica unilateral resulta de un cambio en la plasticidad del SNC. Esto compromete no solamente al sistema vestibular sino también los reflejos de fijación y posiblemente al sistema de persecución.
2. La compensación vestibular se manifiesta por cambios en la frecuencia de respuesta y simetría del RVO.
3. La fijación se aumenta, a menudo y esto permite al paciente caminar más seguramente.
4. Aunque estas afirmaciones son verdaderas, hay que tener en cuenta que unos pacientes compensan en una forma y otros en otra y estas variaciones no son bien entendidas. Mecanismos de compensación diferentes requerirán otras formas para tratar esta patología.
Al iniciar un tratamiento farmacológico hay que tener muy en cuenta la compensación, pues es el fenómeno natural que va a llevar al paciente a su recuperación y la prescripción de fármacos se encaminaría a contrarrestar los síntomas acompañantes como son las náuseas y el vómito.
No deben utilizarse fármacos que interfieran con el fenómeno natural de la compensación. Es importante que el paciente esté activo, dentro de los límites que se lo permita su estado, y que venza el temor al síntoma.
Se le debe insistir que al principio se sentirá mal, pero si pasa la prueba, su enfermedad cederá rápidamente.
No se le deberá someter a riesgos innecesarios en aras de aplicar la fisiopatología de la compensación y mientras permanezca su estado agudo, deberá estar acompañado; no deberá conducir automóvil y el médico le deberá enseñar adecuadamente los movimientos posicionales de su cuerpo para que deambule con poco riesgo: levantarse y sentarse mirando un punto fijo, agacharse tratando de sentarse en cuclillas, mirando primero un punto fijo y luego tomando con la mano los objetos que quiera recoger sin mirarlos y los giros del cuerpo y de la cabeza en forma armónica, despacio y apoyándose en un punto fijo. Todo esto mientras el paciente es enviado a la terapia vestibular.
No sobra recordar que es de vital importancia tratar de hacer un diagnóstico adecuado, diferenciando una patología periférica de una central tratando siempre de buscar el agente etiológico.
En algunos estudios se reporta que solo el 40% de los casos se puede clasificar dentro de síndromes específicos. También hay que diferenciar entre un vértigo verdadero el cual siempre es rotatorio, de un mareo que es cualquier sensación que denote desequilibrio o de un trastorno del balance.
El tratamiento causal es el realmente efectivo, cuando se puede hacer, como en el caso del neurinoma del acústico, una infección del laberinto, una otoesclerosis etc.
Cuando se conoce la etiología y nada se puede hacer como en el caso de una esclerosis múltiple, una enfermedad autoinmune, un problema tumoral o vascular inoperables, la medicación está encaminada a disminuir los síntomas para darle una mayor comodidad y estabilidad al enfermo.
Como normas generales se debe evitar el tabaco debido a las propiedades vasoconstrictoras de la nicotina, como también a la ingestión de alcohol por los cambios de densidad específica que produce en la endolinfa causando nistagmo y vértigo posicional.
¿Qué hace el paciente cuando siente el primer síntoma de vértigo? En una encuesta realizada en nuestra clínica, de 200 pacientes con crisis vertiginosas, de 1990 a 1994, las primeras personas contadas por el paciente fueron: médicos generales 43%, médicos internistas 18%, otorrinolaringólogos 33%, neurólogos y neurocirujanos 10% y otros 4%. Como otra curiosidad de este estudio se puede anotar que el 46% de los pacientes ya había tomado alguna medicación antivertiginosa, antes de la primera consulta médica. ¿De qué fuente recibieron los pacientes la primera medicación? Del médico de confianza por vía telefónica el 53%, del farmaceuta el 23%, de un familiar el 13 %, y el 11% de amigos y vecinos. ¿Qué tipo de medicamento se tomó? La cinaracina en el 63% de los casos y el resto difenhidramina y sedantes.
El aspecto anotado anteriormente es de mucha importancia pues durante un examen los bloqueadores vestibulares pueden disminuir o anular la signología del examen vestibular, fallando así con el diagnóstico y con la supervisión de la evolución del paciente. Si a esto se añade que hay muchos vértigos que se autolimitan rápidamente, se ve por qué las estadísticas para vértigo fallan en producir un dato exacto.
Neurofarmacología del vértigo
Leyendo la literatura existente se tiene que volver al modelo de la cinetosis para explicar los fenómenos neurofarmacológicos en el vértigo. Sin embargo, aunque, los síntomas de una persona normal con cinetosis, y otra anormal con una patología vestibular, son iguales; las causas del problema son diferentes. El estímulo vestibular que produce la cinetosis, no importa su intensidad, provoca un cambio recíproco en la actividad periférica. Las descargas aferenciales de un laberinto aumentan mientras que del otro disminuyen. En contraste, cuando un laberinto es afectado por una patología vestibular, el SNC no recibe un balance recíproco. El nivel tónico aferencial del lado afectado se disminuye a causa de la lesión, pero el lado afectado no cambia. Al mismo tiempo, durante la rotación de la cabeza sólo la actividad del laberinto sano es modulada. De esta forma hay un bombardeo constante de impulsos anormales al SNC dependiendo de que la cabeza esté o no en movimiento. Estos impulsos pueden provocar fenómenos vegetativos como las náuseas y el vómito.
Noriaki Takeda en 1993, propone las bases farmacológicas para el reflejo del vómito y la cinetosis. En cuanto al reflejo de náuseas y vómito refiere que hay tres vías aferentes que llevan las señales del estímulo del vómito al SNC:
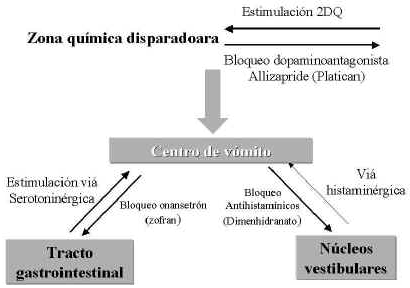
1. Desde la zona disparadora de quimiorreceptores (zdq), la cual está localizada en el área postrema, en el piso del cuarto ventrículo.
2. Desde las zonas aferenciales viscerales del tracto gastrointestinal.
3. Desde el laberinto. Estas tres vías aferentes convergen en el centro del vómito en el tallo cerebral resultando en náuseas y vómitos.
Esta teoría puede ser, en parte, corroborada por los siguientes hechos:
1. La inyección endovenosa de apomorfina induce vómito por su acción a nivel de la ZDQ. La apomorfina es una dopamina D2, receptor antagonista y la domperidona, la cual es un D2 receptor agonista, bloquea el vómito producido por la apomorfina y por otros mediadores liberados en el área ZDQ.
2. Los efectos colaterales más grandes producidos por la quimioterapia anticancerosa son las náuseas y el vómito. El cisplatino es uno de los fármacos más hematogénicos. Recientes estudios han demostrado que el cisplatino endovenoso libera serotonina de las células cromafines del tracto gastrointestinal y esta serotonina estimula las aferencias viscerales por intermedio de los receptores serotonínicos 5HT3 para producir el vómito. El onansetrón 5HT3 antagonista, inhibe el vómito producido por el cisplatino
3. La estimulación del laberinto produce cinetosis. Los antihistamínicos, los cuales son antagonistas de los receptores H1, y la escopolamina, la cual es un receptor muscarínico antagonista de la acetilcolina, son efectivos en la prevención de la cinetosis. Las neuronas vestibulares aferentes primarias, envían información a los núcleos vestibulares en el tallo cerebral a través de los receptores de N-metil D-aspartato. Estos receptores están comprometidos en la génesis de la cinetosis. Timmerman propone el siguiente esquema que demuestra el bloqueo de vómito en tres niveles principales.
Esto podría explicar la acción de los fármacos que controlan las náuseas y el vómito y que por su acción refleja podrían ser utilizadas para el tratamiento del vértigo. Para hacer más claridad sobre el estudio de Takeda, las acciones de estos fármacos se podrían resumir así: 1. Hay una vía serotoninérgica que es la que lleva los impulsos desde el tracto gastrointestinal al centro del vómito, produciendo vómito. Los bloqueadores de serotonina (5H3) bloquean este mecanismo 2. La estimulación de los quimiorreceptores ZDQ, situados en el área postrema que está en el cuarto ventrículo, producen vómito. Las dopamino-antagonistas (D2), al bloquear esta área, impiden el vómito. 3. Los núcleos vestibulares transmiten sus señales a través de un sistema histaminérgico. Los antihistamínicos bloquean esta ruta.
Los receptores de glutamato también están incluidos en esta vía. Pero esta explicación no llena completamente todas las expectativas. El vértigo, definido como una alucinación de movimiento, se hace consciente gracias a la corteza cerebral. El nistagmo es ejecutado por los núcleos oculomotores. Tienen que existir mecanismos más complejos que muestran el desbalance de las áreas en conflicto y no solamente que se puedan explicar sus síntomas acompañantes como son las náuseas y los vómitos.
En estudios animales, también se ha encontrado y sugerido como mecanismo de acción, una transmisión colinérgica de la neurona vestibular primaria a la neurona vestibular secundaria. Las neuronas colinérgicas de la formación reticulada también se proyectan hacia los núcleos vestibulares. Estas vías retículo-vestibulares son excitadoras del reflejo vestíbulo-ocular. Los fármacos anticolinérgicos, entonces, tienden a suprimir los impulsos espontáneos dentro del sistema. La vía retículo-vestibular es de características monoaminérgeticas y tiene una influencia inhibitoria sobre la actividad de los núcleos vestibulares. Las anfetaminas parecen comprobar la existencia de esta vía. De esta forma los estudios animales confirman la existencia de dos vías independientes: una excitadora colinérgica y una inhibidora monoaminérgica. De una manera simple se podría explicar la acción de los fármacos: aquellos que aumentan las propiedades anticolinérgicas del sistema vestibular o las propiedades monoaminérgicas o ambas, tendrían la mayor efectividad en el control de la respuesta vestibular con su consiguiente beneficio clínico. Por otra parte, aquellos fármacos que lleguen fácilmente a los quimiorreceptores del tallo cerebral, ayudarían a suprimir los síntomas neurovegetativos del paciente. Sin embargo, quedan neurotransmisores y otros medios de acción que no se conocen.
Realmente los fármacos más estudiados en la relación con la supresión del vértigo son los antihistamínicos, los anticolinérgicos y los adrenérgicos. Cada uno de estos agentes controla una clase específica de neurotransmisores, los cuales se encuentran en sitios estratégicos del aparato vestibular, en el tallo cerebral, los ganglios basales y sus interconexiones. Los neurotransmisores tienen bajo peso molecular, son solubles en agua y son ionizados al pH de los líquidos del cuerpo, son sintetizados en las terminaciones nerviosas y son almacenados dentro de pequeñas vesículas en las terminaciones presinápticas. Cuando la neurona presináptica se despolariza, las moléculas de los neurotransmisores son liberadas en él como sináptico y entra en contacto con receptores específicos sobre la superficie de la próxima célula postsinática distal. Algunos neurotransmisores, como la acetilcolina, son excitadores y producen despolarización de las células postsinápticas. Otros, como la serotonina, son inhibidores y disminuyen la posibilidad de la producción de impulso de la célula. Una neurona postsináptica puede recibir impulsos de miles de neuronas presinápticas. Estos impulsos excitadores e inhibidores van a determinar la despolarización o no de la membrana. De esta forma, los neurotransmisores son la unión química por medio de la cual una neurona o grupo de neuronas, se comunican con otras.
En algunos pacientes que padecen de desequilibrio se ha detectado aumento de los niveles de prolactina. La relación entre los niveles de prolactina y la estimulación rotatoria vestibular, han sido demostradas. Una disminución de serotonina y dopamina está asociada con la elevación de los niveles de suero de la prolactina. El triptofano es el precursor de la serotonina y la tirosina de la dopamina. La disminución en la dieta de algunos aminoácidos puede producir vértigo en algunos pacientes. Estos síntomas pueden ser controlados por cambio de dieta con una suplementación de triptofano y la tirosina. La deplesión de estos aminoácidos puede causar una deficiencia de neurotransmisores y entonces producir un problema vestibular. Algunos nutrientes podrían alterar la síntesis de los neurotransmisores. Tenemos, entonces, neurotransmisores producidos por precursores, especialmente de la dieta, y otros que no lo son. La serotonina, la dopamina, la norepinefrina, la acetilcolina, la histamina y la glicina, son precursoras dependientes.
El aspartame (L-aspartyl-L-phenalanine methylster) usado como edulcorante en la dietas para reemplazar el azúcar, con nombre comercial Nutrasweet, puede producir vértigo. El ácido aspártico se metaboliza como alanina, vía del ácido glutámico. La fenilalanina puede inhibir la síntesis de catecolaminas y puede ejercer su efecto tóxico en algunas neuronas. El aspartame es el único alimento que se conoce, aumenta el nivel de la fenilalanina en el cerebro. Este aumento ha sido implicado en síntomas neurológicos. Las convulsiones pueden disminuir luego de la ingestión de aspartame. Esto se ha explicado por la inhibición que el aspartame hace de la síntesis de las catecolaminas. El aspartame puede aumentar la migraña y su retiro en algunos pacientes con vértigo crónico ha eliminado este síntoma. El estudio de los neurotransmisores tendrá que aclarar en un futuro la acción de estos fármacos, como también deberá ayudar a buscar un medicamento cada vez más efectivo.
Los antivertiginosos y la compensación central
La experimentación animal muestra evidencia de que un período de inmovilización, luego de una pérdida de función unilateral parcial o total de un laberinto, no solamente retarda, sino que también limita la eficacia para llegar a una compensación satisfactoria. También se ha demostrado que los ejercicios tempranos aumentan la compensación vestibular. Parece que hay un período crítico inmediatamente después de una injuria vestibular en el cual la capacidad de adaptación del SNC es muy grande.
Si en esta etapa se deprime el sistema vestibular, con fármacos, la compensación se va a retardar y, por consiguiente, la enfermedad va a persistir más tiempo que el de una evolución normal.
En el esquema de una de las teorías más aceptadas en la génesis de la cinetosis, se encuentra que el estímulo que ésta provoca es detectado por los otolitos, por los canales semicirculares, los ojos y los receptores somatosensoriales. Hay un almacenador de patrones neurales que se encuentra en el cerebro. Cuando estos estímulos llegan, son comparados por este almacenador y, al notar que no existen en su memoria, envía impulsos demostrando su inconformidad, lo que se traduce en el desbalance y los síntomas de la cinetosis. Si estos estímulos siguen llegando, se modifica el almacenador neural en forma de adaptación de tal forma que reduce esta señal extraña a un mínimo nivel. Finalmente, se alcanza la habituación a los movimientos provocadores.
Basada en esta teoría, Takeda divide los medicamentos anticinetósicos en tres clases: I. Medicamentos que bloquean los impulsos sensoriales, los cuales son responsables del conflicto sensorial. II. Medicamentos que modifican el almacenamiento neural y producen nuevos patrones de impulsos sensoriales. III. Medicamentos que inhiben los mecanismos que producen los síntomas y signos de la cinetosis. Todos estos fármacos tienen efecto protector contra la cinetosis pero su efecto en la producción de patrones de habituación difiere. Los medicamentos tipo I retardan la adquisición de la habituación. Los tipo II aceleran el proceso de habituación con nuevos impulsos sensoriales, modificando el almacenamiento neural para así reducir el impulso de la señal desestabilizadora. Los fármacos tipo III no afectan la habituación, pues bloquean solamente el proceso final de la cinetosis. En el siguiente cuadro se hará un intento de clasificación de estos medicamentos según el mecanismo analizado anteriormente.
Medicamentos tipo I (retardadores)
• Alcohol
• Fenobarbital
• Clorpromazina
• ACTH agonistas
• Colinomiméticos
• Adrenérgicos
• GABAagonistas
Medicamentos tipo II (aceleradores)
• Escopolamina
• Cafeína
• Anfetamina
• ACTH
• Diazepan
Medicamentos tipo III (sin actividad)
• Antihistamínicos
• Bloqueadores de calcio
• Antieméticos
• Vasodilatadores
Se debe anotar que este cuadro fue elaborado por el autor de este capítulo con base en los efectos conocidos hoy por estos fármacos. No es fácil encasillar medicamentos, cuyo efecto a veces no está bien definido, en un cuadro explicatorio. Por otra parte, la terminología muchas veces confunde, en lugar de aclarar los conceptos. Los medicamentos antivertiginosos se han conocido como supresores vestibulares, como bloqueadores de los núcleos vestibulares, como sedantes vestibulares, depresores de la actividad central, estimulantes centrales, favorecedores de compensación, retardadores de compensación, descompensadores y sobrecompensadores.
Cuando usamos indeterminadamente esta terminología, el resultado final es la confusión. La descompensación o la sobrecompensación, a la larga, significan retardo de la compensación. Por otra parte, hay discrepancia en cuanto a los efectos de ciertos medicamentos, como el diazepan y los agentes adrenérgicos, los cuales pueden producir varios efectos al mismo tiempo. De todas maneras, los experimentos de compensación han sido realizados solamente en animales y no sabemos con qué exactitud suceda lo mismo en humanos. Por otra parte, es bien conocido por el médico que los medicamentos actúan en forma distinta en las diferentes personas. Hay antihistamínicos que, en lugar de sedar, estimulan y despiertan más la persona. Otros que no producen somnolencia, como la terfenadina, en muchos casos, la produce en algunos pacientes. Los medicamentos antieméticos, cuando su efecto es bloquear el centro del vómito, pueden tener efecto reflejo sobre los núcleos vestibulares y el hipotálamo y, de esta forma, estar contribuyendo a la mejoría de los síntomas vertiginosos. Los medicamentos pueden interactuar sumando su acción y producir un mejor efecto cuando se toman en conjunto. La mejor protección contra la cinetosis la producen la asociación de escopolamina con anfetamina.
Se ha demostrado que la velocidad de la compensación se aumenta con los ejercicios. La terapia vestibular debe ser considerada siempre como una de las mejores ayudas en la mejoría del enfermo. Esto se discutirá ampliamente en el capítulo correspondiente.

