Cadena de supervivencia en el manejo inicial de incidentes con materiales peligrosos
Heriberto Puello Castillo
MD Universidad de Cartagena
Médico NUSE 123, Bogotá D.C.
Especialista en Gerencia de Instituciones de Salud
Especialista en Auditoria de Instituciones de Salud
Instructor de BLS, ACLS, Laboratorio de Simulación FUCS
Instructor de apoyo para componente Médico de la Dirección Nacional de Bomberos (DNB)
Residente Especialidad Medicina de Urgencias, Pontificia Universidad Javeriana
Álvaro Cruz Quintero
MD Universidad de Cartagena
Especialista en Medicina de Emergencias, Universidad de Costa Rica
Especialista en Auditoría de la Calidad, Universidad de Cartagena
Magíster en Toxicología, Universidad Nacional de Colombia
Docente Universidad de Cartagena
Director de Centro Regulador de Urgencias Emergencias y Desastres de Cartagena
Coordinador del Centro de Información y Atención de Toxicología de Cartagena
Medico HAZMAT
Instructor BLS – ACLS de la AHA
Administración de Servicios de Emergencias JICA Japón
Introducción
Los materiales considerados peligrosos difieren ampliamente en el origen, la naturaleza, condiciones de almacenamiento, propiedades físicas y químicas.
Dentro de las principales propiedades que poseen son:
- Toxicidad.
- Latencia.
- Persistencia.
- Transmisibilidad.
La sintomatología en casos de incidentes Hazmat, se producen por la latencia específica del producto químico1. (Lea también: Laboratorio de Toxicología)
La toxicidad y la latencia del producto que genera la toxicidad, determinan el inicio del cuadro y la fisiopatología del envenenamiento, por lo tanto orientan en el manejo clínico de las víctimas del incidente1, 6.
La persistencia y transmisibilidad de la sustancia determinan el nivel de peligro para el personal de respuesta y condicionan las actividades operacionales, sistema de evacuación a utilizar, al igual que el orden de las acciones en la gestión logística1, 3.
La condición de persistencia en los productos químicos, se definen por la habilidad del agente tóxico de permanecer en el ambiente, dadas por sus propiedades físico químicas. La persistencia puede ser variable, desde cortos periodos de tiempo (esporas de ántrax) hasta largos periodos de tiempo (otros productos químicos)1.
La persistencia puede variar por otras condiciones en las que el producto químico se vea afectado, como ejemplo están algunos agroquímicos como el paraquat, el cual si aplicado de manera adecuada se inactiva al contacto con el suelo (electronegativo), por ser una sustancia electropositiva; no así en casos de uso suicida, lo que pudiese generar la mortalidad en alto porcentaje.
En los incidentes con materiales peligrosos (HAZMAT):
Pueden presentarse situaciones de fuego, explosiones, nubes de humo toxico, derrame y escorrentías de productos químicos, que magnifican y generan variabilidad en el manejo del mismo, lo que afectaría a la población civil, esto dado por las propiedades del producto químico, las condiciones de almacenamiento y las condiciones ambientales. Esto cambia de manera drástica el manejo del incidente.
Dentro de los efectos que se pueden generar están muerte directa en el sitio, lesiones, evacuación de grandes zonas pobladas, daño en propiedades públicas o privadas, daño ambiental, alteración en el tráfico, contaminación entre otras.
Los desastres químicos son únicos en su manejo, tienen la particularidad en la que la víctima posterior al evento está contaminada; el personal de salud podría estar en contacto directo con estas víctimas de manera incidental, durante y después del proceso de descontaminación cuando se ha hecho una coordinación con los grupos de manejo de este tipo de situaciones2.

La exposición de los grupos sanitarios con víctimas contaminadas se da principalmente:
- Deficiencia en el suministro de información por parte del usuario de las líneas de emergencias.
- Falta de coordinación con los grupos de primera respuesta.
- Falta de entrenamiento del personal de salud.
Las primeras acciones por parte del personal de salud están definidas en:
- Recolección de la mayor cantidad de información del incidente.
- Identificación de situaciones o condiciones que pudieses generar riesgos para ellos, el personal de primera respuesta de otras instituciones, la comunidad, el ambiente.
- Uso de las medidas de protección contra químicos en el ambiente.
- Información de absorción dérmica en la población expuesta sin síntomas.
El personal de salud debe tener conocimiento, preparación y entrenamiento a nivel estratégico, táctico, planeamiento modular integral, comunicaciones, evaluación inicial de la escena, equipos de protección del personal de respuesta en el sitio, durante el traslado y al ser aceptado el paciente en el hospital.
En ambientes donde hay productos químicos:
Se mantiene la integridad frente a la exposición de la piel no protegida, esto se da por pocos minutos, después se inician procesos de contaminación secundaria, si no se inicia el proceso de descontaminación de manera rápida. Esto dado la exposición de las personas (ropa corta, vestidos largos) el tipo de ropa de calle utilizado (algodón, poliéster, lana, etc.) y los factores ambientales (clima frío, clima cálido, viento, etc.).
La piel intacta provee una buena barrera a la penetración de ciertos productos.
Cierto tipo de prendas son utilizadas como barreras frente a otros tipos de productos (ropa industrial), pero dependiendo de las características de toxicidad, latencia, persistencia, y transmisibilidad del producto se podría presentar una contaminación secundaria. Lo anterior determina la importancia de quitar la ropa a los afectados, para prevenir este fenómeno3.
La respuesta pre hospitalaria a los incidentes con Materiales Peligrosos, es complicada por múltiples factores tales como las operaciones en ambientes peligrosos, el manejo potencial de víctimas contaminadas, la necesidad de aseguramiento de la escena tanto para las víctimas y los respondedores a la emergencia, dificultad para suministrar medidas básicas a víctimas por falta de equipos de protección personal adecuados4.
El planeamiento general que se debe realizar previo a las situaciones de riesgo.
Está enmarcado en las fases de manejo de este tipo de situaciones, las cuales son:
- Mitigación.
- Preparación.
- Respuesta.
- Recuperación.
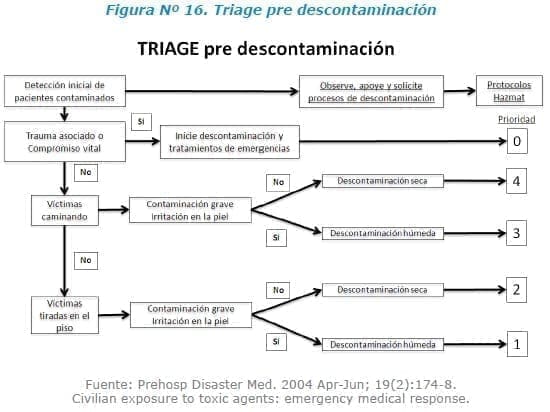
Una de las consideraciones a tener en cuenta es qué paciente atender primero, con lo cual se debe realizar la aplicación de sistemas de TRIAGE, adaptados a la situación (Figura Nº 16)24.
Para este tipo de incidentes, los hospitales deben tener de antemano unos procesos, los cuales deben ser además de robustos, practicados, puestos a prueba y socializados5.
Las instituciones de salud, deben tener un mapa de riesgos, plasmado en los planes hospitalarios de emergencias, para que en casos de ocurrencia, se pueda realizar la activación del personal de salud y las instituciones hospitalarias.
Dentro de los factores a tener en cuenta tenemos6:
- Conocimiento de tóxicos industriales en el área de influencia.
- Información acerca de derrames deliberados.
- Priorización de riesgos.
- Mitigación de riesgos.
- Planeamiento de emergencias y preparativos frente a estos incidentes.
En casos de incidentes de gran escala con personas lesionadas, las agencias sanitarias deben de estar disponibles desde el principio, para dar indicaciones, apoyar las acciones en salud.
La relación entre lesiones en masa y múltiples víctimas fatales, depende mucho de las medidas de protección, organización y cuidados de emergencias por el evento7.
El personal de salud tanto pre como hospitalario deben estar entrenado para8:
- Uso de equipos de protección personal adecuados para este tipo de situaciones.
- Evaluación de las víctimas que han sufrido contaminación por sustancias o materiales peligrosos.
- Técnicas de descontaminación fina y descontaminación terminal de victimas referenciadas desde el ámbito pre hospitalario.
- Identificación de los principales síndromes toxicológicos producidos por las sustancias químicas y/o materiales peligrosos (toxíndromes).
- Uso de antídotos específicos en casos de intoxicación.
La mayoría de los incidentes que involucran materiales peligrosos, generan una cantidad no determinada de pacientes que requieren atención médica de emergencia.
Posterior al incidente, solo se tendrán victimas contaminadas con productos químicos:
Por lo que prima la descontaminación. Solo posterior a una descontaminación gruesa generada por los grupos de bomberos, se podrá manejar el concepto de paciente; en casos de múltiples víctimas, muchos de los sistemas de clasificación categorizaran estas víctimas como TRIAGE NEGRO, o de baja prioridad.
Hasta el momento se le ha dado el mayor énfasis e importancia al aislamiento, descontaminación, antes de iniciar las acciones de intervención médica en incidentes con materiales peligrosos, lo que podría generar aumento en la mortalidad de pacientes por lo demorado a veces de estas acciones, originando la llegada de manera espontanea a centros asistenciales de pacientes que no son referenciados de manera adecuada9.
El personal de salud que haga parte de la primera línea de respuesta en casos de incidentes Hazmat, debe tener a la mano y para su uso un equipo de protección personal.
La mayoría de las activaciones en líneas de emergencias por incidentes con materiales peligrosos se dan en los hogares, calles y autopistas. Los eventos en la industria no superan el 5.4%.
El aumento significativo del número de incidentes con materiales peligrosos ha puesto de manifiesto la necesidad de una formación extensa y continuada para el personal de apoyo a la primera respuesta, con el fin de garantizar una atención de calidad de los pacientes expuestos a productos químicos.
Los principales signos y síntomas presentados por las víctimas de incidentes con materiales peligrosos, identificados por el personal pre hospitalario, son10:
- Dolor (29.6%)
- Problemas respiratorios (12.2%)
- Alteración del estado de conciencia (9.6%)
- Debilidad (8.2%)
- Requerimiento de transporte (5.4%)
- Sangrado (4.8%)
- Trastornos psiquiátricos (3.3%)
- Nausea/vomito (2.9%)
- Heridas (2.9%)
Dentro de los elementos utilizados para la orientación de la respuesta inicial podemos contar con la guía de respuesta a emergencias, la cual proporciona a los primeros respondedores a incidentes con materiales peligrosos información importante para estas primeras acciones, pero no determina el manejo final de las víctimas de este tipo de situaciones a nivel hospitalario.
Dentro de la información en la que orienta las acciones de primera respuesta están:
- Tipo de ropa protectora.
- Procedimientos iniciales o incipientes de respuesta.
- Información general acerca del producto.
El personal tanto de respuesta como de apoyo deben revisar y practicar el uso de la guía de respuesta a emergencias (GRE) manera regular11, 12.
Las aplicaciones en los teléfonos celulares (apps) vienen incrementando la posibilidad que los equipos de primera respuesta puedan manejar en un periodo inicial las emergencias con materiales peligrosos.
Dentro de las ayudas más comunes están13:
- Textos.
- Guías de manejo.
- Bases de datos para medicamentos.
- Calculadoras médicas.
- Imágenes.
Estas aplicaciones no deben reemplazar el entrenamiento adecuado y periódico del personal en las instituciones hospitalarias.
El nivel de preparación de las instituciones en los Sistemas de Emergencias Médicas en los hospitales frente a eventos que involucran materiales peligrosos es a veces desconocido o no es una prioridad para las administraciones en ciertas instituciones públicas o privadas, a pesar de los esfuerzos del orden Nacional establecidos por el Ministerio de Salud. El número de incidentes que involucran materiales peligrosos viene en aumento, aunque persiste el subregistro de las mismas por condicionantes dados por la falta de cultura de reporte, desconocimiento de este tipo de situaciones o falta de trabajo articulado con instituciones de primera respuesta.
En los países donde si existe esta capacidad de respuesta, se sabe que puede llegar hasta un 20% de la red hospitalaria, dado principalmente por los hospitales universitarios, donde la capacidad clínica pasa a ser además de una actividad académica a un patrón de respuesta a este tipo de incidentes.
Además de la capacidad de respuesta del personal humano, los hospitales deben de tener la capacidad del manejo y adecuada disposición de los residuos generados por la descontaminación de las víctimas.
Se está exigiendo cada día más que las agencias de emergencias, los trabajadores del área de la salud, los administradores de emergencias, los funcionarios de las áreas de salud pública y de primera respuesta en salud, en el ámbito pre y hospitalario tengan un entrenamiento que genere la trazabilidad de las acciones y el reporte.
La gestión de las acciones en la escena del incidente:
El enfoque de la atención a las víctimas varía alrededor del mundo, esto por estar más basado en el dogma que en los datos científicos14.
El manejo de este tipo de incidentes tanto a nivel pre hospitalario como en los hospitales por el personal de salud, debe estar basada en la planificación eficaz, la evaluación crítica de los criterios de respuesta, lo que generara una trazabilidad de las acciones para evitar errores como la contaminación de las áreas de atención en los servicios de urgencias.
El manejo de incidentes que involucran materiales peligrosos no se limita a la contención del producto involucrado por parte de parte de los grupos de primera respuesta; equivale también a la realización de procesos de descontaminación adecuados, la aplicación de un sistema de triage que permita la gestión médica de estas víctimas, aplicación de antídotos adecuados, según la capacidad resolutiva de la institución.
Hay muy pocos esfuerzos dirigidos a aspectos como el manejo médico de pacientes expuestos a agentes químicos, tales como descontaminación, equipo de protección personal y terapia de apoyo específica, lo que genera que muy pocas instituciones sean verdaderos referentes de este tipo de casos15.
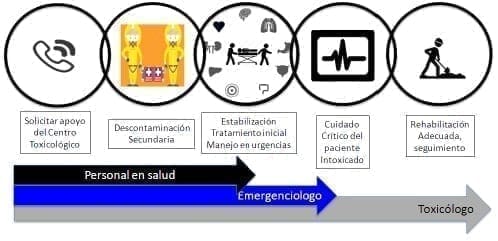
Cadena de supervivencia frente a incidentes con materiales peligrosos
La prioridad para el manejo adecuado de este tipo de víctimas, es establecer una adecuada cadena de supervivencia frente a este tipo de incidentes y que la aplicación de los antídotos u otros tipos de medicamentos hagan parte de esta cadena.
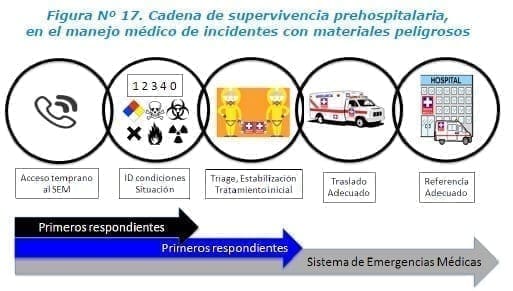
En casos de incidentes con materiales peligrosos cualquiera de los actores definidos como primer respondiente (ciudadano con un entrenamiento básico), primer respondedor (bomberos, entidades de respuesta operativa) u otro personal del Sistema de Emergencias Médicas (SEM), la identificación de la situación de riesgo, es una de las prioridades.
El nivel de responsabilidad de los primeros respondientes, va orientado al análisis inicial del incidente con Materiales peligrosos al acceso temprano a una línea de emergencia, lo que debe realizarse indicando la presencia de una sustancia o productos químicos, para activar una adecuada respuesta de los grupos de respuesta entrenados para esto16.
El manejo inicial, debe hacerse por los responsables de ley, en Colombia esta actividad en el nivel pre hospitalario está bajo la responsabilidad de los Cuerpos oficiales y voluntarios de Bomberos17.
El transporte de los pacientes que ya pasaron el proceso de descontaminación, debe hacerse al centro de atención más cercano y del nivel de complejidad más adecuado de para este tipo de casos.
A nivel hospitalario, el manejo de este tipo de situaciones debe obedecer a una serie de pasos dentro de los cuales están la referencia adecuada el acceso a una asesoría por un experto en toxicología, la continuidad en el manejo de la descontaminación del paciente y la adecuada disposición de los productos de desecho, en manejo básico y avanzado inicial con el posterior manejo hospitalario.
La mayoría de los proveedores en salud a nivel hospitalario, carecen de conocimientos o experiencia adecuados en:
- Procesos adecuados de descontaminación de pacientes (remoción física, remoción mecánica, remoción química).
- Protocolos de manejo de desastres específicos que involucren materiales peligrosos.
- Manejo y coordinación con otras agencias de eventos Hazmat.
- Manejo de equipos de protección personal para eventos Hazmat.
- Suministro de antídotos y otros medicamentos necesarios para el manejo adecuado de pacientes contaminados.
El primer paso posterior a la solicitud de acompañamiento por parte de personal entrenado en manejo de tóxicos, es eliminar el agente, con esto se evita más daño a la víctima y contaminación de los establecimientos de salud.
Los hospitales deben tener capacidad efectiva para poder realizar una descontaminación de cuerpo entero, rápida y eficaz25. La mayoría de los descontaminantes comerciales, pueden ser caros, podrían generar reacciones exotérmicas con los activadores, y algunos podrían generar lesiones térmicas o por residuos. Los descontaminantes ideales para su uso en humanos son el jabón neutro y el agua tibia25, 26, 27.
Los casos especiales de descontaminación están definidos para pacientes pediátricos, contaminación con metales puros. Las víctimas fallecidas, mantienen el estado de triage no prioritario hasta no se haya finalizado con la descontaminación de las víctimas vivas.
La mayoría de las víctimas de este tipo de incidentes, son consideradas triage no prioritario, por lo que están deambulando, y muchas veces ayudan con los procesos de auto descontaminación y la de los pacientes que están en las camillas25, 27.
En el plan de emergencias institucional, en la contingencia de víctimas por materiales peligrosos, deben estar los procedimientos para impedir que cualquier producto químico que no sea anunciado ingrese al hospital. Dentro de las medidas a tomar.
Si el paciente llega adecuadamente referenciado, están:
- Entrenamiento del personal acerca de los signos y síntomas de exposición química (seguridad, recepción y TRIAGE).
- Aislamiento del paciente para facilitar su descontaminación (adentro o afuera del hospital).
- Mantener equipo de protección adecuado al alcance del personal de urgencias (médico, administrativo y de seguridad).
- Facilidad de activación de las áreas de descontaminación y su fácil acceso por el personal médico.
- Entrenamiento del personal en las técnicas de descontaminación.
En casos en que el paciente ingrese por demanda espontanea, sin la adecuada referencia se debe:
- Aislar el paciente, idealmente fuera de las instalaciones del hospital.
- Retirar las prendas del paciente.
- Aislar la ropa y desechos del paciente.
- Proceder a la descontaminación total del paciente, no olvidar zonas de pliegues y cuero cabelludo, que son sitios donde puede ocurrir intoxicación residual.
- Evaluar la necesidad de limpiar las superficies y el equipo utilizado.
- Realizar adecuaciones de ingeniería en la obra para la ventilación de los cuartos contaminados.
- Realizar seguimiento de las exposiciones directas, indirectas y las potenciales.
Los Elementos de Protección Personal (EPP), recomendados para la descontaminación hospitalaria de víctimas, es mínimo nivel C, frente a lo cual el personal debe tener entrenamiento en la forma de colocárselo y la adecuada disposición posterior a su utilización. Los parámetros de seguridad son similares a los utilizados en el ambiente prehospitalario.
Los retos que el personal de salud debe tener frente al uso de los equipos de protección personal son:
- Fatiga térmica.
- Manejo de sistemas de comunicaciones, en ambientes cerrados.
- Identificación de los roles (médico, enfermera, etc).
- Movilidad y destreza limitadas por los trajes.
- Visión limitada por la transpiración y las altas temperaturas generadas dentro de los trajes.
- Sensación de confinamiento o claustrofobia.
- Uso de lenguaje corporal para dar indicaciones a los pacientes descontaminados.
La descontaminación en el ambiente hospitalario debe manejarse con:
- Instalaciones fijas o portátiles.
- Con equipos para suministro de maniobras de reanimación en caso de requerirse.
- Ambiente privado, fuera de la vista de curiosos.
- Respeto por el género, separación por sexo.
- Control ambiental, para evitar contaminación residual.
- Cadena de custodia con las pertenencias.
Las situaciones o incidentes NBQR (Nucleares, Biológicos, Químicos y Radiológicos), por ser de baja incidencia, no genera la importancia para las instituciones sanitarias, lo que arroja como indicador el deficiente entrenamiento del personal en salud de los centros asistenciales que conforman las redes hospitalarias, tanto pública como privada18, 19.
Aunque los antídotos son herramientas indispensables en casos de cierto tipo de envenenamientos, el almacenamiento de antídotos no puede considerarse el único objetivo de una preparación médica integral para emergencias químicas.
Referencias
- 1. Baker DJ, Critical care requirements after mass toxic agent release, Crit Care Med. 2005; Vol. 33, No. 1 (Suppl.)
- 2. Totenhofer RI, Kierce M. It’s a disaster: emergency departments’ preparation for a chemical incident or disaster. Accid Emerg Nurs. 1999 Jul; 7 (3):141-7.
- 3. Gaskina S, Pisanielloa D, Edwards JW, Bromwich D, Reed S, Logan M, Baxter C. Application of skin contamination studies of ammonia gas for management of hazardous material incidents. Journal of Hazardous Materials, 15 May 2013; Volumes 252–253: 338–346.
- 4. Journal of Hazardous Materials (2016). Variable neighborhood search to solve the vehicle routing problem for hazardous materials transportation.
- 5. Moore BL. Hospital Preparedness for Chemical and Radiological Disasters. Emerg Med Clin N Am. 2015; 33: 37–49.
- 6. Rusell D. Emergency planning and preparedness for the deliberate release of toxic industrial chemicals. Journal Clinical Toxicology, 2010; Volume 48, – Issue 3.
- 7. Prehosp Disaster Med. 2004 Apr-Jun; 19(2):174-8. Civilian exposure to toxic agents: emergency medical response.
- 8. AHLS, Advanced Hazmat Life Support, 2016.
- 9. Baker DJ. Advanced life support for acute toxic injury (TOXALS). Eur J Emerg Med. 1996 Dec; 3 (4):256-62.
- 10. Maniscalco PM. Hazardous-materials response. Emerg Med Serv. 1990 May; 19 (5):64-8.
Bibliografías
- 11. Emerg Med Serv. 2007 Apr; 36 (4):88-90. A guide to hazmat response.
- 12. Consejo Colombiano de Seguridad. Disponible en: http://ccs.org.co/img/CPQ313_2016_GUIAS%20GRE%202016%20WEB.pdf
- 13. Prehospital and Disaster Medicine, Volume 30, Issue 5, October 2015, pp. 486-490 Emergency Preparedness and Disaster Response: There’s an App for That.
- 14. Levitin HW, Siegelson HJ, Dickinson S, Halpern P, Haraguchi Y, Nocera A, Turineck D. Decontamination of mass casualties re-evaluating existing dogma. Prehosp Disaster Med. 2003 Jul-Sep; 18(3):200-7.
- 15. Barelli A, Biondi I, Soave M, Tafani C, Bononi F. The comprehensive medical preparedness in chemical emergencies: ‘the chain of chemical survival. European Journal of Emergency, Medicine. 2008; 15: 110 – 118.
- 16. NFPA 407, 2015.
- 17. Ley 1575 del 2012. Presidencia de la República.
- 18. Kotora JG. An assessment of Chemical, Biological, Radiologic, Nuclear, and Explosive preparedness among emergency department healthcare providers in an inner city emergency department. J Emerg Manag. 2015 Sep-Oct; 13 (5):431-46.
- 19. Totenhofer RI, Kierce M. It’s a disaster: emergency departments preparation for a chemical incident or disaster. Accid Emerg Nurs. 1999 Jul; 7 (3): 141 – 7.
- 20. A guide to hazmat response. Emerg Med Serv. 2007 Apr; 36 (4): 88-90.
- 21. Emergency Preparedness and Disaster Response: There’s an App for That, Prehospital and Disaster Medicine, Volume 30, Issue 5 , October 2015, pp. 486-490,
- 22. Levitin HW, Siegelson HJ, Dickinson S, Halpern P, Haraguchi Y, Nocera A, Turineck D. Decontamination of mass casualties–re-evaluating existing dogma. Prehosp Disaster Med. 2003 Jul-Sep; 18 (3): 200 -7.
Fuentes
- 23. Barelli A, Biondi I, Soave M, Tafani Ch, Bononi F. The comprehensive medical preparedness in chemical emergencies: ‘the chain of chemical survival’ European Journal of Emergency, Medicine 2008; 15: 110–118.
- 24. Prehospital and Disaster Medicine, Special report, August 2016. Development of Mass-casualty Life Support CBRNE (MCLS-CBRNE) in Japan.
- 25. Manual Jane´s para situaciones con un número elevado de víctimas: Hospital, Preparación para las emergencias y respuesta, primera Edición, 2010. Biblioteca del Congreso de los Estados Unidos de Norte América.
- 26. Gold M, Bongiovanni R, Scharf B, Gresham V, Woodward C. Journal Drug and Chemical Toxicology, Volume 17, 1994 – Issue 4, Hypochlorite Solution as a Decontaminant in Sulfur Mustard Contaminated Skin Defects in the Euthymic Hairless Guinea Pig
- 27. Jane´s Chem – Bio Handbook, Third edition, Ken Alibek, Thomas Dashiell.