3. Generalidades de manejo
3.1 Generalidades de manejo del paciente intoxicado en el servicio de urgencia
Jorge Alonso Marín Cárdenas Médico especialista en Toxicología Clínica Hospital Marco Fidel Suárez E.S.E, Bello-Antioquia Toxicólogo Clínico Laboratorio de Toxicología Secretaria de Movilidad de Medellín Docente de Farmacología Universidad Pontificia Bolivariana, Medellín Docente de Farmacología y toxicología Universidad Cooperativa de Colombia, Medellín Docente de Toxicología Corporación Universitaria Remington, Medellín Presidente de la Asociación de Toxicología Clínica Colombiana – ATCC.
Vania Cristina Chica Londoño Médica especialista en Toxicología Clínica, Universidad de Antioquia, Medellín
Jenny Alexandra Rojo Mira Médica Residente de 1er año Toxicología Clínica Universidad de Antioquia, Medellín
La atención del paciente intoxicado requiere una evaluación adecuada, efectiva, ágil y minuciosa que cuente con un interrogatorio enfocado y preciso, además de una evaluación física completa.
Elementos indispensables para poder ubicar al paciente en cualquiera de los diferentes toxidromes, lo cual ayuda a orientar frente a la posible causa de la intoxicación y de esta forma realizar la aproximación diagnostica acertada y ofrecer el tratamiento más adecuado en cada situación en especial1. (Lea también: Red Nacional de Toxicología)
Anamnesis
La adecuada anamnesis al paciente y acompañantes, es la base para una correcta aproximación diagnostica, por lo tanto es necesario indagar sobre: edad, ocupación, pasatiempos, antecedentes patológicos, antecedentes farmacológicos (medicamentos, vitaminas, productos herbales y homeopáticos), antecedentes toxicológicos (uso y abuso de sustancias psicoactivas y la exposición a las diferentes sustancias químicas), también es necesario interrogar frente a las sustancias que se encuentran disponibles en el hogar, tales como medicamentos, productos de limpieza o plaguicidas, que puedan orientar hacia la causa de la intoxicación. Procurar siempre recuperar el empaque del tóxico o medicamento implicado1.
Incluir el interrogatorio a familiares y amigos, e incluso al personal que ingresa el paciente al servicio de urgencias para reconstruir la historia clínica.
Se debe aclarar la vía y tiempo de exposición, así como el nombre exacto de la sustancia (los nombres comerciales pueden no corresponder al cuadro clínico esperado)2. Nunca se debe olvidar que más de un tóxico o medicamento pueden estar implicados en el cuadro del paciente3.
Algunas preguntas que ayudaran a realizar este interrogatorio de manera adecuada pueden ser:
¿Con qué se presentó contacto?, ¿cuándo fue el contacto?, ¿cómo fue el contacto?, ¿dónde ocurrió?, ¿por qué ocurrió?, ¿es la primera vez que ocurre?, ¿qué sustancias están implicadas?, ¿qué antecedentes de enfermedades tiene el paciente?, ¿presenta uso de medicamentos, productos químicos u otras sustancias?
Examen físico
En un paciente, en quien se sospecha o se sabe de una intoxicación, es necesario tratar de realizarle un diagnóstico sindromático para lograr una orientación frente a la causa toxica de las manifestaciones, con las que cursa el paciente.
Esta herramienta tiene una alta importancia en pacientes con alteración en el estado de conciencia, o cuando no se refiere de manera adecuada la sustancia implicada en la intoxicación. Los toxidromes corresponden a un conjunto de signos y síntomas específicos que orientan hacia la posible sustancia que causa la intoxicación4.
La evaluación física del paciente debe ser ordenada y adecuadamente estructurada para no perder elementos que puedan ayudar a realizar un diagnóstico eficaz.
Se debe iniciar con la evaluación de las condiciones clínicas del paciente, donde se puede incluir la técnica de evaluación basada en el ABC (airway, breathing and circulation), para identificar situaciones que comprometan la vida y requieran intervenciones inmediatas, al mismo tiempo se debe realizar la evaluación del estado de conciencia, continuar con los signos vitales del paciente y realizar una exploración céfalo caudal minuciosa del paciente.
Nunca se debe olvidar que, en el escenario del paciente intoxicado, el electrocardiograma es una herramienta básica, que hace parte también del examen general del paciente5.
Signos vitales
La evaluación de los signos vitales puede orientar frente a posibles causas de la intoxicación, mas es de recordar que lo ideal es realizar un diagnóstico sindromático, el cual podrá orientar mucho más frente al agente causal de la intoxicación.
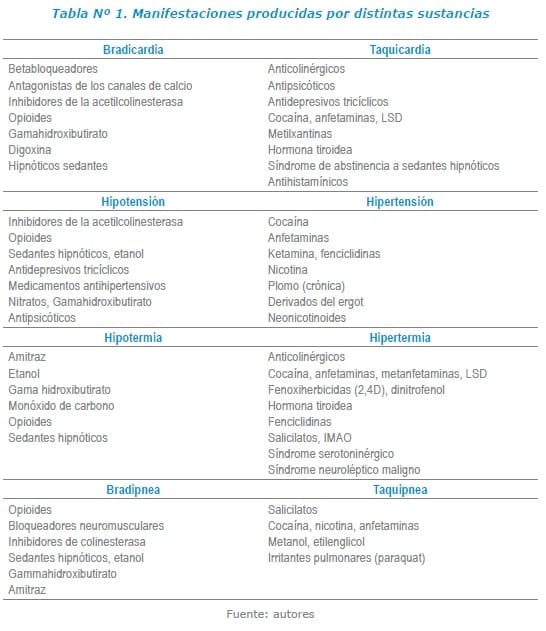
Las diferentes alteraciones en los signos vitales y su relación con diferentes sustancias se encuentran enumeradas en la Tabla Nº 1.1,6
Olor
A pesar que la percepción del olor es algo que puede entrar en el campo de la subjetividad existen algunos olores que clásicamente se han asociado a algunas sustancias como lo son:
- Ajo: organofosforados
- Gasolina: hidrocarburos
- Peras: hidrato de cloral
- Frutas: cetosis por isopropranolol
- Zanahoria: intoxicación por cicuta
- Almendras amargas: cianuro
- Huevos podridos: sulfuro de hidrogeno1.
Piel
La evaluación minuciosa de la piel brinda herramientas para orientar frente a una causa toxica en el paciente. Es necesario evaluar la presencia de sudoración, el color y la temperatura.
Se debe verificar que no existan parches de medicamentos o emplastos que puedan ser los causantes de la intoxicación7.
Dentro de los hallazgos que se pueden encontrar se tienen:
- Coloración azul: metahemoglobinemia.
- Coloración roja o rosada: cianuro, monóxido de carbono, síndrome anticolinérgico, ácido bórico, niacina, o intoxicación escombroide (por pescados y mariscos).
- Bulas o ampollas: fenobarbital, salicilatos, accidente ofídico o picadura araña loxoceles.
- Seca: toxidrome anticolinérgico
- Diaforesis: toxidrome colinérgico, accidente por escorpiones.
Pupilas
La evaluación del tamaño de la pupila y su reactividad, ayudan al enfoque, en el diagnóstico del paciente intoxicado. Los hallazgos clásicos corresponden a miosis o midriasis siendo sustancias causantes de dichas alteraciones, las siguientes:
- Miosis: organofosforados, carbamatos, opioides, clonidina, captopril, sedantes (barbitúricos, etanol, benzodiacepinas), hongos, fenoxiherbicidas, amitraz.
- Midriasis: cocaína, anfetaminas, nicotina, LSD, neonicotinoides, atropina, escopolamina, xantinas, sustancias anticolinérgicas, síndrome serotoninérgico8.
Boca y nariz
- Sialorrea: organofosforados o carbamatos, accidente por escorpiones.
- Úlceras orales: cáusticos.
- Xerostomía: anticolinérgicos, anfetaminas y metanfetaminas.
- Residuos de polvo en la nariz: sospechar sustancias de abuso como cocaína o heroína si es blanco, heroína si es café o ketamina si es rosado7.
Peristaltismo
Se considera normal entre 12 y 30 ruidos peristálticos por minuto. Las alteraciones en el peristaltismo pueden asociarse a:
- Disminución: toxidrome opioide, anticolinérgico y sedante hipnótico
- Aumento: toxidrome colinérgico y serotoninérgico, abstinencia a opioides8.
Examen neurológico
Identificar la necesidad de protección de la vía aérea, especialmente si se va a realizar descontaminación gastrointestinal. Las manifestaciones más comunes son:
- Depresión neurológica: sedantes, plaguicidas, anticonvulsivantes, opioides.
- Agitación: anticolinérgicos, adrenérgicos, serotoninérgicos, delirium tremens.
- Convulsiones: delirium tremens, organoclorados, plaguicidas, simpaticomiméticos.
- Temblor: delirium tremens, litio, cafeína, teofilina, o anticonvulsivantes.
- Rigidez muscular: estricnina, síndrome neuroléptico maligno.
- Debilidad muscular: botulismo, accidente ofídico elapídico, síndrome intermedio.
- Fasciculaciones: sustancias colinérgicas9.
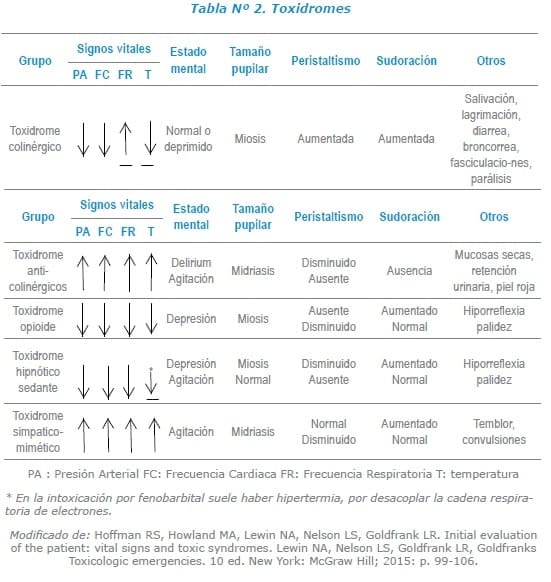
Cuando se realiza una correlación adecuada de las manifestaciones clínicas evidenciadas en el paciente tras la evaluación clínica, se puede llegar a la conclusión de un diagnóstico sindromático que brinda la posibilidad de una mejor aproximación diagnóstica 4. Ver Tabla Nº 2.
(Lea También: Cambios Electrocardiográficos en el Paciente Intoxicado)
Medidas de descontaminación
Descontaminación cutánea
Antes de iniciar la descontaminación se recomienda portar equipo de bioseguridad en el personal, con el objetivo de evitar intoxicaciones secundarias. Se debe remover la ropa del paciente y embalarla en bolsas realizando un cierre hermético.
Posteriormente, se debe lavar toda la piel del paciente con abundante agua y jabón, incluyendo también los pliegues, las uñas, el cuero cabelludo, incluso las mucosas en general como la boca y los genitales.
Caso de exposición a cáusticos evitar la neutralización con ácidos o álcalis, ya que se pueden producir reacciones exotérmicas que agravarían el daño local. Hay excepciones en las que la utilización de agua es mucho más deletérea, como en la contaminación con partículas o polvos de potasio, sulfuros, litio, zinc, uranio, titanio y zirconio, ya que hay riesgo de explosión.
Estos casos, se recomienda retirar manualmente con gasas secas o pinzas y depositar los fragmentos en aceite mineral. En caso de exposición a fenoles, se puede utilizar polietilenglicol para la descontaminación.
En caso de contacto con fósforo blanco se puede usar aceite mineral10,11.
Descontaminación ocular
La irrigación ocular se usa principalmente con el fin de diluir el xenobiótico, remover cuerpos extraños y normalizar el pH. Previamente, se utilizan anestésicos tópicos y un retractor ocular.
Se prefiere usar solución salina normal o lactato de ringer, ya que son soluciones isotónicas. Si no hay rápida disponibilidad de estos, está indicada la utilización del agua en el volumen necesario.
Se puede realizar ciclos de irrigación de 15 minutos midiendo el pH ocular mediante una tira reactiva, y se pueden terminar una vez el pH esté entre 7.5 y 8. Cuando la sustancia es ácida es necesario irrigar el ojo mínimo una hora y cuando es alcalina mínimo dos horas. Se han descrito casos de irrigación ocular entre 4 y 24 horas.
Cuando hay contacto con sustancias a base de metacrilato de vinilo (pegas caseras, pega loca) se recomienda la utilización de aceite mineral. Siempre que haya lesión ocular se debe remitir el paciente para valoración por oftalmología11.
Inducción del vómito
La inducción del vómito es una técnica considerada como inadecuada y no recomendada en la actualidad. La administración de jarabe de ipeca, no se recomienda actualmente. Puede retrasar el inicio de la terapia antidotal sin ofrecer beneficio al paciente10.
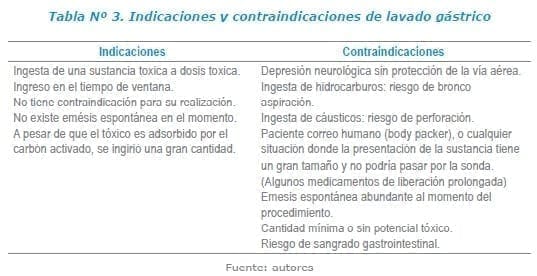
Lavado gástrico
Busca recuperar el mayor contenido de tóxico de la cavidad gástrica antes de que se dé su absorción.
Se recomienda realizarlo dentro de la primera hora de la intoxicación, excepto en aquellas sustancias con efecto anticolinérgico donde se puede realizar incluso hasta dos horas después de la ingesta (hioscina, escopolamina, antihistamínicos de primera generación, biperideno y antidepresivos tricíclicos).
Las indicaciones y contraindicaciones del lavado gástrico se encuentran en la Tabla Nº 3. La técnica adecuada para realizar el lavado gástrico se encuentra a continuación13, 14:
-
Proteger la vía aérea realizando intubación orotraqueal, en caso de deterioro neurológico.
-
Ubicar el paciente en posición de trendelemburg y en decúbito lateral izquierdo, para disminuir el paso del xenobiótico a través del píloro.
-
Insertar una sonda orogástrica con un diámetro 36 – 40 French en el adulto y 22 – 28 French en el niño. La distancia se calcula midiendo desde la comisura labial, hasta el lóbulo de la oreja, y de allí hasta el apéndice xifoides.
-
Verificar la posición de la sonda en el estómago: inyectar aire y auscultar sobre el abdomen, aspirar contenido gástrico, o insertar el extremo libre de la sonda en un vaso con agua para verificar la formación de burbujas (lo cual se evidencia cuando la sonda se encuentra en la vía aérea).
-
Instilar 250 ml de solución salina al 0.9% o lactato de ringer a temperatura ambiente (se puede calentar a 37º C para disminuir la posibilidad de hipotermia) a través de la sonda oro gástrica y recuperar inmediatamente la misma cantidad. En niños, se recomienda 10-15 ml/kg de solución salina por cada instilación, máximo 250 ml.
-
Repetir el procedimiento hasta completar 3 a 5 litros en adultos y en niños 1 litro, o hasta que el líquido recuperado sea totalmente claro. No exceder 5 litros en adultos ni 1 litro en niños.
Las complicaciones a tener en cuenta en este procedimiento incluyen: lesiones en esófago y estómago, broncoaspiración, neumonitis, trastornos hidroelectrolíticos, por lo cual una selección del paciente y técnica adecuada son necesarios en todos los casos.
Carbón activado
El carbón activado disminuye la absorción y la circulación entero hepática de ciertos tóxicos, ejerciendo su acción en el tracto gastrointestinal. Es necesario tener en cuenta que el paciente cumpla con las indicaciones para realizar la técnica, ver Tabla Nº 4.
Se puede utilizar la misma sonda de lavado gástrico, una vez este haya concluido, para pasar el carbón activado, o si el paciente colabora darlo vía oral14.Se recomienda administrarlo en la primera hora de la intoxicación en dosis de 1 g/kg de peso en una solución al 20-25% (4 cc por cada gramo de carbón activado), preparada con solución salina, lactato de ringer o agua (no en agua destilada).
En caso de estar indicado se puede utilizar dosis múltiples o repetidas, a 0.5 g/kg de peso cada 6 a 8 horas vía oral o por sonda orogástrica, por un período de 24 horas. Las dosis múltiples de carbón activado están recomendadas en las intoxicaciones por sustancias que cuenten con circulación entero hepática, como lo son la carbamazepina, dapsona, fenobarbital, quinina, teofilina, y en la intoxicación grave por colchicina15.
Si el paciente presenta emesis posterior a la administración del carbón, se debe repetir la dosis de este lentamente y se puede adicionar un antiemético. Previo al retiro de la sonda, se recomienda succionar y esperar dos horas después de la última dosis, para disminuir el riesgo de bronco aspiración14,15,16.
Entre las complicaciones más comunes tras el uso del carbón activado están: constipación, náuseas, vómito, broncoaspiración con neumonitis, compromiso pulmonar grave por mal posicionamiento de la sonda, íleo y la obstrucción intestinal 16.

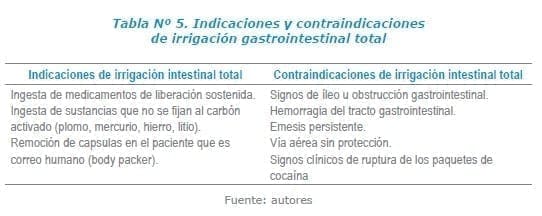
Irrigación intestinal total
Se realiza mediante la administración de polietilenglicol, una solución con capacidad osmótica, para hacer un barrido del contenido intestinal. Útil tras la ingestión de sustancias donde el carbón activado no tiene utilidad como los metales, además en ingesta de medicamentos de liberación prolongada y correos humanos (body packers – mulas).
El polietilenglicol viene en sobres con polvo y se diluye un sobre en un litro de agua17. Se administra por vía oral o por sonda nasogástrica, 1-2 litros por hora, hasta que el efluente rectal sea claro.
En niños la dosis es 10-15 ml/kg por hora. Entre los afectos adversos se han descrito: dolor abdominal, nauseas, emesis, enrojecimiento facial y dolor anal18.
Catártico
Actualmente, no se recomienda el uso rutinario de catártico, excepto en el caso de uso de dosis repetidas de carbón activado o disminución del peristaltismo después de administrar carbón activado19.
Se puede utilizar manitol al 20% a dosis de 5 ml (1 g) por Kilo vía oral, o hidróxido de magnesio 30 ml en una toma en el adulto o mayores de 12 años, 15 ml en niños de 6 a 11 años, y 5 ml en niños de 2 a 5 años17.
Cirugía y endoscopia
La cirugía está indicada en los pacientes que son correos humanos, al ingerir múltiples capsulas que contienen sustancias ilícitas como la cocaína o heroína (body packer) con signos clínicos de ruptura u obstrucción gastrointestinal.
La endoscopia se utiliza cuando se han formado bezoares, o para la remoción de paquetes de drogas correspondientes a pequeñas cantidades dispuestas para distribución de la sustancia “bolsas” o “papeletas”, cuando el paciente las ingiere, en el caso que el paciente consulte de forma temprana y se sospeche que estos elementos se encuentran en el estómago o duodeno (body stuffer), preferiblemente en unidad de cuidados intensivo14.
Medidas de eliminación
Alcalinización urinaria
Útil para aumentar la eliminación de tóxicos que son ácidos débiles como los salicilatos, el metotrexate, el fenobarbital, el 2-4 D (2,4 diclorofenoxiacético), la clopropamida, el formato y el diflunisal.
Basados en la ecuación de Henderson- Hasselbach, al alcalinizar, se logran aumentar las formas iónicas de los tóxicos que son ácidos débiles, lo que disminuye su reabsorción renal y aumenta su eliminación (trampa iónica). Se inicia con 1-2 mEq/kg de peso de bicarbonato de sodio (ampollas 1mEq/mL en 10mL), en infusión rápida.
Luego, se prepara una infusión con 100 mEq + 1000mL de dextrosa en agua destilada al 5%, para pasar a una velocidad de 100mL/hora. El objetivo es mantener el pH urinario entre 7,5 y 8 sin sobrepasar el pH sérico de 7,55. Se debe monitorear el pH cada media hora y, una vez sea alcanzado el objetivo, cada hora.
Entre las reacciones adversas se encuentran: hipernatremia, hipervolemia, alcalosis metabólica, hipokalemia, tetania, edema cerebral, hieperosmolaridad y disminución del calcio no ionizado. Como la hipokalemia es a veces marcada se puede agregar por cada litro de infusión de la solución previa, 20 mEq de cloruro de potasio.
Es necesario determinar el estado acido base, los electrolitos, la glicemia, y la función renal previo al inicio de la terapia20.
Hemodiálisis
Es un método útil para separar un xenobiótico de la sangre a través de una membrana semipermeable. Las sustancias tóxicas dializables por excelencia son alcoholes, litio, salicilatos y teofilina.
Para ser dializable, la sustancia debe ser hidrosoluble, de peso molecular menor a 5000 daltons, con baja unión aproteínas y bajo volumen de distribución.
Se debe solicitar siempre la valoración por nefrología, por lo que el paciente debe ser enviado donde se cuente con este recurso. La hemodiálisis se indica durante 6 a 8 horas continuas por cada sesión.
En ciertas intoxicaciones con compromiso clínico grave o altas concentraciones sanguíneas, podría estar indicada la hemodiálisis, por ejemplo, en la intoxicación por fenobarbital, ácido valpróico, metformina, alcoholes y salicilatos21,22.
Hemoperfusión con carbón activado
Es similar a la hemodiálisis, con la ventaja de que el xenobiótico puede quedar atrapado en un filtro con carbón activado, por lo que una condición necesaria es que este xenobiótico sea adsorbido por el carbón activado. En este caso no se requiere baja unión a proteínas de los tóxicos.
Se ha reportado utilidad en casos de intoxicación temprana por paraquat (menos de seis horas de ingestión), carbamazepina, talio, teofilina, acetaminofén y procainamida22.
Bibliografía
- 1. Trevonne M. Thompson JT, Lu J, Erickson TB. The general approach to the poisoned patient. Disease-a-Month. 2014; 60: 509–524.
- 2. Erickson TE, Thompson JT, Lu J. The Approach to the Patient with an Unknown Overdose. Emergency Medicine Clinics of North America. 2007. 25: 249–281.
- 3. Frithsen IL, Simpson WM, Recognition and management of acute medication poisoning. American Family Physician. 2010; 81:316-23.
- 4. Holstege CP, Borek HA. Toxidromes. Critical Care Clinics. 2012. 28: 479–498.
- 5. Boyle JS, Bechtel LK, Holstege CP. Management of the critically poisoned patient. Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine. 2009, 17:29.
- 6. Lawrence DT, Bechtel L, Walsh JP. The evaluation and management of acute poisoning emergencies. Minerva Med. 2007; 98(5):543–68.
- 7. Aristizabal JJ. Diagnóstico clínico del paciente intoxicado. En: Peña LM, Arroyave CL, Aristizabal JJ, Gómez UE. Fundamentos de medicina. Toxicología clínica. Medellín IB. 2010. p 61-71.
- 8. Mokhlesi B, Leiken JB, Patrick Murray, Corbridge TC. Adult Toxicology in Critical Care. Part I: General Approach to the Intoxicated Patient. CHEST 2003; 123:897–922.
- 9. Paepe P, Lemoyne S, Buylaert W. Disorders of Consciousness Induced by Intoxication. Neurol Clin. 2012. 30: 359–384.
- 10. Shannon MW. Emergency Management of Poisoning. Shannon MW, Borron SW, Burns MJ. Haddad and Winchesters. Clinical Management of Poisoning and Drug overdose. 4 ed. Philadelphia Saunders Elsevier. 2007. p 13-30.
- 11. Hoffman RS, Howland MA, Lewin NA, Nelson LS, Goldfrank LR. Principles of managing the acutely poisoned or overdosed patient. Lewin NA, Nelson LS, Goldfrank LR, Goldfranks Toxicologic emergencies. 10 ed. New York: McGraw Hill; 2015. p. 106-117.
Referencias
- 12. Höjer J, Troutman WG, Hoppu K, Erdman A, Benson BE, Mégarbane B, Thanacoody R, Bedry R, Caravati EM; American Academy of Clinical Toxicology; European Association of Poison Centres and Clinical Toxicologists. Position paper update: ipecac syrup for gastrointestinal decontamination. Clin Toxicol (Phila). 2013 Mar; 51(3):134-9.
- 13. Hoegberg LC, Gude AB. Techniques used to prevent gastrointestinal absorption. Hoffman RS, Howland MA, Lewin NA, Nelson LS, Goldfrank LR. Goldfranks Toxicologic emergencies. 10 ed. New York: McGraw Hill; 2015: p. 202-232.
- 14. Albertson T,E, Owen K,P, Sutterland M,E, Chan A,L. Gastrointestinal decontamination in the acutely poisoned patient. International Journal of Emergency Medicine 2011, 4:65.
- 15. Chyka PA, Seger D, Krenzelok EP, Vale JA. American Academy of Clinical Toxicology; European Association of Poisons Centres and Clinical Toxicologists. Position paper: Single-dose activated charcoal. Clin Toxicol (Phila). 2005; 43(2):61
- 16. Elder GM. Activated charcoal: to give or not to give? Int Emerg Nurs. 2010 Jul;18(3):154-7.
- 17. Lopera WD, Puerta JD. Gastroenterología en: González Agudelo MA, Lopera Lotero W, Arango Villa A. Fundamentos de medicina. Manual de terapéutica 2012-2013. 15 ed. Corporación para investigaciones biológicas. 2012. P 342-345.
- 18. Thanacoody R, Caravati EM, Troutman B, Höjer J, Benson B, Hoppu K, Erdman A, Bedry R, Mégarbane B. Position paper update: whole bowel irrigation for gastrointestinal decontamination of overdose patients Clin Toxicol (Phila). 2015 Jan;53(1):5-12.
- 19. American Academy of Clinical Toxicology and European Association of Poisons Centres and Clinical Toxicologists. Position Paper: Cathartics. J Toxicol Clin Toxicol. 2004;42(3):243-53.
- 20. Proudfoot AT, Krenzelok EP, Vale JA. Position Paper on urine alkalinization. J Toxicol Clin Toxicol. 2004;42(1):1-26.
Fuentes
- 21. Fertel BS, Nelson LS, Goldfarb DS. Extracorporeal removal techniques for the poisoned patient: a review for the intensivist. J Intensive Care Med. 2010 May-Jun;25(3):139-48.
- 22. Ghannoum M, Roberts DM, Hoffman RS, Ouellet G, Roy L, Decker BS, Bouchard J. A stepwise approach for the management of poisoning with extracorporeal treatments. Semin Dial. 2014 Jul-Aug;27(4):362-70.