En un Hospital Pediátrico de Nivel III
Resumen – Enterocolitis Necrosante
Objetivo: describir el perfil clínico y paraclínico de los casos de Enterocolitis Necrosante (ECN) observados durante dos años en el Servicio de lactantes del Hospital de la Misericordia, Bogotá.
Medición: se obtuvieron variables de tipo socio-demográfico, relacionadas con los antecedentes, el motivo de consulta, la condición clínica inicial y la evolución final. Se procesaron los datos para obtener medidas de resumen y correlaciones.
Resultados: la muestra estuvo constituida por las historias clínicas de 24 pacientes. Episodios diarreicos relativamente prolongados (con inadecuado manejo ambulatorio), desplome nutricional, e importante deshidratación al ingreso, fueron antecedentes y hallazgos constantes.
Hubo evidencia indirecta de colapso circulatorio en el momento de ingreso institucional, que no fue detectado ni tratado adecuadamente, y deterioro de la función renal. La enfermedad se hizo clínicamente aparente hacia el quinto día de internación. El tiempo de estancia fue cercano a 24 días. No hubo mortalidad en la serie.
Conclusión: se proponen 12 hipótesis específicas y un modelo general. La ECN del lactante es una complicación grave y potencial de la Diarrea Aguda. La prevención y el manejo adecuado de los episodios diarréicos, disminuirán la probabilidad de que los niños desarrollen ECN. (Lea También: Dolor Abdominal Recurrente y Estrechez Pielo-Ureteral)
Palabras Clave:
Enterocolitis necrosante, lactante, diarrea, choque, isquemia intestinal.
Summary – Enterocolitis Necrosante
Objective: describe the clinic and paraclinic profile of Necrotizing Enterocholitis´s (NEC) cases, during two years, at infants Ward of La Misericordia Hospital, Bogotá.
Measurement: sociodemographic variables , related with chief complaint, inicial clinical condition and evolution were obtained and processed. The data was gathered for summaries and correlations.
Results: The study sample was constituted by the clinical records of 24 patients. Prolonged episodes of diarrhea (with inadequate ambulatory treatment), nutritional disorders and important dehydration were common factors.
There was indirect evidence of circulatory collapse at entry that was not detected nor treated accurately. Transient Renal damage was present. The illness was clinically evident toward 5th day of hospitalization. The stay time was near 24 days. There was no mortality in the series.
Conclusions: twelve specific hypothesis and a general physiopathological model are proposed. If the model is certain, the subject matter of this study is a severe and potential complication of the Acute Diarrhea Syndrome. All the efforts to aim the prevention of infants diarrhea or adequate primary treatment, can determine a decrease in the incidence of this severe disorder in our country.
Key words: Necrotizing enterocholitis, infants, diarrhea syndrome.
Introducción – Enterocolitis Necrosante
Hasta hace no mucho la Enterocolitis Necrosante (ECN), con una letalidad del 23%, representaba del 5% al 8% de la mortalidad proporcional en todo el Hospital de la Misericordia1,2, Centro de nivel III que brinda atención especializada a la población pediátrica excepto la del período neonatal.
Existen ciertas diferencias entre la ECN del recién nacido y la del niño mayor. En el lactante el evento precedente es la diarrea1, su histopatología revela compromiso de ciertos órganos (pulmón, riñón, suprarrenal e intestino), el respeto por otros (hígado, bazo) y el predominio típico de vasodilatación, edema, hemorragias intramurales (más que necrosis franca), y muy escasa reacción inflamatoria2.
Las lesiones recuerdan a las ocasionadas por la disminución leve, pero sostenida, del riego esplácnico y reperfusión 3-16. La radiografía de abdomen, estándar de oro en el neonato17,18, es inconsistente en la presentación y curso clínico de la enfermedad en los lactantes.
La carga de la enfermedad en nuestro medio, su impacto e inconsistencias, y la escasez de evidencia relevante14-16, justificaron la realización del presente estudio.
Objetivo – Enterocolitis Necrosante
Describir el perfil clínico y paraclínico de la Enterocolitis Necrosante en una serie de pacientes, egresados durante un período de dos años, de un servicio pediátrico no neonatal de la ciudad de Bogotá.
Material Pacientes y Métodos
Diseño: estudio de serie de casos a través de la recolección de datos consignados en historias clínicas.
Sitio: Servicio de lactantes del Hospital de la Misericordia.
Selección: del Registro Institucional19 se seleccionaron las historias clínicas respectivas durante el período enero de 1994 a diciembre de 1995.
Variables: socio-demográficas, relacionadas con los antecedentes, la enfermedad actual, y su manejo inicial. Se buscó específicamente la referencia de diarrea y su clasificación clínica (Tabla No 1)20-21, y los tiempos de rehidratación y realimentación.
El estado nutricional fue definido según Waterlow 22 y tablas NCHS27. Fueron registrados los primeros valores de las constantes vitales, el primer reporte del sodio sérico, el examen de la primera muestra de orina emitida y, en los demás laboratorios, los valores existentes cuando la hidratación se refería como aceptable.
En el presente trabajo se establecieron operativamente ciertos puntos de corte23-24 en los valores de los paraclínicos, ajustados según edad, con el objeto de definir si cualquier valor observado era anormal. La ECN fue graduada de acuerdo a los criterios neonatales con modificaciones para el lactante (Tabla No. 2)25. Se registró el tiempo de estancia, el tratamiento instaurado y el desenlace final.
TABLA No. 1.
Clínica de los síndromes diarréicos18
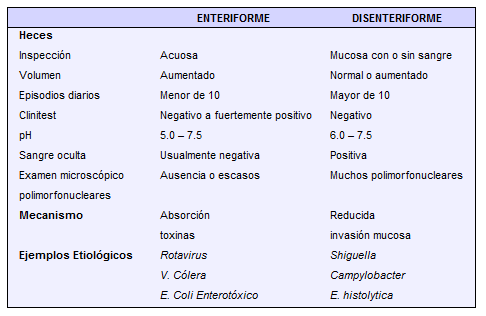
TABLA No. 2.
Adaptación para los lactantes23 de la clasificación clínica y radiológica de Bell 15, 16
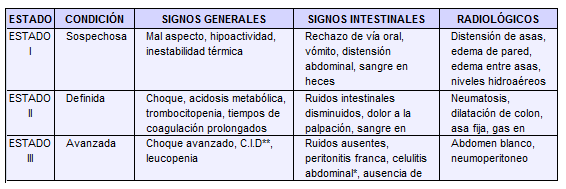
* Puede no aparecer
** Coagulación intravascular diseminada
Procesamiento y análisis: los datos fueron transferidos a una hoja electrónica (excel).
Se obtuvieron medidas de tendencia central y dispersión en las variables de tipo continuo, y frecuencias absolutas y relativas en las de tipo discreto.
Exploratoriamente se buscaron diferencias entre promedios y dependencia entre proporciones por t-Student y X2 respectivamente. Algunas variables continuas fueron categorizadas, de acuerdo a rangos de normalidad estadística, y por medio de análisis de varianza a una vía (ANOVA) se intentó detectar diferencias entre los promedios de esas categorías.
Se estableció un valor de p menor de 0.05 como significativo, y todas las hipótesis estadísticas fueron probadas a dos colas. Los intervalos de confianza de los estimados comprendieron el 95%. Se usó el programa Stata Statistical Software26.
Resultados – Enterocolitis Necrosante
Se encontraron 32 epicrisis con diagnóstico de ECN. La deficiencia significativa de datos y las inconsistencias internas de ciertas historias clínicas restringieron la serie a 24 pacientes, 14 varones (95% IC 37% a 78%) y 10 mujeres. Todos ingresaron a través del servicio de urgencias.
Catorce ocurrieron en 1994 y diez en 1995. Hubo incremento de casos (a más de uno mensual) durante los períodos de octubre a enero y marzo a mayo, y ausencia de ellos durante junio a septiembre, sin embargo, estas diferencias no fueron significativas (p 0.07).
En la consulta se refirió diarrea (96%), vómito (92%), síntomas respiratorios (46%), y fiebre (29%). Un paciente, en quien no se anotaba diarrea al ingreso, la desarrolló en los primeros días de internación. La diarrea se clasificó como de tipo enteriforme en 23 casos y disenteriforme en uno. El tiempo de evolución de la enfermedad inicial varió de 2 a 40 días con promedio 11.8 días (IC 95% 8.1 días -15.5 días).
Once habían presentado otro episodio diarréico en los 15 días precedentes y quince (65%) habían recibido medicamentos (imidazólicos y antibióticos); estos últimos llevaban casi tres veces más tiempo enfermos que los que no recibieron mediación antibiótica (15.4 vs 5.6 días respectivamente, p< 0.05).
Sólo dos tomaron soluciones de hidratación oral, ninguno bajo un plan formal de Control de Enfermedad Diarrea19.
Dos niños nunca recibieron lactancia materna y sólo cinco lo hacían en el momento de la consulta. Para los restantes 17 pacientes, el tiempo previo sin leche materna fue de dos meses que representó aproximadamente 36% de sus vidas sin la misma.
Veintiún niños (88%) eran menores de 10 meses (Tabla No. 3). La edad de las niñas fue menor que la de los varones (4.6 meses vs 7.6 meses respectivamente; p 0.02). Sobre la base de 22 evaluaciones, todos figuran como desnutridos, siete pacientes en desnutrición aguda, y 15 en desnutrición crónica agudizada. El déficit de peso esperado para la talla fue del 21% (95% IC, 17.7% a 25.1%).
TABLA No. 3.
Edad, características antropométricas y signos vitales al ingreso
en 24 lactantes con enterocolitis necrosante.
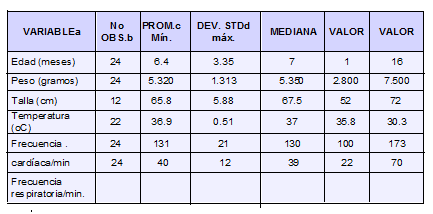
Las frecuencias cardíaca y respiratoria relativamente elevadas, no se correlacionaron con la temperatura ni el grado de deshidratación coexistentes. Sólo un paciente se presentó con fiebre (38.3ºC). Las cifras de temperatura no se modificaron según el tipo de nutrición ni el grado de deshidratación.
Ninguno ingresó adecuadamente hidratado. Cinco (21%) estaban en deshidratación leve, ocho (33%) en moderada, y 11 (46%) en severa. Sólo en un paciente se consignó el diagnóstico de Choque.
Otros hallazgos como palidez cutánea, frialdad, irritabilidad y mal estado general fueron referidos reiteradamente. Doce tenían moniliasis mucocutanea; no se pudo demostrar dependencia entre moniliasis y haber recibido antibiótico previamente (p 0.15). La mitad de los niños tuvo compromiso respiratorio, con bronquiolitis (8 niños) y con neumonía (3 niños).
Todos recibieron rehidratación endovenosa que culminó en promedio a las 28 horas del ingreso (95% IC 17.1 a 40.7 horas).
La realimentación, usualmente con leche entera, se efectuó un par de horas antes de que se lograra adecuada hidratación, pero esta diferencia no fue significativa. Una vez internados se mostraban con aparente mejoría, sin embargo, se detectaron elevados gastos fecales y urinarios durante los primeros días.
La diuresis horaria en ese momento, en quienes se pudo cuantificar, fue cercana a 7 ml/Kg. (95% IC, 3.8 ml/kg.-8.2 ml/kg.). Por el día sexto de hospitalización (IC, 4.6 días a 8.3 días), se manifestaba rápido deterioro (12 horas) con vómito, rechazo de alimento, distensión abdominal, y deshidratación persistente a pesar del suficiente aporte de líquidos.
Finalmente aparecían signos de mala perfusión que inducían al diagnóstico. Hubo tendencia de la enfermedad a hacerse clínicamente evidente varios días después de la internación. En seis niños (25%) el diagnóstico se hizo en las primeras 24 horas, en 17 (70%) durante los primeros ocho días, y en uno en su día 17 de hospitalización.
En el hemograma (Tabla No 4) se detectaron cambios en cuatro líneas celulares: linfocitopenia en 50%, Ausencia de formas inmaduras usuales en 83%, monocitopenia en 83% con promedio en ellos de 48 células/mm3. y, trombocitosis en 75% (sólo un niño mostró trombocitopenia).
TABLA No. 4.
Medidas de resumen en los componentes del hemograma de pacientes con ecn.
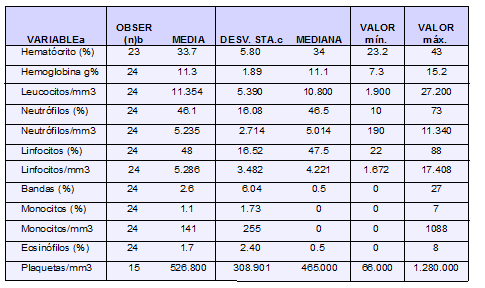
a Las fracciones se han aproximado. b Número de observaciones c Promedio
d Desviación estándar
Química sanguínea (Tabla No 5): catorce pacientes (58%) estaban isonatrémicos, uno hipernatrémico, y nueve (38%) hiponatrémicos. Siete de estos últimos eran desnutridos crónicos, sin embargo esto no fue estadísticamente significativo (p 0.09).
A más bajos niveles de sodio, mayor grado de deshidratación (p 0.047); las diferencias del promedio de sodio, entre el grado I de deshidratación (137 meq/lt), el grado II (136.6 meq/lt) y el grado III (128,3 meq/lt), fueron estadísticamente diferentes (ANOVA, p 0.012). El potasio fue bajo en 10, normal en 8, y elevado en 6. Los pacientes que se hidrataron más rápido fueron aquellos con más bajos niveles de potasio (Tabla No.6).
TABLA No. 5.
Medidas de tendencia central y dispersión en las cifras de química sanguínea de pacientes con ecn.
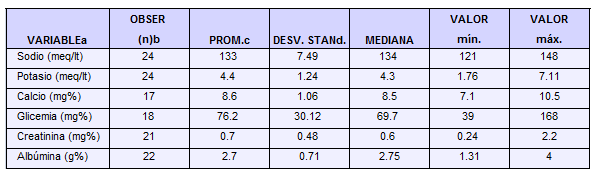
TABLA No. 6.
Peso corporal, cifra de plaquetas, y tiempo requerido para la hidratación,
según anormalidades del potasio, en pacientes con ecn.
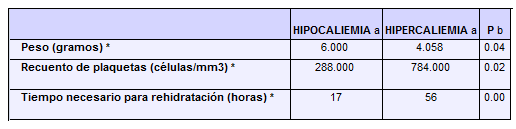
* Cifras promedio.
a Puntos de corte que definieron hipo e hipercaliemia: 4.1 y 5.3 meq/lt respectivamente(21).
b Valor de p de la diferencia de promedios, mediante Analisis de Varianza a una Vía (ANOVA).
El promedio de creatinina (IC. 0.5 mg% a 0.9 mg%) se encontró anormal para la edad, peso y talla promedios de la serie; más aún en 18 de 21 niños la cifra media alcanzó 0.78 mg%.
No se encontró correlación de estas cifras con el tipo de desnutrición, grado de deshidratación, cifras de sodio, potasio, albúmina, y densidades urinarias. Los pacientes deshidratados grado I sorprendentemente tuvieron mayores cifras de creatinina (1 mg%) que los pacientes deshidratados grado II y III (0.6 mg%); esta diferencia numérica no fue significativa.
Las albúminas fueron inferiores a 3 g% (hipoalbuminemia) en 72%de las observaciones (16/22) y no se encontraron correlaciones clínicas y estadísticas con el antecedente de diarrea previa, tipo de desnutrición, grado de deshidratación y densidad urinaria.
Se estimaron inadecuadas densidades urinarias en 10 pacientes. Aunque la diferencia no fue significativa, hubo mayor densidad en los niños con deshidratación leve (Tabla No.7). Fue llamativa la presencia de cilindruria (1 a 8 cilindros por campo).
TABLA No. 7.
Densidad urinaria inicial, en funcion del grado de deshidratación al ingreso, en pacientes con ecn (**).
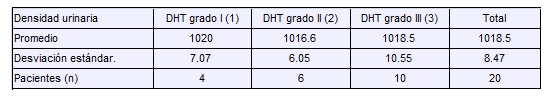
(**) Análisis de varianza a una vía ( ANOVA) para la diferencia de los promedios de las densidades urinarias según el grado de deshidratación, 2 df, F= 0.18, p 0.83
(1) Déficit del 5% de agua corporal total.
(2) Déficit del 10% de agua corporal total.
(3) Déficit del 15% de agua corporal total.
Las imágenes radiológicas de abdomen fueron: dilatación de asas (n=21), edema de pared (n=19), y neumatosis intestinal (n=17), líquido libre en cavidad (n=17), y niveles hidroaéreos (n=10); no hubo reportes de asa fija, portograma o neumoperitoneo.
La neumatosis fue de tipo lineal (submucoso) en 15 casos, y de tipo quístico (subseroso) en 10. La neumatosis lineal fue mas frecuente a nivel del colon, y la quística en intestino delgado e inclusive en la pared gástrica.
Durante la primera semana se siguieron observando cambios compatibles con íleo, pero rara vez persistencia de neumatosis. Todos los estudios de tórax realizados (n=24) fueron reportados como anormales encontrándose en su orden, compromiso radiológico de vía aérea, consolidación pulmonar y líquido en las cisuras.
Bajo los criterios modificados de Bell (Tabla No 2), 7 pacientes se diagnosticaron como en estadío sospechoso, 17 en estadío definido. No se encontraron correlaciones significativas entre ciertos aspectos (antecedentes, motivos de consulta, tiempo de evolución, hallazgos del examen físico, manejo y respuesta inicial) y el estadío de ECN.
Los niveles de sodio sérico (138 meq/lt) en los niños estadío sospechoso, fueron estadísticamente más altos (p 0.032) que los hallados en estadío definido (131 meq/lt); al ajustar dicha relación por el grado de deshidratación al ingreso la diferencia desaparece.
Sin diferencias significativas, los pacientes en estadío definido mostraron mayor creatinina y cilindruria por un lado, y menor recuento de linfocitos, albúmina, y densidad urinaria por el otro.
Todos los pacientes recibieron un tratamiento estandarizado28, destacando:
Acceso venoso central. Soporte nutricional parenteral con técnica “tres en uno” por espacio de 9.4 días (7 a 17 días); hubo diferencia en los días de nutrición parenteral entre los pacientes de estadío sospechoso (8.1 días), y los de estadío definido (10.7 días); esta diferencia no se modificó al controlar por edad, tiempo de evolución, estado nutricional, cifras de albúmina y evidencia de infección.
El esquema antibiótico utilizado en aquellos con compromiso exclusivamente intestinal (16 pacientes), fue la asociación ampicilina – amikacina – ornidazol, y en aquellos con afección respiratoria (8 niños), la asociación ceftriaxona – oxacilina – ornidazol.
Ocho pacientes requirieron segundo ciclo antibíotico (seis del grupo respiratorio y dos de aquel con exclusivo compromiso intestinal), y un paciente requirió un tercer ciclo (grupo respiratorio). La duración promedio de cada ciclo antibiótico fue de 10 días.
En todos hubo disminución del gasto fecal en el término de 48 horas; Las pruebas paraclínicas mostraron normalidad hacia el séptimo día de terapia; Ningún niño requirió intervención quirúrgica y no se presentó mortalidad en esta serie.
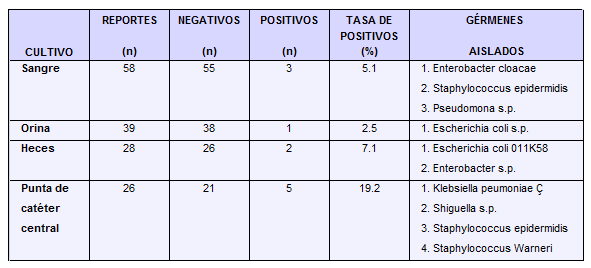
Se encontraron 119 reportes de cultivo (promedio de 5 por paciente). En 16 niños no se pudo recuperar germen alguno, y en los restantes 8 se aislaron 11 gérmenes; ocho gramnegativos (principalmente de origen entérico) y tres grampositivos (staphylococcus de diferentes serotipos) (Tabla No 8). Un paciente tuvo simultáneamente urocultivo para E. Coli s.p., y punta de catéter para Klebsiella pneumoniae.
Otro mostró urocultivo para E. Coli 011k58, y en punta de catéter Klebsiella pneumoniae. Ninguno de los cultivos tomados durante los primeros 6 días resultó positivo; el más precoz reporte (enterobacter s.p.) provino de una muestra de heces, hacia el séptimo día de hospitalización.
TABLA No. 8.
Comportamiento bacteriológico en la serie de lactantes con enterocolitis necrosante
El tiempo de estancia promedio fue de 23.6 días, mediana de 20.5 días con una fluctuación de 12 a 48 días. Las estancias hospitalarias fueron mas prolongadas en los pacientes con rehidratación inicial más demorada (39.2 días vs 19.9 días; p 0.0002), así como en los que presentaron cultivos positivos de catéter (p 0.002).
Discusión – Enterocolitis Necrosante
Es llamativa la presentación calendaria bimodal, de octubre a enero y de marzo a mayo, que coincide con el aumento en los índices de lluvias, infección respiratoria y diarrea en Bogotá 29. En relación con la prevalencia microbiana (Tabla No 8) durante esas épocas, es posible que virus (Rotavirus, Sincitial, adenovirus) y bacterias (neumococo, haemophilus, stafilococo, klebsiella) sean factores necesarios 30 para el desarrollo de esta enfermedad (primera hipótesis).
La mayoría de los niños consultaron por diarrea y síntomas respiratorios, pero en la minoría por fiebre. La diarrea fue de tipo enteriforme y esto supone que el mecanismo fisiopatológico tomó asiento en la luz o en la mucosa del intestino31.
La diarrea enteriforme puede deberse a la alteración en los mecanismos enzimáticos digestivos (diarrea osmótica) o a la secreción activa mediada por segundos mensajeros (diarrea secretora).
La evidencia en este trabajo apunta a que el compromiso inicial es de tipo osmótico y no secretor, ya que en todos los niños cesó la diarrea al someterlos al ayuno. Bajo las consideraciones de un modelo infeccioso los gérmenes que estarían en capacidad de producir bronquiolitis, diarrea enteriforme osmótica y fiebre escasa, se restringen a los virus – adenovirus, sincitial, rotavirus- y bacterias como la klebsiella (segunda hipótesis).
Cierto número ingresó con diarrea prolongada.
La revisión de los antecedentes revela escasa lactancia materna, administración de antibióticos con anterioridad, e insuficiente control de la diarrea aguda; estos son factores de riesgo para la ocurrencia de diarrea y su prolongación32.
El déficit en el peso y albúmina encontrados, hacen inferir que se venía presentando desnutrición al menos de 15 días de evolución. Para los individuos de esta serie, la diarrea (aguda o persistente) y el déficit nutricional (agudo o crónico), se convirtieron en características constantes.
Es probable que el manejo adecuado del episodio diarréico, con la prevención de la deshidratación y del desplome nutricional, sea un factor protector para la ocurrencia de ECN (tercera hipótesis).
La desnutrición podría explicar muchos de los aspectos clínicos y bioquímicos encontrados. Esta fue una constante y por lo tanto se careció de controles que sirvieran para evaluar el impacto real que ella tiene en la enfermedad; a pesar de ésto, el estado prevalente de malnutrición se convierte en un factor componente en el curso de la ECN en los lactantes (cuarta hipótesis).
Visto el conjunto de signos vagos (palidez, frialdad, irritabilidad), deshidratación, taquicardia y taquipnea sin fiebre hacen, en teoría, probable que un buen número estuviese en choque pero de inespecífica expresión clínica.
La evidencia disponible3, 8 ,10 muestra como el daño intestinal, en episodios isquémicos mesentéricos, es directamente proporcional a la duración y no a la intensidad de ella; producen más lesión las isquemias leves pero persistentes (en ésta revisión los niños menos deshidratados tuvieron las cifras más elevadas de creatinina).
Es probable que el “silencio del choque mesentérico” en estos niños, sea el responsable de perpetuar un círculo vicioso de baja perfusión esplácnica (quinta hipótesis). Como en la mayoría el diagnóstico de ECN se realizó 5 ó 6 días después de internación, se fortalece más dicha hipótesis bajo un modelo secuencial de isquemia leve sostenida – lesión – reperfusión7,14.
Los hemogramas no impresionan como anormales; no hay anemia, leucocitosis, desviación diferencial franca, aumento de las formas inmaduras, y en términos generales podrían clasificarse como de “bajo riesgo” bacterémico33. Como se anotó, se observaron recuentos celulares anormales en cuatro líneas: linfocitos, monocitos, formas inmaduras y plaquetas.
La alteración cuantitativa de las 3 primeras líneas, podrían ser indicadores de compromiso de la inmunidad celular. Si éstos pacientes no estuvieran infectados al ingreso se colocan en grave riesgo una vez se hospitalizan.
Es probable que la linfopenia y monocitopenia prevalentes en la serie, sean consecuencia de la malnutrición igualmente prevalente.
La ausencia de formas inmaduras, como la de esta serie, en presencia de bacteremia, podría ser un indicador de depresión medular.
Las plaquetas merecen un comentario aparte. La trombocitosis es indicadora de reacción inflamatoria aguda o, de un error producido en el momento de tomar la muestra; las plaquetas reaccionan con elevación ante a la presión que ejerce el torniquete que se aplica.
A este respecto los pacientes con pesos corporales más bajos y que requirieron mayores tiempos para rehidratación, tuvieron los recuentos plaquetarios más altos. Es lógico pensar que los esfuerzos para la obtención de muestras sanguíneas en esos pacientes hayan sido más laboriosos, y por lo tanto hayan ocasionado falsos positivos.
Se podrían construir dos escenarios infecciosos con base en los hallazgos hematológicos: Los individuos no están infectados al ingreso pero altamente susceptibles a la infección nosocomial, o sí lo están pero son incapaces de montar una respuesta de defensa adecuada ante la misma (sexta hipótesis).
Los pacientes hiponatrémicos en su mayoría eran desnutridos crónicos y mostraron mayores deshidrataciones.
La asociación existente entre bajos niveles de sodio y mayores estadíos de la ECN, desaparece al controlar dicha relación por el grado de deshidratación. Entonces, la tendencia a hiponatremia, la desnutrición crónica, y las moderadas deshidrataciones al ingreso, serían variables asociadas tanto con el pronóstico de la enfermedad (severidad) como con predicción de la misma (séptima hipótesis).
El promedio y la mayoría de las cifras de creatinina indican retención nitrogenada. Las titulaciones de Fena se ubicaron en umbrales compatibles con necrosis tubular y los sedimentos urinarios tenían cilindruria granulosa.
Los deshidratados moderados mostraron menor capacidad para concentrar la orina. Durante los primeros días se hizo manifiesta poliuria paradójica (pacientes aun deshidratados emitían grandes volúmenes de orina). La evidencia indirecta sugiere que éstos niños presentan una disminución de por lo menos el 50% de su función glomerular34, y que hay grados variables de disfunción y daño anatómico tubular.
Es muy probable que estén ingresando al hospital en la fase poliúrica de una insuficiencia renal parenquimatosa establecida; esta poliuria adicionaría mayor deshidratación a la existente, perpetuando y agravando el cuadro (octava hipótesis).
Es posible que los cambios vasculares de la circulación esplácnica, como ajuste a la deshidratación moderada, estén determinando un daño microcirculatorio en el intestino y el riñón simultaneamente (novena hipótesis). La medición de los cambios anatomo-funcionales del riñón, podría ser utilizada para evaluar, de manera indirecta, el funcionalismo intestinal (décima hipótesis).
Los hallazgos radiológicos reportados (distensión de asas, edema de pared, líquido peritoneal) ajustan con los cambios fisiopatológicos descritos 3,4,5, en la isquemia intestinal y la lesión de reperfusión en el choque; la dilatación de asas es secundaria al cese de la actividad motora, y el edema de pared y la ascitis a la fuga capilar de los vasos submucosos reactivamente dilatados).
Dado que los cambios radiológicos encontrados son consistentes con las alteraciones anatómicas en la isquemia intestinal, podrían ser utilizados para detectar las fases iniciales de la enfermedad (undécima hipótesis); las características operativas de esta prueba diagnóstica (dilatación de asas – edema de pared – líquido libre en cavidad), merecen ser objeto de futuras investigaciones.
Sólo ocho de los 22 pacientes tuvieron algún aislamiento bacteriano. Son llamativos los bajos índices de positividad de los cultivos (para gérmenes comunes), así como la aparición tardía de los mismos; a pesar de ello todos recibieron manejo antimicrobiano empírico para sepsis.
Es difícil concluir si los pacientes adquirieron la infección en la comunidad o después de su ingreso, sin embargo la mayoría de los gérmenes aislados fueron del ámbito hospitalario. Los microorganismos recuperados podrían desencadenar la enfermedad, o ser los resultados de la invasón a que se someten éstos niños.
Un modelo que ajusta hallazgos e hipótesis es:
Un niño con algún grado de malnutrición, sufre un proceso infeccioso (viral) intestinal y respiratorio. Se hace inadecuado manejo del episodio diarreico secundario facilitándose su perpetuación. Durante ese intervalo se expone a deshidratación persistente y es susceptible de desplome nutricional.
Adaptativamente ocurre vasoconstricción esplácnica, que culmina en daño anatómico y funcional del intestino y el riñón. Por otro lado al consumirse la proteína visceral y humoral se determina, entre otros, un estado de deficiencia inmune principalmente de tipo celular.
Con evolución promedio de 10 días, los niños ingresan a los centros asistenciales en donde son manejados insuficientemente. Esto posiblemente obedece a que son incapaces de expresar la gravedad de la enfermedad que los acompaña. Finalmente la condición se hace clínicamente evidente sólo hasta el sexto día de internación.
La ECN del lactante es una complicación grave y potencial de la diarrea aguda. La prevención y el manejo adecuado de los episodios diarreicos, disminuirán la probabilidad de que los niños desarrollen ECN.
Bibliografía – Enterocolitis Necrosante
- Rodriguez AC, Toro MA, Ruiz CC, Vivas CP. Enteropatía isquémica aguda. Tesis de grado (original). Universidad Nacional, Facultad de Medicina, Departamento de Pediatría. Bogotá. 1997.
- De Onatra S. Enterocolitis Necrosante: Análisis de 63 autopsias, 1980-1995. Comunicación personal.
- Haglund U. Gut Ischaemia. Gut 1994; 5 (1): 573-6.
- Haglund U, Bulkley GB, Grander DN. On the pathophisiology on intestinal ischemic injury. Acta Chir Scan 1987; 15 321-4.
- Chiu CJ, McArdle AH, Brown R, et al. Intestinal mucosal lesion in low-flow states. Arch Surg 1970; 101: 478-83.
- Park PO, Haglund U. Regeneration of small bowel mucosa of the intestinal ischemia. Crit Care Med 1992; 20: 135-9.
- Bulkley GB, Kvietsys PR, Parks DA, et al. Relationship of blood flow and oxygen consumption to ischemic injury in the canine small intestine. Gastroenterology 1995; 89: 852-7.
- Arvidson D, Rasmussen Y, Almqvist P, et al. Splacnic oxygen consumption in septic and hemorrhagic shock. Surgery 1991; 2: 190-7.
- Grager DN, Ratili G, McCord JM. Superoxid radicals in feline intestinal ischemia. Gastroenterology 1991; 81: 22-9.
- Park PO, Haglund U, Bulkley GB, et al. The sequence of development of intestinal tissue injury following strangulation ischemia and reperfusion. Surgery 1990; 107: 574-80.
Referencias – Enterocolitis Necrosante
- Haglund U, Gerdin B. Oxygen-free radicals (OFR) and circulatory shock. Cir shock 1991; 34: 405-11.
- Parks DA, William TK, Beckman JS. Convertion of xantine deshydrogenase to oxidase in ischemic rat intestine: a revaluation. Am J Physiol 1988; 254: G768-74.
- Fiddian-Green RG. Studies in splacnic ischemia and multiple organ failure. In: Marstan A, Bulkley GB, Fiddian-Green RG, Haglund U, eds. Splacnic Ischemia and Multiple Organ Failure 1989; London: Edwar Arnold: 350-63.
- Coello-Ramírez P, Gutierrez-Topete G, Lifshitz F. Pneumatosis intestinalis. Am J Dis Child 1970; 120: 3-9.
- Nesbitt C, Toussaint E. Naumatosis Intrahepática. Correlación clinicorradiológica de 23 casos. Bol Med Hosp Infant Mex 1964; 21: 393-404.
- Larracilla J, Juarez FA, Saravia JL, Pedroza L. Neumatosis intestinal en el lactante. Revisión de 100 casos. Rev Mex Ped 1971; 39: 507-17.
- Bell MJ, Ternberg JL, Feigin RD, et al. Neonatal necrotizing enterocolitis: Therapeutic decisions based upon clinical staging. Ann Surg 1978; 187: 1-7.
- Kliegman RM, Walsh MC. Neonatal necrotizing enterocolitis: pathogenesis, classification, and spectrum of illness. Curr Probl Pediatr 1987; 17(4): 221-3.
- Sección de estadística hospital de la Misericordia. Informe anual de índices hospitalarios y morbilidad del servicio de lactantes 1995. Archivos.
- Louisiana State University Medical Center School of Medicine in New Orleans.The Pediatrics Block Book 1995-1996. Second Edition: 313-26.
Lecturas Recomendadas – Enterocolitis Necrosante
- OMS. Programa de salud materno-infantil. Control de Enfermedad Diarrea (CED) 1991. OPS/OMS. Tercera edición. Rey Dic.
- Waterlow JC. Classification and definition of protein calorie malnutrition. Br Med J 1972; 3: 566-9.
- Black PJ, Barkhan P. La sangre y la médula osea durante el crecimiento y el desarrollo. En: Davis JA, Dobbing J, Eds. Fundamentos científicos de pediatría. 2ª edición (español). Londres. William Heinemann Mediacal Books Ltd. 1986; 491-518.
- Behrman RE, Vaughan VC, Nelson WE. Reference tanges for laboratory test. In: Behrman RE, Vaughan VC, Nelson WE. Testbook of Pediatrics. 12ª edición. Philadelphia. W. B. Saunders Company. 1983; 1827-52.
- Saenz A. Diagnóstico y manejo de las entidades de urgencia en pediatría: Enterocolitis Necrosante. Impreso Universitario 1990.
- StataCorp. 1997. Stata Statistical Software: Release 5.0 College Station, TX: Stata Corporatión.
- National Center of Health Statistics: MCHS Growth Curves for children 0-18 years. United States, Vital and Health Statistics, Series 11. N.165. Washington, DC, Health Resources Administration, US Government Printing Office, 1977.
- Diaz G. Protocolo normativo-ejecutivo de soporte nutricional parenteral, Hospital de la Misericordia. Impreso institucional. 1993.
- Ucrós S, Dueñas E, Gutierrez M. Calendario y variación estacional de las afecciones respiratorias en la ciudad de Santafé de Bogotá. OP Gráficas Ltda Noviembre 1996. Tercera Bienal de Pediatría Colsubsidio; pp 17-32.
- Rothman KJ. Causal inference in epidemiology. In: Rothman KJ. Modern epidemiology. Boston: Little, Brown and Company 1986: 7-21.
Fuentes – Enterocolitis Necrosante
- Echeverry J. Enfermedad diarreica infecciosa. En: Alvarez E, Palau JM. Infecciones en pediatría, prevención, diagnóstico y tratamiento. 2ª edición. Santafé de Bogotá. McGraw-Hill Interamericana, S.A. 1997; 289-306.
- Black RE. Persistent diarrhea in children of developing countries. Pediatr Infect Dis J 1993; 12: 751-61.
- Sáez-Llorens X, McCraken GH. Sepsis syndrome and septic shock in pediatrics: current concepts of terminology, pathophysiology, and management. J Pediatr 1993; 123: 497-508.
- Kallen RJ. Tratamiento de la deshidratación diarreica en lactantes por medio de líquidos parenterales. En: Arnold WC, Kallen RJ. Tratamiento de líquidos y electrólitos. Edición en español Clínicas Pediátricas de Norteamérica. Méjico. McGraw-Hill Interamericana, S.A. 1990; 2: 263-97.
- El presente artículo original es una versión ligeramente modificada de un trabajo homólogo que está en proceso de edición en la revista de la facultad de medicina de la universidad Nacional.
Autores – Enterocolitis Necrosante
Dr. Jairo Echeverry Raad, Médico Pediatra Profesor Asistente Departamento de Pediatría y Centro de Epidemiología Clínica.
Dra. Patricia Agualimpia Franky. Médica Pediatra, Facultad de Medicina. Universidad Nacional de Colombia.
Agradecimientos:
Dra. Susana Murcia de Onatra. Profesora Asociada, Departamento de Patología, Facultad de Medicina, Universidad Nacional de Colombia Sección de Estadística del Hospital de la Misericordia.