Para activarse, los linfocitos T precisan dos tipos de señales, siendo una de ellas específica y con interacción entre el receptor del linfocito T (TCR) y el Complejo Mayor de Histocompatibilidad (CMH). Mientras que la otra proviene de la interacción de moléculas accesorias o citoquininas del linfocito T con células presentadoras de antígenos (CPA)(5).
Debido a estas interacciones, una serie de proteín-tirosín-quinasas (PTK) y pequeñas proteínas G son fosforiladas induciendo la activación de la fosfolipasa C (PLC). Lo que conlleva un aumento de los niveles intracelulares de diacilglicerol (DAG) e inositol 3P (PI3). Este último provoca un aumento de la concentración citoplasmática de Ca2+ que estimula la activación de la calcineurina, una serina/treonina fosfatasa(6-9).
Esta fosfatasa elimina los fosfatos del factor nuclear de células T activadas (NFAT) permitiendo que este factor de transcripción entre en el núcleo donde se unirá a los promotores de sus genes diana (IL-2) induciendo su transcripción y expresión de genes tales como los de las interleucinas (IL) 2, 3 y 4, factor de necrosis tumoral alfa (TNF-α), interferón gamma (INF-γ), así como proteína CD-40 ligando(6,10-14).
La interacción de IL-2 con su correspondiente receptor promueve la proliferación celular así como la producción de citoquininas específicas de los linfocitos T.
Es preciso recordar que la generación de factores de transcripción capaces de estimular la expresión de determinados genes promovida por la acción de linfocitos T sigue, en primera estancia, múltiples vías de señalización celular.
Así, la vía calcio-calcineurina activa el factor NFAT, al tiempo que las vías Ras y Rac generan los dos componentes del factor de transcripción activador de células T (AP-1)(6,15-22). El nexo de unión que se origina entre las señales emitidas por el TCR y la activación del factor nuclear potenciador de las cadenas ligeras kappa de las células B activadas (NFkB) aún sigue siendo objeto de estudio.
Los bioensayos iniciales con Ciclosporina A (CsA) pusieron de manifiesto que inhibía la activación de los linfocitos T, bloqueando la transcripción de distintas citoquinas, entre ellas la IL-2 y 4.
Para ello, la CsA se une con elevada afinidad a un grupo de inmunofilinas citoplasmáticas, denominadas ciclofilinas (en especial. Suales pertenecen a una familia de proteínas con actividad peptidil-prolil-cistransisomerasa, también llamadas rotamasas(23). Sin embargo, la CsA no requiere la actividad de la rotamasa para ejercer su efecto inmunosupresor. Pues el complejo CsA-ciclofilina se une directamente a la calcineurina.
Esta última es una proteína fosfatasa serina/ treonina que se compone de dos subunidades, una catalítica (calcineurina A) y una reguladora (calcineurina B):
Encontrándose toda la proteína regulada estrictamente por el complejo Ca2+-calmodulina. Cuando esta fosfatasa está activa desfosforila zonas de regulación en varios factores de transcripción, en su mayoría los factores nucleares de células T activadas (NFATs).
Al unirse el complejo CsA-ciclofilina a la CnA esta última se inhibe. Así como la desfosforilación de NFTA, lo que provoca el bloqueo sistemático de la inducción de la expresión de citoquinas tales como IL-2, IL-4. IL-5, IFN-γ. Así como de moléculas coestimulatorias como CD-40. Al inhibir estas proteínas, la CsA evita la activación de promotores de activación de células T. Así como de la respuesta inmune global e inhibe la expansión clonal y la diferenciación de los linfocitos T(24).
Toxicidad y Efectos Adversos en Ciclosporina A Trasplante de Órganos
Junto a sus efectos en la función inmune, la Ciclosporina A Trasplante de Órganos presenta varios efectos tóxicos para el organismo. El efecto nocivo más notable es la nefrotoxicidad aguda y crónica. Aunque también puede provocar hipertensión, hiperlipidemia, hiperplasia gingival, hipercalemia, neurotoxicidad, hipomagnesemia, hiperuricemia y microangiopatía trombótica(25).
Se piensa que estos efectos se deben, en parte, a la inhibición por la calcineurina en tejidos no linfáticos(26). Los desequilibrios electrolíticos pueden ser consecuencia de la alteración de la función tubular renal así como en la homeostasis de iones(27).
Los efectos nefrotóxicos pueden manifestarse en forma de dos componentes: una nefrotoxicidad aguda o azoemia reversible. Causada por una disfunción vascular o progresar hacia una forma fibrótica o insuficiencia renal crónica(28).
Se ha observado que la nefrotoxicidad aguda inducida por la CsA se debe a que su actividad incrementa los factores endoteliales vasoconstrictores así como tromboxano. Además de provocar la activación del sistema renina-angiotensina (RAS), por dos mecanismos, uno por efecto directo sobre las células yuxtaglomerulares, y otro de forma indirecta a través de la vasoconstricción arterial y la reducción del flujo de plasma renal (figura 2).

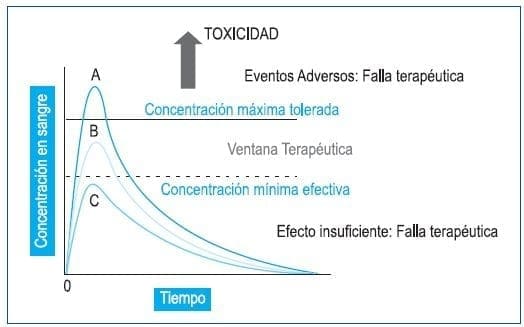
Figura 2. La importancia de los Niveles Plasmáticos. La monitorización continua de los niveles del fármaco en el paciente inmunodeprimido es de vital importancia para una correcta función terapéutica (Ventana Terapéutica). Se observa un límite de concentración máxima tolerado por el organismo (A) a partir del cual pueden acontecer efectos nocivos (Falla terapéutica por exceso). En el otro extremo, la administración del fármaco a dosis mínimas puede resultar insuficiente (Falla terapéutica por defecto) conduciendo posiblemente a un rechazo del injerto. (Extraído de Flores-Murrieta, Castañeda-Hernández y Medina Santillán, 2002).
Otros estudios han puesto de manifiesto una reducción en los factores vasodilatadores, prostaciclinas, protaglandina E2 y óxido nítrico(29). Höcherl y colaboradores reforzaron estos resultados cuando demostraron. En 2002, que la reducción de NFAT mediada por la inhibición de calcineurina por CsA provoca una disminución en la producción de ácido araquidónico, lo que favorece la vasoconstricción.
También se han propuesto otros mecanismos, alguno de los cuales argumenta que las CsA provocan la contracción de las células mesengliales con la consecuente alteración de la permeabilidad glomerular. Mientras que otros lo atribuyen a una disfunción endotelial y de la función normal tubular(30).
Un estudio relativamente reciente ha encontrado una conexión entre el sistema inmune innato y la nefrotoxicidad inducida por CsA.
Al parecer, el daño provocado en las células renales tubulares estimula la liberación de diversos receptores tipo toll (TLR-2 y TLR4) y TNF-α. Lo que promueve la activación del sistema inmune y la afluencia fagocítica(31).
Los síntomas clínicos adversos en el hígado por el uso de Ciclosporina A Trasplante de Órganos se manifiestan en una elevación de las concentraciones de ácidos biliares en sangre, hiperbilirrubinemia y, a menudo, en un incremento de la actividad de las enzimas transaminasas y fosfatasa alcalina.
Algunos estudios evidencian que la CsA puede provocar un aumento de ERO:
Así como de sustancias reactivas al ácido tiobarbitúrico, pérdida de los grupos tiol en determinadas proteínas y disminución del equilibrio molar GSH/GSSG.
Asimismo, se ha observado que este péptido también disminuye los niveles del antioxidante ácido ascórbico, incrementando al mismo tiempo la concentración de su antagonista oxidado, el ácido dehidroascórbico.
Finalmente, se ha comprobado que diversas sustancias reducen los efectos nocivos del empleo de ciclosporinas.
Así pues, la vitamina E parece reducir significativamente la formación de ERO inducida por la CsA, disminuyendo a su vez la formación de sustancias reactivas al ácido tiobarbitúrico.
Esta vitamina también ejerce su acción antioxidante evitando la pérdida de grupos sulfihidrilos en las proteínas e inhibiendo la acción citotóxica promovida por la actividad de la CsA.