Intolerancia a la Glucosa (FGT – OGT). Resistencia a la Insulina. Prevalencia e Intervención
Inmensa cantidad de información científica y periodística hay sobre el tema del progreso de la diabetes en el mundo. Particularmente en los países desarrollados, que se refleja también en los países en desarrollo con inquietante incertidumbre, por el incremento vertiginoso de la enfermedad.
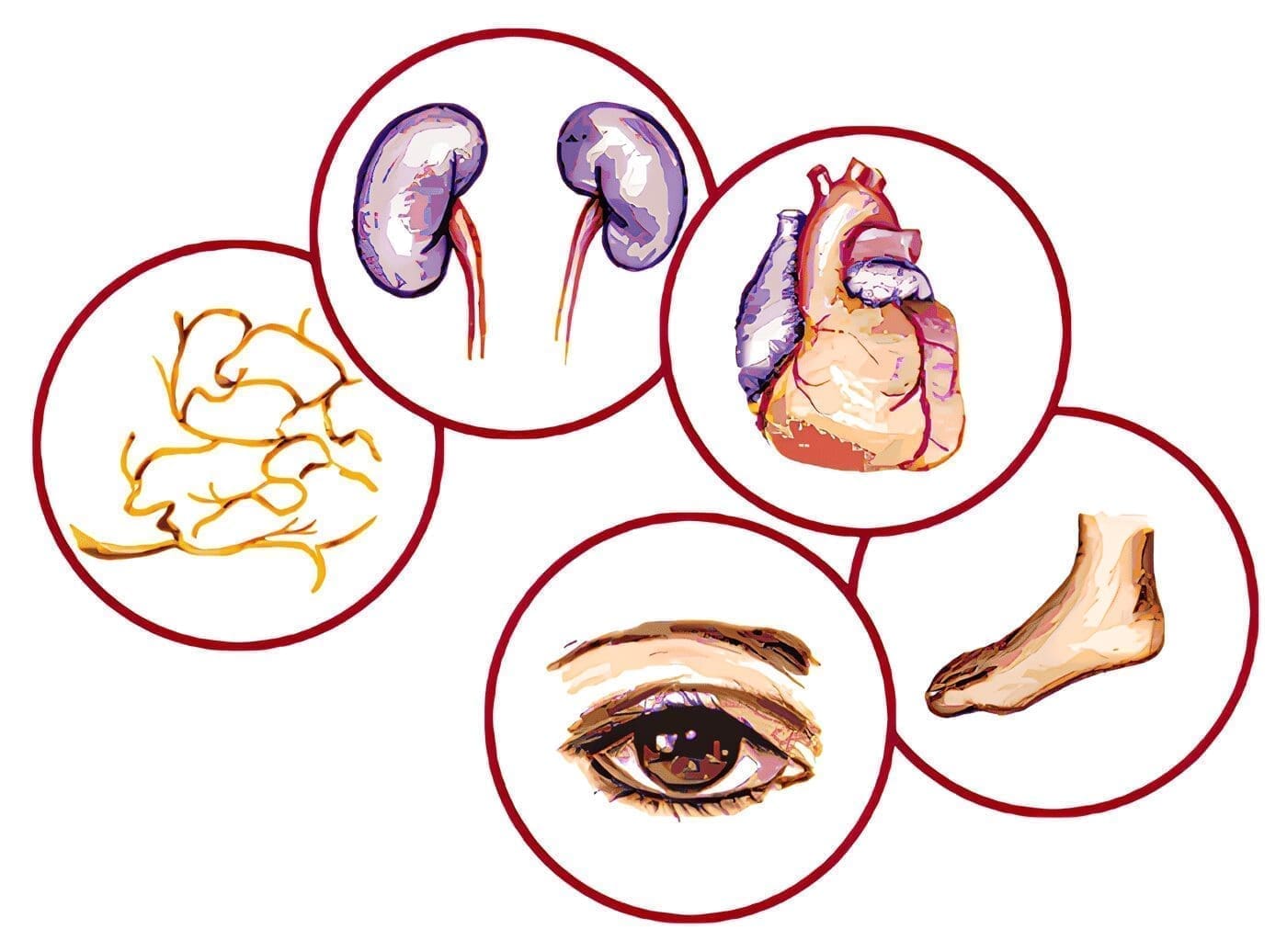
Uno de los problemas que más concierne a los profesionales de la salud. Y desde luego, a las familias que tienen diabetes, obesidad y factores genéticos predisponentes en sus antecedentes. Es el hallazgo de la presencia de complicaciones microvasculares1 antes de que ellos mismos sepan que están desarrollando la enfermedad.
En la década pasada hubo diversos consensos para llegar a la definición de diabetes expresada por las cifras de glucosa en sangre. Hasta que en 1997 la Asociación Americana de Diabetes (ADA) y la Organización Mundial de la Salud (WHO). Establecieron criterios para definir cuándo una persona era diabética o tenía una intolerancia a la glucosa.
Unos nos adherimos al criterio de la ADA, otros siguen el de la WHO, que no son excluyentes.
Quienes preferimos el criterio de la ADA para diferenciar las tres condiciones fundamentales: Intolerancia en ayunas a la glucosa. Alteración en la curva de tolerancia a la glucosa y diabetes declarada, seguimos las pautas por ellos establecidas: 2
Glicemia en ayunas
Una glicemia en ayunas entre 110 y 125 mg: o una curva de tolerancia a la glucosa con cifras a las dos horas. Entre 140 y 199 mg son anormales y se clasifican como intolerancia en ayunas la primera, e intolerancia en la curva, la segunda.
Así mismo, cifras mayores de 126 mg. en ayunas y mayores de 200 mg a las dos horas después de la sobrecarga de glucosa, son indicativos absolutos de diabetes.
Conforme a estos criterios, cualquier elevación en las cifras consignadas significan una alteración desde ya anormal. En el momento en que se hizo el examen, que va progresando desde la elevación de la glucosa en ayunas. A la alteración de la curva de tolerancia a la glucosa, con o sin resistencia a la insulina y, posteriormente, a la diabetes 2.
En cualquiera de dichas condiciones puede estar presente la resistencia a la insulina3 descrita inicialmente por Reaven en 1988. Seguida de una gran serie de investigaciones. Hasta que en 1991 DeFronzo4 caracterizó el síndrome metabólico que está integrado por obesidad, hipertensión, dislipidemia y enfermedad vascular ateroesclerótica.
Vale la pena mencionar que en este lapso ya estaba definida la clasificación de la diabetes y sus complicaciones5
El concepto de resistencia a la insulina es sencillo.
El organismo por múltiples razones y, entre ellas, la obesidad, produce un aumento compensatorio de la secreción de la insulina por el páncreas ante el estímulo desajustado de la glucosa, que da lugar a la neo-glucogénesis hepática. Debido a una débil estimulación de las señales intracelulares, que conllevan una reducida captación de la glucosa dependiente de la insulina en el músculo esquelético y, una descompensación excesiva de grasas por el tejido adiposo que produce aumento de los ácidos grasos libres (FFA) en el plasma.
Con estos datos se publicaron estudios de prevalencia de la alteración de la curva de tolerancia6
Posteriormente en un proyecto denominado Diabetes Prevention Program Research (DPP), que identificó en 1082 individuos, la prevalencia de la alteración de la curva de tolerancia a la glucosa y de la glicemia en ayunas, comprobó que individuos de edades comprendidas entre 50 y 59 años, el 11.2%, presentaba la intolerancia ayunas o en la curva y en edades de 60 a 75 años, 14.2% de ellos también eran intolerantes.
Posteriormente fueron seleccionados 1082 individuos, la mitad de ellos recibió placebo y el segundo grupo, dieta y metformina.
Los resultados fueron muy claros por cuanto los pacientes con intolerancia entre 140 a 199 mg que recibieron placebo. A los 3 años pasaron a diabetes declarada y 25% de ellos con dieta, ejercicio y metformina, normalizaron la intolerancia a la glucosa7
Lea También: Patogénesis de las Complicaciones Micro Vasculares de la Diabetes
El paso siguiente al estudio DPP fue la investigación de las condiciones:
De acuerdo con las investigaciones de los tres últimos quinquenios, identificaron la albuminuria, la nefropatía8, la retinopatía9 y la enfermedad coronaria también con alteración en la OGT10.
Luego, la investigación básica y experimental y posteriormente humana, empezaron a delinearse hechos fisio-patológicos muy significativos, para explicar inicialmente cómo se altera el flujo normal vascular que aumenta la permeabilidad endotelial, la obstrucción capilar progresiva, la degeneración axonal bifocal y el comienzo de la patología renal, identificada por la microalbuminuria11,12.
Igualmente quedó establecido que la hiperglicemia y la resistencia a la insulina juegan papel importante en la patogénesis de las complicaciones macro vasculares de la diabetes 13, 14,15
Posteriormente vino un factor que debe tenerse en cuenta, la llamada, “hipótesis de aceleración”, que predice el gran riesgo de desarrollar diabetes tipo 1 en poblaciones con sobrepeso en la infancia16 y que implica también a grupos étnicos17, genéticos18 y etáreos19.
Esta hipótesis ha sido reconfirmada recientemente y conlleva implicaciones importantes en la prevención de la enfermedad20
Las reflexiones anteriores y la revisión de las más recientes publicaciones sobre complicaciones tanto en la diabetes 1 como en la diabetes 2, me ha llevado a explorar hechos fisiopatológicos que tengan una base diagnóstica evidente, para detectar el desarrollo de alteraciones específicas de la enfermedad que posiblemente solo se hubieran detectado en el momento en que el individuo consulta por su diabetes.
Por otra parte la diabetes tipo 1:
El su modelo auto inmune, también puede desarrollar complicaciones de detección temprana, particularmente en el presente, cuando se reconoce la diabetes tipo 2 en un niño o en un joven.
Concretamente los dos modelos de diabetes con los respectivos subtipos ya aceptados21, 22 son diferentes en sus etapas, en sus características inmunológicas y genéticas y en su relativa lentitud en identificar los signos evidentes de sus complicaciones que fatalmente van a ocurrir en la historia natural de la diabetes.
La representación esquemática de la diabetes tipo 1 es clara y a la luz de los conocimientos actuales, parte de bases inmunogenéticas.
En cambio la diabetes tipo 2 no tiene un esquema comparable sino al iniciar el momento de las complicaciones micro vasculares.
Hay un trayecto cuyas etapas no pueden definirse con exactitud.
Sin embargo, la intolerancia a la glucosa ayunas o en la curva y la resistencia a la insulina sí dejan clara la idea de un período trascendental en la prevención de la enfermedad antes de que surja el daño vascular que además de ser prevenible. Puede ser curable si la intervención es oportuna, activa y continuada.
Ubicados ya en un panorama patogénico definido frente al daño micro vascular. Es posible integrar dos modelos que están separados en su comienzo por las bases inmunológicas de la diabetes tipo 1 y por los aspectos químicos y biomoleculares de la diabetes 2.
Por consiguiente, en esta breve revisión los objetivos son presentar los hechos más protuberantes de la inmuno-patogénesis de las complicaciones vasculares precoces en los modelos mencionados.