Palabras claves:
Cicatrización, Cicatrices hipertróficas, Queloides, Actividad hormonal, Cirugía, Radioterapia, Corticoides, Presión mantenida, Gelatina siliconada tópica, Método combinado.
Se analizan aspectos básicos de la fisiopatología de la cicatrización y los tipos anómalos de la misma: hipertrofia queloide.
Se mencionan algunos factores etiológicos de la cicatrización patológica y se comentan diversos métodos terapéuticos, tales como la cirugía, la radioterapia, el uso de corticoides, la presión mantenida, la -gelatina siliconada tópica y el método combinado; simultáneamente se plantean los resultados obtenidos con cada uno de los métodos mencionados.
Introducción
El cirujano debe tener un claro conocimiento de la cicatrización de las heridas, entre otras razones. Para poder responder con propiedad a un gran número de sus pacientes que lo consultan sobre el pronóstico estético de la cicatriz.
Para tratar con éxito tal problema, es preciso que aquel combine los principios básicos de la biología de la cicatrización con un amplio dominio de habilidosas técnicas.
El conocimiento de los primeros nos permite hacer diagnósticos precisos, planear las bases de los tratamientos y conseguir unos resultados óptimos, funcionales y estéticos. Mientras que las consideraciones técnicas seguirán siendo de primordial importancia a la hora de analizar y tratar las cicatrices.
La cicatrización normal se caracteriza por un equilibrio entre la síntesis del colágeno, el entrecruzamiento de sus fibras y la degradación.
En la cicatrización anormal hay un equilibrio cuantitativo entre éstos, pero no en la producción de colágeno, cualitativamente anormal.
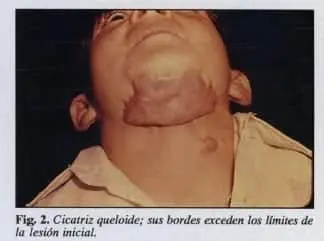
Una cicatriz hipertrófica es una lesión exuberante que queda dentro de los límites de la herida original (pig. 1). Un queloide es una cicatriz exuberante que sobrepasa los límites de la herida inicial (pig. 2).
 |
 |
Podemos considerar que, tanto las cicatrices hipertróficas como los queloides son tumores benignos. Formados por tejidos fibrosos que generalmente se encuentran cubiertos por una delgada capa de epidermis.
Características Clinicopatológicas
La biología de la formación de cicatrices lineales y la fisiopatología del desarrollo de las cicatrices anormales, siguen siendo desconocidas. Las cicatrices hipertróficas y las queloideas se encuentran con mayor frecuencia en personas jóvenes con pieles oscuras, en regiones de tensión (esternón, cara, cuello, etc.). Sin embargo, es posible que el queloide se presente en cualquier parte del cuerpo.
Una persona con queloide en un sitio del cuerpo, es susceptible de presentar en otra región una lesión similar, y asimismo, una persona con cicatriz normal consecutiva a una incisión quirúrgica, no está a salvo de hacer una lesión queloidea en otra parte del cuerpo.
La mayor parte de los queloides tienen su mayor incidencia en la época de la vida de actividad hormonal y son raros durante la menopausia y en los ancianos.
Muchos factores etiológicos han sido mencionados como responsables de la formación del queloide.
En un porcentaje grande, los queloides aparecen en los sitios donde han sido colocados drenajes.
La mayor parte de los queloides, como queda dicho, aparecen en épocas de la vida en que es mayor la actividad de la hormona femenina, inmediatamente después de la pubertad. Y esta posibilidad de influencia de dicha hormona ha sido mencionada reiteradamente.
Sin embargo, la evidencia de un contenido alto estrogénico en el tejido queloideo no ha sido confirmada.
El factor racial parece desempeñar importante papel en eI desarrollo de la lesión y se encuentra en la literatura la presentación del queloide en algunas generaciones.
Para algunos, la hiperfoliculinemia predispondría al queloide, y otros piensan que la avitaminosis, principalmente la C y E, sería también factor predisponente y desencadenante.
Dentro de los factores locales que han sido relacionados con la aparición del queloide:
Se han mencionado muchos; al analizarlos se concluye que dichos factores pueden contribuir a la producción del queloide. Pero no en la proporción en que se había pensado.
La tensión en los bordes de la herida puede ser un factor predisponente pero no decisivo. Ya que no todas las heridas que se cierran bajo esta condición forman queloide.
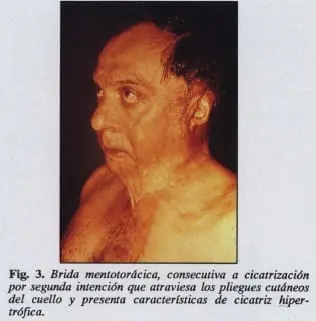
La orientación de la cicatriz en relación con las líneas de la piel, tiene importancia efectiva (Fig. 3), así como la cicatrización por primera o segunda intención; la presencia de infección, indudablemente tiene influencia en el fenómeno. Asimismo, parecen tener importancia, el aumento de la permeabilidad Capilar, presente en el edema local y la proliferación celular conjuntiva.
 Tratamiento
Tratamiento
Hemos usado diversos tratamientos para las cicatrices hipertróficas y los queloides, a saber:
- Cirugía
- Radioterapia
- Corticoides
- Presión mantenida
- Gelatina siliconada tópica
- Método combinado
Cirugía
La cirugía puede tener éxito en la reducción del tamaño de ciertas cicatrices y, por consiguiente, en hacerlas más susceptibles de mejorar al recibir otras fonnas de tratamiento.
Existen dos técnicas para llevar a cabo el tratamiento quirúrgico: la resección progresiva y el uso de expansores de la piel. Expansión de los Tejidos
Resección progresiva
Es un método empleado en algunos casos de cicatrices anchas, en las cuales por resecciones sucesivas del tejido cicatricial, se puede llegar a la extirpación total de la cicatriz.
En el primer tiempo, se reseca lo más que se pueda de la cicatriz en su porción central, en relación con el eje longitudinal; o se procura adaptarse. Cuando se trata de cicatrices irregulares, a un método determinado en relación con el tipo de lesión que presente el paciente.
Para no resecar más piel que la indicada, puede efectuarse una incisión central a lo largo de su eje principal; después de liberar convenientemente los bordes de la cicatriz hacia ambos lados, se unen éstos en la línea media, y con los dedos o una pinza se efectúa un pliegue que corresponde al exceso de piel, que después de marcarlo conveniente mente, se reseca y sutura.
Posteriormente, pasados 1 a 4 meses o cuando la piel haya cedido y se haya vuelto más elástica, ayudada con masajes o con determinado tipo de tratamiento fisiátrico, se lleva a cabo una nueva resección en la misma forma.
Pueden ser necesarias varias resecciones y cuando se realice la última, prácticamente se reseca una cicatriz cuya anchura no provoca ningún problema técnico.
Expansión de los Tejidos
En caso de cicatrices queloideas e hipertróficas, la expansión de los tejidos es una técnica que puede usarse con la finalidad de disminuir tensión sobre el área por suturar. Se basa en la capacidad elástica de la piel.
Los expansores (Fig. 4) son bolsas de silicón provistas de una válvula que permite la inyección percutánea de suero fisiológico para su llenado.
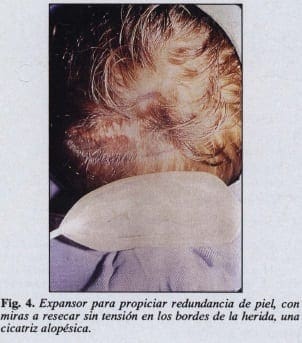
Son colocados en posición subcutánea o submuscular según el caso, y se van llenando a través de la válvula en forma periódica en cantidades que no sobrepasen la capacidad elástica de la piel. De esta manera se produce mecánicamente un exceso de piel como el que podría resultar después de la extirpación de un lipoma o en el abdomen después de un parto. Una vez se ha retirado el expansor se puede realizar la sutura sin tensión, disminuyendo así la posibilidad de una cicatrización queloidea o hipertrófica.
Radioterapia
La irradiación reduce los núcleos de reproducción celular y produce una endarteritis obliterante. El tratamiento debe ser ejecutado por un experto en radioterapia superficial, pues cuando la irradiación no es suficiente, no se llena el objetivo, y si es excesiva, provoca complicaciones como la radiodermitis o la radionecrosis.
Por ello y debido a que los inconvenientes son más importante que las ventajas de su potencial terapéutico. Este tipo de tratamiento casi se ha abandonado totalmente.
Corticoides
La inyección intralesional de corticoides del tipo de la triamcinolona provoca atrofia, despigmentación y telangiectasias, tanto de la cicatriz como de los tejidos normales.
La aplicación debe circunscribirse solamente al tejido cicatricial.
No se conoce exactamente el mecanismo de acción de los corticoides; parece ser, según algunas teorías, que detienen el proceso de formación de proteínas a partir de aminoácidos y, según otros, gracias a su acción bloqueadora, pueden conseguir un equilibrio entre la destrucción propia del organismo y la capacidad restauradora, y se ha demostrado un aumento de la fluidez del colágeno en la biopsia practicada después del tratamiento.
Las infiltraciones de triamcinolona son muy beneficiosas en cicatrices hipertróficas y en queloides relativamente pequeños.
La dosis máxima mensual de seguridad recomendada para la triamcinolona, es de 40 mg para niños hasta de 5 años, 80 mg hasta de 10 años y 120 mg para los adultos.
Técnicas de aplicación
Se debe efectuar con una jeringa de plástico o con las de tipo carpule usadas en odontología, con agujas de calibre 23 ó 25 directamente en la lesión. Una buena regla es inyectar hasta que la lesión palidece, aumentando los intervalos (semanal, quincenal o mensual) durante varios meses hasta conseguir la respuesta deseada.
Inyectando en forma lenta y controlada, se disminuyen las molestias del paciente, mejor que diluyendo la triamcinolona con xilocaína.
También se pueden utilizar las jeringas del dermodisparo sin aguja (Tipo Dermo-jet o Mada-jet) (Fig. 5). Son instrumentos de inyección por aire comprimido que han demostrado su utilidad para introducir la solución de triamcinolona en una lesión.
El instrumento aloja de 4 a 5 mm de líquido en una cámara rellenable, se carga con una palanca y se dispara por medio de un botón de control.
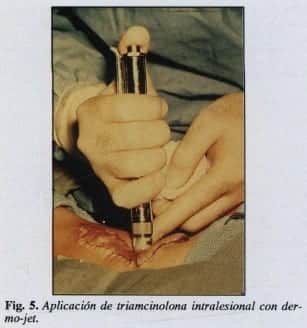 Colocado sobre la piel, el extremo activo es separado por un espaciador de 1 cm de largo; el instrumento inyecta 0.1 mm3 del fármaco en forma de chorro, con un trauma mínimo en la lesión y penetra unos 2 a 5 mm en todas las direcciones.
Colocado sobre la piel, el extremo activo es separado por un espaciador de 1 cm de largo; el instrumento inyecta 0.1 mm3 del fármaco en forma de chorro, con un trauma mínimo en la lesión y penetra unos 2 a 5 mm en todas las direcciones.
El orificio por donde sale el líquido del aparato es pequeño y se obstruye automáticamente. Es preferible sedar al paciente antes de las aplicaciones.
Después se puede, si se desea, aplicar un vendaje compresivo sobre los sitios de inyección durante un breve tiempo, para evitar la pérdida retrógrada de solución a través de los orificios de punción.
Los corticoides tienen su máximo efecto cuando se administran en la fase inicial de la cicatrización y deben usarse simultáneamente con compresión, siempre que sea posible.
Aunque los corticoides inhiben la inflamación y la fibroplastia, hay ciertos indicios de que reducen los inhibidores locales de la colegenasa, es decir, aumentan la colagenólisis.
Presión mantenida
La influencia de las fuerzas mecánicas sobre la evolución clínica de la cicatrización hipertrófica es un procedimiento terapéutico que ha venido siendo usado con resultados excelentes.
Si se mantiene una presión moderada pero continua por un período de tiempo, la cicatriz presenta cambios evidentes, tanto clínica como histológicamente.
La hiperemia, el espesor y la consistencia de la cicatriz disminuyen, al mismo tiempo que las fibras colágenas se reorientan de manera paralela, similar a lo que ocurre en la cicatriz madura no hipertrófica.
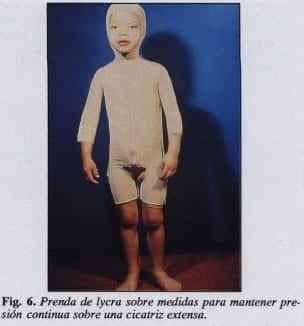
La aplicación prolongada de una presión de 22 mmHg (presión capilar hidrostática) hablandará y alisará las cicatrices exuberantes. Las variadas prendas de lycra, hechas a medida, mantienen dicha presión de forma muy efectiva, pero el beneficio máximo puede obtenerse sólo si el paciente se coloca la prenda muy ajustada desde un principio y la lleva constantemente durante muchos meses (Fig. 6).
Prenda de lycra a medida
Sin embargo, aún no se logra que dichas prendas ejerzan presión constante en todas las zonas del cuerpo durante todo el tiempo requerido, especialmente en los miembros que se mueven o flexionan o que tienen poco soporte esquelético.
Es necesario, entonces, emplear métodos alternativos para obtener óptimos resultados en zonas del cuerpo tales como las manos, pies, mejillas, cuello, axila, etc.
Son muchos los elementos que se han usado para aplicar presión en estas áreas problemáticas, como los materiales termosensibles; quizá el que mejor resultado ha dado es el Silastic 382 Medical Grade Elastomer (Fig. 7).
Este material puede moldearse a las áreas sobre las cuales va a ejercer presión, permitiendo de esta manera la correcta ubicación de dicha presión sobre el miembro, dejando libre, a la vez, el movimiento sin pérdida de presión.
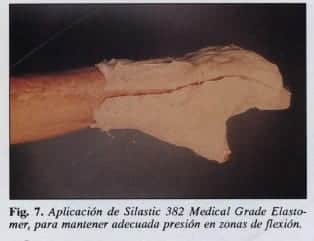 El paciente debe llevar el molde con mucha fidelidad y constancia para que el tratamiento tenga éxito. En caso de niños que están en edad de crecimiento, puede ser necesario fabricar nuevas prendas y moldes durante el período de tratamiento.
El paciente debe llevar el molde con mucha fidelidad y constancia para que el tratamiento tenga éxito. En caso de niños que están en edad de crecimiento, puede ser necesario fabricar nuevas prendas y moldes durante el período de tratamiento.
Se enfatiza que el tratamiento de presión no elimina la cicatriz; sólo previene la formación de cicatrices desfigurantes o limitantes, mediante la formación de tejido de cicatrización blando que se aproxima, pero nunca iguala a la textura de la piel original.
Gelatina Siliconada Tópica
Hemos visto que los tratamientos de presión mantenida requieren de su uso prolongado y continuo por muchos meses y en numerosos casos su resultado no es satisfactorio.
Desde hace unos 18 meses hemos estado usando una tela de gelatina de silicona del 3.5 mm de espesor (Dow Corning Corporation. Midland, Mich) (Fig. 8).
![]()
La tela se coloca sobre la cicatriz y se fija por medio de un vendaje, cinta adhesiva o prenda de compresión elástica.
El paciente debe utilizar la gelatina por lo menos durante 12 horas al día, siendo preferible su uso por 24 horas continuamente, retirándola momentáneamente para limpiarla una o dos veces al día. La tela de gelatina ha sido bien tolerada. No se ha presentado ninguna evidencia de inflamación o de reacción a cuerpo extraño que hiciera suponer que la silicona hubiera penetrado en los tejidos adyacentes.
Las cicatrices tratadas por menos de 12 horas diarias no mostraron ningún tipo de mejoría. En algunos casos se vio ligera maceración superficial de la cicatriz, cuando había sido aplicada bajo prenda de compresión o vendaje elástico, y en otros pacientes, sólo signos de dermatitis por una inadecuada higiene local.
El beneficio de este tratamiento muestra resultados alentadores.
La forma de acción de la gelatina es desconocida.
La presión obtenida sobre la superficie de la cicatriz bajo la tela de gelatina, mantenida con vendajes de gasa o cinta adhesiva, nunca debe sobrepasar los 12.8 mmHg, lo cual nos demuestra que la intensidad de la presión no tiene ninguna relación con la mejoría.
El mecanismo de acción de la gelatina siliconada no está claro y requiere mayor investigación y una más larga experiencia en pacientes con este tipo de cicatrices para conocer sus resultados a largo plazo. (Figs. 9,10 Y 11).
Método combinado
Las combinaciones de triamcinolona-compresión, cirugía,triamcinolona con presión o ayudas con la aplicación de la gelatina siliconada tópica, a menudo ofrecen las mayores posibilidades de éxito en el tratamiento de las cicatrices hipertróficas y los queloides.
En las cicatrices recientes da buen resultado el masaje sobre la lesión, ya sea con lanolina, vaselina, crema de cacao o a veces con corticoides tópicos. Notándose una mejoría satisfactoria, pues las cicatrices hipertróficas disminuyen en ocasiones hasta desaparecer. Logrando así mismo suavizar la piel y la tirantez provocada por la cicatriz patológica. Materiales de Sutura
Abstract
Basie aspeets of the physiopathology of the wound healing and their anomalies: hypertrophy and keloid are being analyzed. Some etiologie [aetors of the pathologic wound healing are mentioned and several therapeutie methods are discussed, such as surgery, radiotherapy, the use of corticosteroids, sustained pressure, topie silicone gel and the combined method; simultaneously the results obtained with each of these methods are issued.
Referencias
- Riley W: Cicatrización de las heridas y cicatrices problemáticas. En: Barret B M: Manual de cuidados en cirugía plástica, Bogotá, Salvat Editores; 1985, p 121-130
- González-Rentería J: Cicatrices hipertróficas y queloides. En: Coiffman F: Texto de Cirugía Plástica, Reconstructiva y Estética. Bogotá, Salvat Editores; 1986, p 57-62
- Linares H: Es posible alterar la evolución de las cicatrices hipertróficas? Rev Lat Cir Plást 1973; 4: 51-62
- Peacock E, Cohen K; Wound Healing. In: Mc Carthy J: Plastic Surgery. W. B. Saunders Company, 1990 p 165-181
- Sang-Tae A, Monafo W, Mustoe T: Topical Silicone Gel: A new treatment for hypertrophic scars. Surgery 1989; 106: 7811-7
Autores
Doctores: Tito Tulio Roa Roa y Fernando Peña González, Centro de Cirugía Plástica, Clínica del Country, Bogotá, Colombia.

 Tratamiento
Tratamiento