El Levonorgestrel como Anticonceptivo de Emergencia es una progestina sintética que tiene acciones similares a la progesterona. Si se administra antes de la ovulación, al igual que la progesterona natural, actúa como un antiestrógeno en el nivel periférico (inhibe las glándulas del endometrio y las glándulas del cuello uterino) y, en el nivel central, inhibe las descargas hormonales de la hipófisis. Si se administra después de la ovulación, debido a su gran afinidad por las glándulas endometriales, potencia el efecto de la progesterona natural (4, 8).
El Levonorgestrel no presenta un efecto directo sobre la función espermática. Sin embargo, actúa sobre las glándulas cervicales aumentando la viscosidad del moco. De esta manera, impide la movilidad de los espermatozoides y su acenso hacia las trompas de Falopio (33, 34).
El estudio de Kesserü, citado por Gemzell- Danielsson (33) y realizado con la administración de 0,4 mg de Levonorgestrel, tres a diez horas después del coito, permite observar que a las tres horas se produce una disminución del número de espermatozoides recuperados de la cavidad uterina. A las cinco horas se aumenta el pH del fluido uterino, lo cual inmoviliza a los espermatozoides.
A partir de las nueve horas aumenta la viscosidad del moco cervical que impide el paso de más espermatozoides hacia la cavidad uterina. No obstante, este no es el principal mecanismo de acción del Levonorgestrel como Anticonceptivo de Emergencia. En un estudio realizado por Bahamondes (35), se informó que los espermatozoides viables se encuentran en el tracto genital de la mujer 24 – 28 horas después de la toma de Levonorgestrel.
Retraso en la liberación de los folículos
Esta progestina proporciona un retraso en la liberación de los folículos si se administra durante la fase de reclutamiento folicular. Mientras que administrada durante la fase de maduración folicular, induce atresia del folículo dominante.
En ambas ocasiones provoca retraso o inhibición de la ovulación. Si es ordenada durante el pico máximo de la hormona luteinizante, no se produce efecto anovulatorio.
Por lo tanto no produce alteraciones o malformaciones en el embrión, al aplicarla durante la fase posovulatoria (33, 34). Ello ha sido sustentado en varios estudios. Durand et al (36) estudiaron 45 mujeres durante dos ciclos menstruales.
Las dividieron en cuatro grupos según la etapa del ciclo menstrual: al décimo día del ciclo (Grupo A), detección de la hormona luteinizante (LH) en suero (Grupo B), 48 horas después de la detección positiva urinaria de LH (Grupo C) o la fase folicular tardía (Grupo D). El ochenta por ciento de los ciclos de las participantes en el Grupo A fueron anovulatorios.
En los grupos B y C, no hubo diferencias significativas en la duración del ciclo o niveles de progesterona. Los participantes en el Grupo D tuvieron la duración del ciclo normal, pero significativamente menores concentraciones séricas de progesterona durante la fase lútea. Sin duda, los efectos del Levonorgestrel como Anticonceptivo de Emergencia sobre la ovulación parecen depender de la anticipación con que se administra y los tiempos relativos al inicio del pico de LH.
Estudio de Marrions et al
En el estudio de Marrions et al se administró Levonorgestrel dos días antes del pico de LH. Se suprimió el pico en cinco de cinco casos. Pero en este estudio no se determinó si hubo o no ruptura folicular.
Las biopsias de endometrio demostraron alteraciones propias de una insuficiencia en la producción de progesterona, hecho que es esperable, al alterar los picos de LH y la consiguiente producción de la misma.
En otro estudio los mismos autores intentaron aclarar dudas generadas del estudio previo.
Administraron Levonorgestrel como Anticonceptivo de Emergencia dos días antes de la ovulación detectada mediante la medición del pico de LH pero, a diferencia de su estudio anterior, siguieron mediante ultrasonografía los ovarios de las mujeres por varios días después del pico de LH, y demostraron que al postergar o inhibir el pico de LH, el folículo dominante detiene su desarrollo o continua creciendo sin romperse (33,34).
A su vez, Croxatto et al (34) administraron Levonorgestrel o placebo a mujeres en la fase folicular cuando el folículo dominante tenía 12-14 mm, 15-17 mm o 18 mm de diámetro, en un diseño cruzado, doble ciego y randomizado; observaron muy buena correlación entre el diámetro folicular al momento de administración y la ausencia de ruptura folicular ecográfica, así como ausencia del pico preovulatorio de gonadotrofinas en los cinco días siguientes al tratamiento.
Esto se observó en el 94%, 91% y 47% de los ciclos tratados con Levonorgestrel respectivamente, contra 62%, 45% y 13% en los ciclos de controles de las mismas mujeres.
Lea También: Conclusión de la anticoncepción de emergencia
Desarrollo progestacional del endometrio
Han utilizado distintos diseños para examinar la posibilidad de que el Levonorgestrel interfiera con el desarrollo progestacional del endometrio (33, 34, 36). Se comparan aspectos morfológicos y moleculares en biopsias tomadas en el período receptivo, luego de administrar Levonorgestrel en el período periovulatorio. S
e suelen encontrar mínimas o ninguna diferencia en los parámetros examinados, en comparación con los ciclos de controles de las mismas mujeres.
Los resultados de estos estudios confirman que, cuando no se suprime la fase lútea, no se interfiere con el desarrollo progestacional del endometrio.
Esto no es sorprendente ya que desde un punto de vista fisiológico y farmacológico, parece muy improbable que la administración de esta progestina altere el proceso que normalmente es inducido por la progesterona al actuar sobre el endometrio proliferativo.
Por lo tanto, el Levonorgestrel utilizado como anticonceptivo de emergencia no interfiere con la fase de implantación
Las píldoras anticonceptivas de emergencia que involucran Levonorgestrel no son tóxica ni adictivas y tiene mínimos efectos secundarios. Los más frecuente son las náuseas. Los vómitos se presentan con el uso combinado de Etinilestradiol y Levonorgestrel (32).
Estudio del Population Council
Las alteraciones del ciclo menstrual están descritas en el estudio del Population Council, y dependen del día del ciclo menstrual en que se tome las píldoras anticonceptivas de emergencia.
Ellertson (37), señala que 1500 ugs de Levonorgestrel en fase folicular temprana tendrán un adelanto en la deprivación del próximo mes; si la toma es a mitad o al final de ciclo puede deprivar en forma temprana o en fecha esperada.
Por otra parte, en un estudio clínico controlado aleatorizado realizado por la OMS (35), se observó que la ingesta de Levonorgestrel lleva a que el 13% de las mujeres presenten atrasos de siete o más días, el 15% atraso entre cuatro y siete días, el 61% presenta su menstruación con una diferencia de 3 días y al 11% le llega adelantada.
Las píldoras anticonceptivas de emergencia de Levonorgestrel están incluidas en la lista oficial de medicamentos esenciales de la Organización Mundial de la Salud y registrada en más de 100 países (36).
La experiencia ha demostrado que el uso frecuente conlleva como máximo a alteraciones del ciclo menstrual. En las mujeres embarazadas no se ha comprobado su asociación con abortos o lesiones en el feto. Además no presenta interacciones con otras medicamentos (38).
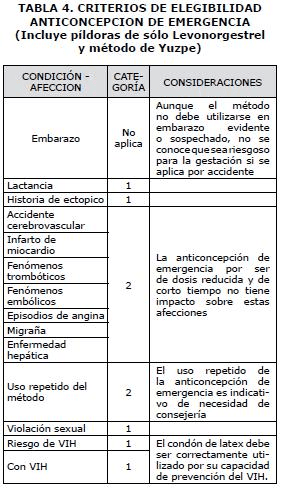
Se deben tener siempre presentes los criterios de elegibilidad, postulados por la Organización Mundial de la Salud (39). Tabla No. 4
Dispositivo Intrauterino (DIU) como Anticonceptivo de Emergencia
El primer informe sobre la efectividad del DIU con cobre para prevenir embarazos cuando se inserta luego de un coito no protegido, fue presentado por Lippes en 1976 (1, 14).
La inserción del DIU es mucho más efectiva que el uso de anticoncepción de emergencia hormonal, ya que reduce el riesgo de embarazo a post coito sin protección en más del 99% (40, 41).
Además, de que se puede colocar como anticonceptivo de emergencia hasta el día cinco postcoito y dejar en su lugar para proporcionar un efecto de protección continuo hasta por diez años.
El mecanismo principal del DIU es evitar la fecundación previniendo el ascenso de espermatozoides al tracto genital superior por diversos factores como: producir alteraciones histológicas y bioquímicas en el endometrio mediante la inflamación crónica aséptica, invasión de los polimorfonucleares y linfocitos, con producción de edema, fibrosis del estroma y aumento de la vascularidad en los tejidos inmediatamente adyacentes.
Se postula además que la liberación de los iones de cobre causa reacciones biológicas, quizá con antagonismo catiónico con el zinc de la anhidrasa carbónica del tracto reproductivo.
Otras evidencias sugieren que los iones de cobre bloquean el ADN celular del endometrio e impiden el metabolismo celular del glucógeno y a la vez alteran la toma de estrógenos por la mucosa uterina. Quizá la sumatoria de lo anterior altera la capacitación espermática, impidiendo que estos puedan ascender a las trompas de Falopio (40).
Tipos de DIU
Los tipos de DIU recomendados para anticoncepción de emergencia son los bioactivos, Especialmente el DIU tipo T Cu 380 A. No hay datos de la utilidad para este fin de los endoceptivos liberadores de progestinas (41).
Los DIU no son ideales para todas las mujeres. Se debe evitar la inserción en mujeres con infecciones genitales, ya que se puede generar diseminación con la génesis de infección pélvica y posterior infertilidad si no es tratada adecuadamente. Cabe destacar, que el uso de DIU de cobre no se asocia con un mayor riesgo de infertilidad tubárica entre las mujeres nulíparas, sanas (42).