Frecuencia de la Colonización por Pneumocystis Jirovecii en Pacientes con Enfermedad Pulmonar Obstructiva Crónica en Bogotá, Colombia
Juan Felipe Burbano-Gutiérrez1, José Enrique Cita-Pardo1, Catalina Hernández-Flórez2, Claudia M. Parra-Giraldo3, Javier Ricardo Garzón-Herazo4, Melva Y. Linares-Linare5 y Alejandra Cañas-Arboleda6
Resumen
Antecedentes: la colonización por Pneumocystis jirovecci (P. jirovecii) se ha postulado como causa de deterioro de la función pulmonar en pacientes con Enfermedad Pulmonar Obstructiva Crónica (EPOC). Se desconocía la frecuencia de aparición de la colonización por P. jirovencii en esa población en Colombia.
Objetivo: documentar la frecuencia de colonización por P. jirovecii en mayores de 40 años con EPOC excluyendo a los pacientes que requirieran manejo inmunosupresor y a las personas infectadas por el Virus de la Inmunodeficiencia Humana (VIH).
Materiales y métodos: se trató de un estudio de corte transversal, que contó con muestreo no probabilístico por conveniencia y selección continua de pacientes.
Se realizó PCR (reacción en cadena de polimerasa) en tiempo real (rt-PCR) del esputo inducido con el Kit LighMix de P. jirovecii (Roche®-Suiza) amplificándose un fragmento de 244 pares de bases a partir del gen de la glicoproteína de superfi cie del hongo.
Resultados: para una muestra de 52 pacientes en total, se documentó una frecuencia de colonización del 15,4% en todos los participantes mayores de 65 años, quienes además presentaron altos índices de sintomatología según la escala modificada Medical Research Council (MR Cm) y el cuestionario de evaluación de la EPOC (CAT). La mayoría de pacientes analizados se clasificó como GOLD D (63%) en la clasificación por la Iniciativa Global para la EPOC.
Conclusiones: la frecuencia de colonización por P. jirovecii en pacientes con EPOC detectada por rt-PCR en el esputo inducido fue del 15,4%. Este constituye el primer estudio colombiano que evalúa la frecuencia de colonización del hongo. (Vea también: La Academia: Informe de la Visita Realizada al Departamento de La Guajira entre los días 4 y 5 de febrero de 2016)
Palabras claves: Pneumocystis jirovecii; Pneumocystis carinii; Enfermedad Pulmonar Obstructiva Crónica; EPOC. (DeCS)
Pneumocystis Jirovecii Colonization Frequency in Chronic Obstructive Pulmonary Disease (COPD) Patients in Bogota, Colombia
Abstract
Background: Pneumocystis jirovecii colonization has been proposed as the explanation for lung function decline in patients with Chronic Obstructive Pulmonary Disease (COPD). The colonization frequency due to Pneumocystis jirovecii in this group of patients was yet unknown in Colombia.
Objective: To document the frequency of colonization in patients over 40 years old with COPD diagnosis. The study excludes patients who require immunosuppressive treatment and who are infected with Human Immunodeficiency Virus (HIV).
Materials and methods: A cross-sectional study was held, using non-probabilistic convenience sampling with continuous patient selection. Real time PCR (rt-PCR) of P. jirovecii was performed in an induced sputum sample, the fragment of 244 base pairs from the major surface glycoprotein gene of the fungus was amplified using the LighMix Kit (Roche®-Switzerland).
Results: From the sample of 52 patients, we found a frequency of colonization of 15.4%. All colonized patients were over 65 years old with high symptomatology levels according to the modified Medical Research Council scale (MRCm), and the COPD Evaluation Test (CAT). Most of the colonized patients were classified as GOLD D (63%), as rated by the Global Initiative for COPD.
Conclusions: The colonization frequency due to P. jirovecii in COPD patients detected by rt-PCR in induced sputum was 15.4%. This is the fi rst study to assess the frequency of P. jirovecii colonization in Colombia.
Key words: Pneumocystis jirovecii; Pneumocystis carinii; Chronic Obstructive Pulmonary Disease; COPD. (DeCS)
Introducción
En la actualidad, se reconoce el papel etiológico del Pneumocystis jirovecii (P. jirovecii) como microorganismo oportunista en pacientes inmunosuprimidos y, especialmente, en los infectados por el Virus de la Inmunodeficiencia Humana (VIH) o en personas recibieron esteroides, terapias anti FNT-α (factor de necrosis tumoral alfa) y trasplantes.
En Colombia, el estudio de Acevedo et al. reportó un valor del 11,9% de incidencia de la neumonía por P. jirovencii en pacientes con VIH y esta se consideró una de las principales infecciones oportunistas presentes en esta población (1).
Otro escenario menos estudiado es la colonización del tracto respiratorio, definido como como la detección del hongo en pacientes sin síntomas ni signos sugestivos de neumonía (2). Los métodos tradicionales de visualización directa del microorganismo solo detectan altas cargas microbiológicas.
Diferentes estudios han encontrado que la carga fúngica asociada con la colonización es mucho menor que la descrita en pacientes con infección, por esta razón, la mejor forma de documentar el estado de la colonización involucra la aplicación de métodos moleculares (3, 4).
Los estudios realizados en animales y humanos han documentado un papel importante de la colonización por P. jirovecii en la respuesta inflamatoria local y sistémica acompañada de cambios estructurales y deterioro de la función pulmonar, reacción muy similar a la de los pacientes con Enfermedad Pulmonar Obstructiva Crónica (EPOC) (5, 6, 7, 8).
En la República de China, se evaluó prevalencia de colonización por P. jirovecii en pacientes con enfermedades pulmonares crónicas mediante el método de LAMP detectando el microorganismo en 62 de 98 muestras de esputo (63,3%) (9).
En ese contexto, el objetivo del presente estudio consiste en determinar la frecuencia de la colonización por este hongo en un grupo de pacientes con EPOC. Este representa el primer estudio que aborda esta problemática en esa población, en Colombia.
Así pues, los resultados permitirán establecer la importancia de implementar una estrategia de búsqueda y la realización de estudios futuros, que podrían impactar en la reducción del número de exacerbaciones y el costo del tratamiento teniendo en cuenta el porcentaje de la prevalencia del 8,9% de la EPOC en nuestro país (10).
Materiales y Métodos
Se realizó un estudio de corte transversal y un muestreo consecutivo por conveniencia, desde mayo del 2015 a mayo de 2016, contando con el consentimiento informado de un grupo de pacientes mayores de 40 años con diagnóstico de EPOC, provenientes de la consulta externa de neumología de dos instituciones de nivel II y IV.
El protocolo fue aprobado por el Comité de Ética e Investigaciones de las instituciones. Para el diagnóstico de la enfermedad pulmonar, se utilizó la definición de la Iniciativa Global para la EPOC (GOLD) 2014 (11): presencia de disnea, tos crónica o producción de esputo, con historia de exposición a factores de riesgo para la enfermedad y la relación de volumen espiratorio forzado en un segundo sobre la capacidad vital forzada posbroncodilatadora (VEF1/CVF post) <0,7.
Fueron excluidos del estudio los pacientes positivos para VIH; aquellos que hubieran recibido trasplantes de órgano sólido o médula ósea; quienes presentaran enfermedades autoinmunes, neoplasia de órgano sólido o linfoproliferativa que hubieran sido tratados mediante quimioterapia.
Así mismo, fueron descartados aquellos pacientes que manifestaran la presencia de cualquier enfermedad o condición que requiriera tratamiento inmunosupresor con metotrexate, ciclosporina, azatioprina, terapia biológica o el consumo de 15 mg o más de prednisolona al día o su equivalente durante el mes anterior.
Se tuvieron en cuenta las siguientes variables: género, edad, tabaquismo, exposición a humo de leña, comorbilidades, exacerbaciones en el último año, severidad y clasificación de la EPOC; el Índice de Masa Corporal (IMC), la clasificación de la disnea por medio de la escala modificada del Medical Research Council (MRCm), el cuestionario de evaluación de la EPOC (CAT), la curva de flujo de volumen pre y posbroncodilatador, el tratamiento y el examen físico.
A todos los pacientes, se les realizó la detección cualitativa de los anticuerpos tipos 1 y 2 frente al VIH con inmunoanálisis quimioluminiscente de micropartículas, curva de flujo de volumen pre y posbroncodilatador en el pletismógrafo MasterScreen Body (Jaeger), según los estándares exigidos por la Sociedad Americana de Tórax, en relación con las características de validación y control de calidad.
Se calculó el GOLD 2014 (9) y el índice BODEx (12) el cual combina cuatro variables: IMC, obstrucción al flujo aéreo medido de acuerdo con el porcentaje del predicho por el FEV1 post., la disnea determinada mediante la escala MRCm y las exacerbaciones graves reportadas durante el último año.
A todos los pacientes se les realizó una micronebulización con solución salina hipertónica para obtener una muestra inducida de esputo, según los parámetros establecidos por la Sociedad Europea de Neumología (13, 14).
En caso de que la muestra no fuera representativa, se repetía la prueba después de 48 horas, en concordancia con los estándares referidos. Las muestras de esputo inducido se trataron con solución mucolítica compuesta por hidróxido de sodio al 4%, citrato trisódico al 3% y N-acetil-L-cisteína en polvo mediante centrifugación a 3000 rpm.
Posteriormente, se adicionó una solución buffer fosfato preparada con fosfato disódico y fosfato monopotásico para evitar los cambios de pH y para, simultáneamente, diluir y neutralizar las sustancias tóxicas.
La extracción de ADN se realizó con el estuche comercial High Pure PCR Template Preparation (Roche®-Suiza) de acuerdo con las recomendaciones sugeridas por la casa comercial. El producto eluído fue cuantificado con el espectrofotómetro Biospectrometer (eppendorf).
La PCR en tiempo real (rt-PCR) se realizó con el estuche LighMix Kit P. jirovecii (Roche). Mediante la rt-PCR, se amplificó un fragmento de 244 pares de bases (pb) a partir del gen de la glicoproteína de superficie del P. jirovecii, que fue amplificado con un par de iniciadores marcados con la sonda Red 640 que se detecta en el canal 640λ.
La reacción de rt-PCR tuvo un control interno de un fragmento de 278 pb, el cual es una sonda de hibridación marcada con la sonda Red 690 que es detectada en el canal 705λ. La amplificación se realizó en el equipo LightCycler® 2,0 (Roche) bajo las siguientes condiciones: denaturación a 95°C por 10 minutos, amplificación mediante 50 ciclos (95°C por 5s, 62°C por 5s y 72°C por 15s) y un paso de enfriamiento a 40°C por 30s.
Análisis Estadístico
En las variables cualitativas, se utilizaron distribuciones de frecuencias absolutas y porcentajes; en las cuantitativas, medidas de tendencia central, promedio y mediana; y en las de dispersión, el rango y desviación estándar.
Consideraciones Éticas
El protocolo fue aceptado por el Comité de Ética de las instituciones. Se obtuvo consentimiento informado de todos los pacientes.
De acuerdo con la resolución 8430 de 1993 este estudio se clasifica como investigación con riesgo mínimo dado que se expuso a los pacientes a esputo inducido con solución salina al 3%, espirometría pre y posbroncodilatador.
1 MD, Esp. Hospital Universitario San Ignacio, Departamento de Medicina Interna, Pontificia Universidad Javeriana, Bogotá, Colombia.
2 MD, MSc. Hospital Universitario San Ignacio, Deprtamento de Medicina Interna, Pontificia Universidad Javeriana, Bogotá, Colombia.
3 MD, MSc, PhD. Hospital Universitario San Ignacio, Grupo de Enfermedades Infecciosas, Unidad de Infectología, Departamento de Medicina Interna y Grupo de Enfermedades Infecciosas, Departamento de Microbiología, Pontificia Universidad Javeriana, Bogotá, Colombia.
4 MD, Esp. Hospital Universitario San Ignacio, Grupo de Enfermedades Infecciosas, Unidad de Infectología, Departamento de Medicina Interna, Pontificia Universidad Javeriana, Bogotá, Colombia.
5 MD, MSc. Grupo de Enfermedades Infecciosas, Departamento de Microbiología, Facultad de Ciencias, Pontificia Universidad Javeriana, Bogotá, Colombia.
6 MD, Esp. Hospital Universitario San Ignacio, Grupo de Enfermedades Infecciosas, Unidad de Infectología, Departamento de Medicina Interna y Unidad de Neumología, Departamento de Medicina Interna, Pontificia Universidad Javeriana, Bogotá, Colombia.
Resultados
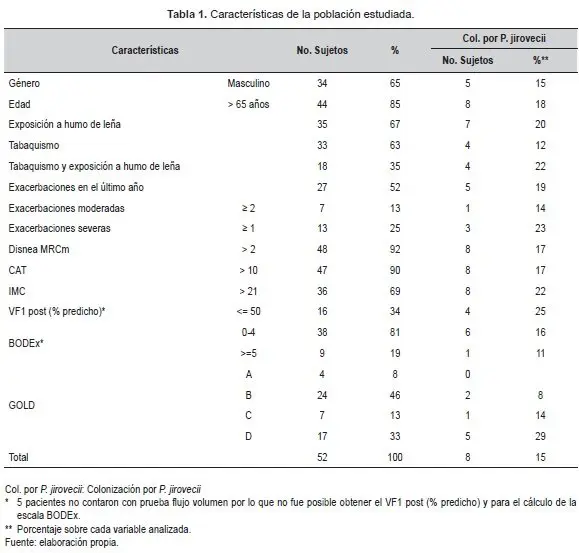
El grupo de estudio lo conformaron 52 pacientes con diagnóstico de EPOC, VIH negativo. La mayoría de los pacientes fueron hombres (64%). La edad promedio fue de 73±8 años con clasificación GOLD B y D de 46% y 33% respectivamente y el 52% tuvieron al menos una exacerbación en el último año.
La frecuencia de colonización por P. jirovecii fue del 15,4% (n=8). La mayoría de pacientes que la registraron fueron hombres (62,5%) y el factor de exposición más frecuente lo constituyó el humo de leña (87,5%).
Todos los pacientes colonizados registraban una edad superior a los 65 años, manifestaron altos índices de sintomatología según las escalas MRCm (>2) y CAT (>10), reportaban un IMC ≥ 21 y la mayoría clasificó como GOLD D (63%).
La Tabla 1 muestra las características demográficas de toda la muestra y de los pacientes colonizados por P. jirovecii.
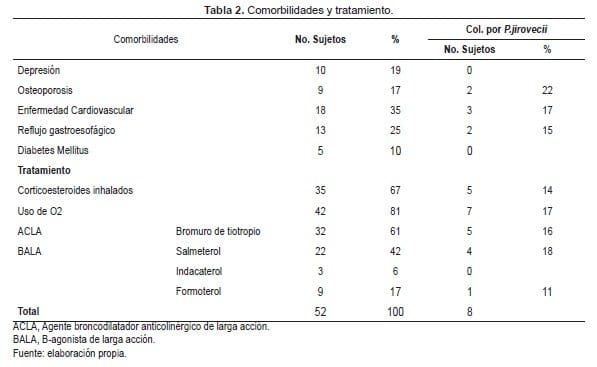
 De las comorbilidades analizadas, la más frecuente fue la enfermedad cardiovascular (35%), seguida de reflujo gastroesofágico (25%). La mayoría de pacientes usa oxígeno y el 67,3% emplea corticoides inhalados (Tabla 2).
De las comorbilidades analizadas, la más frecuente fue la enfermedad cardiovascular (35%), seguida de reflujo gastroesofágico (25%). La mayoría de pacientes usa oxígeno y el 67,3% emplea corticoides inhalados (Tabla 2).
 Discusión
Discusión
Se ha detectado colonización por P. jirovecii desde edades tempranas con seroprevalencias reportadas hasta del 73% (15). En adultos sin inmunosupresión, se han descrito prevalencias de colonización hasta del 20% en lavado broncoalveolar (LBA) y lavado orofaríngeo por medio de PCR anidada (16, 17).
En un estudio de individuos a los cuales se les practicó autopsia medicolegal en Chile, fue identificado el hongo por PCR anidado en 50 de 77 pacientes (64,9%) y se determinó que no constituyó la causa del deceso (18).
Si la colonización es prevalente en pacientes, ciertas condiciones como la inmunosupresión por VIH, el trasplante, la malignidad, la presencia de enfermedades autoinmunes, el uso de medicamentos inmunosupresores y el embarazo facilitan la manifestación (2).
La presencia de enfermedad pulmonar crónica también se ha asociado con la predisposición para la colonización. Probst et al. investigaron la detección de P. jirovecii por medio de métodos moleculares en pacientes con diferentes enfermedades pulmonares y reportaron que más del 21% estaba colonizado; de estos el 40% tenía EPOC; el 20%, cáncer pulmonar y el 7%, fibrosis quística (19).
Adicionalmente, en pacientes con enfermedad pulmonar intersticial difusa, también se ha detectado una mayor prevalencia de colonización especialmente si reciben corticosteroides; caso en el que se detectó hasta en el 34% de las muestras, con mayor presencia en el grupo de fumadores (20).
Diferentes series han reportado la prevalencia de colonización por el hongo en pacientes con EPOC entre 13% hasta 55% por PCR anidada en esputo inducido (5, 21, 22).
Se podría afirmar que la alta prevalencia de detección del hongo en pacientes sin neumonía represente un hallazgo asociado a la enfermedad estructural, inmunosupresión por corticosteroides o por exposición al humo de cigarrillo.
Sin embargo, en los últimos años, los estudios realizados en animales y humanos han documentado un papel importante de la colonización por P. jirovecci relacionando con la respuesta inflamatoria local y sistémica con cambios estructurales y deterioro en la función pulmonar de los pacientes con EPOC.
Los estudios en modelos animales han sugerido una asociación entre la colonización por el hongo y el deterioro de la función pulmonar (6) y en humanos se ha reportado la instauración de una respuesta inflamatoria con la presencia de P. jirovecii en secreciones pulmonares (5, 6).
Se ha determinado que los pacientes VIH positivos colonizados por P. jirovecii manifiesta ocho veces más riesgo de obstrucción de la vía aérea a diferencia de los pacientes no colonizados, después de ajustar la historia de tabaquismo (8).
En el presente estudio, se determinó una frecuencia de colonización por P. jirovecii de 15,4% similar a la encontrada en estudios previos.
Todos los pacientes colonizados fueron mayores de 65 años, con altos índices de sintomatología según las escalas MRCm y CAT, y la mayoría de pacientes colonizados (62,5%) tenían EPOC clasificado como GOLD D, en concordancia con lo encontrado en el estudio de Morris et al. (23) donde se registró que la mayoría de los pacientes con EPOC colonizados tenían mayor severidad de la enfermedad.
Es importante resaltar que dado que se trata de un estudio descriptivo no se logran demostrar diferencias entre el grupo de colonizados y no colonizados.
En el estudio practicado por Morris en pacientes con EPOC sin VIH, se documentó la asociación de colonización por P jirovecii con la severidad de la enfermedad, independiente del antecedente de tabaquismo e inmunosupresión.
En ese estudio, se encontró que el 37% de los pacientes con EPOC severo y el 5% con enfermedad leve estaban colonizados, a diferencia del 9% de pacientes que manifestaban otras enfermedades pulmonares (23). Esto confirmó, no solo una mayor prevalencia de colonización en pacientes con EPOC, sino la posible asociación de dicha colonización con la severidad de la enfermedad.
Este estudio nos da una aproximación de la frecuencia de colonización por P. jirovecii en pacientes con EPOC en Colombia.
Además, se implementó la técnica de rt-PCR en muestras de esputo inducido permitiendo detectar P. jirovecii en muestras no invasivas, gracias a lo que se logró obtener resultados en pocas horas y aumentando la oportunidad de diagnóstico frente a técnicas de inmunohistoquímica que pueden tardar hasta 72 horas en emitir resultados y frente a técnicas no moleculares (por visión directa) utilizadas actualmente en la práctica clínica y que requieren una alta carga del microorganismo y entrenamiento del personal para su detección.
Por otra parte, las principales limitaciones de este estudio son el número relativamente bajo de pacientes reclutados, hecho que podría sesgar eventualmente la frecuencia y la posibilidad de presencia de microorganismos en el tracto respiratorio inferior, que no fueran detectados por la prueba utilizada. Como se mencionó anteriormente, la carga fúngica en estos pacientes puede ser muy baja y esto eventualmente podría asociarse con falsos negativos de la PCR.
Sin embargo, aún falta información que permita esclarecer el papel de este microorganismo en la fisiopatología e historia natural de la EPOC.
Podría corresponder a un epifenómeno, pero los datos presentados de diferentes autores apuntan a la posibilidad de que este microorganismo sea uno de los perpetuadores de la reacción inflamatoria en las vías respiratorias de los pacientes con EPOC y que se correlacione con el número de exacerbaciones y progresión del daño al parénquima pulmonar.
Por lo que se plantearán estudios de seguimiento de cohortes y correlación para evaluar el comportamiento y los desenlaces del grupo colonizado.
Conclusiones
La frecuencia de colonización por P. jirovecii en pacientes con EPOC detectada mediante rt- PCR en esputo inducido es de 15,4% en la población estudiada; cifra que se encuentra dentro del rango encontrado en trabajos similares.
Estudios posteriores deberán buscar el impacto de dicha colonización en la progresión de la EPOC y, en caso de confirmarse, se debe iniciar la búsqueda de alternativas terapéuticas. Este constituye el primer estudio colombiano que evalúa dicha situación.
Conflictos de intereses
Los autores declaran no tener conflictos de intereses.
Financiación
Este trabajo fue financiado por la oficina de investigación del Hospital Universitario San Ignacio y la Pontificia Universidad Javeriana (Código 6339).
Agradecimientos
Agradecemos la colaboración de estas instituciones y las contribuciones realizadas por Adriana Sánchez Quitián, Laura Lizeth Echeverry Silva y María Sacramento Esguerra Jiménez.
Referencias
1. Acevedo A, Gonzalez M, Sanchez C, Tobon A, Segura A. Incidencia de neumonía por Pneumocystis jirovecii en pacientes con síndrome de inmunodeficiencia adquirida en el Hospital La Maria de Medellín (Colombia), entre 2008-2009. Infectio. 2012 Dic; 16 (Supl. 3): 23- 30.
2. Morris A, Norris KA. Colonization by Pneumocystis jirovecii and its role in disease. Clin Microbiol Rev. 2012 Abr; 25 (2): 297- 317.
3. Fujisawa T, Suda T, Matsuda H, Inui N, Nakamura Y, Sato J, et al. Real-time PCR is more specific than conventional PCR for induced sputum diagnosis of Pneumocystis pneumonia in immunocompromised patients without HIV infection. Respirology. 2009 Mar; 14(2): 203- 9.
4. Calderón EJ, Gutiérrez-Rivero S, Durand-Joly I, Dei- Cas E. Pneumocystis infection in humans: diagnosis and treatment. Expert Rev Anti Infect Ther. 2010 Jun; 8 (6): 683- 701.
5. Calderón EJ, Rivero L, Respaldiza N, Morilla R, Montes-Cano MA, Friaza V, et al. Systemic inflammation in patients with chronic obstructive pulmonary disease who are colonized with Pneumocystis jirovecii. Clin Infect Dis. 2007 Jul 15; 45 (2): 17- 9.
6. Shipley TW, Kling HM, Morris A, Patil S, Kristoff J, Guyach SE, et al. Persistent pneumocystis coloniza-tion leads to the development of chronic obstructive pulmonary disease in a nonhuman primate model of AIDS. J Infect Dis. 2010 Jul 15; 202 (2): 302- 12.
7. Morris A, Wei K, Afshar K, Huang L. Epidemiology and clinical significance of pneumocystis colonization. J Infect Dis. 2008 Jan 1; 197 (1): 10- 7.
8. Morris A, Alexander T, Radhi S, Lucht L, Sciurba FC, Kolls JK, et al. Airway obstruction is increased in pneumocystis-colonized human immunodeficiency virus-infected outpatients. J Clin Microbiol. 2009 Nov; 47 (11): 3773- 6.
9. Wang DD, Zheng MQ, Zhang N, An CL. Investigation of Pneumocystis jirovecii colonization in patients with chronic pulmonary diseases in the People’s Republic of China. Int J Chron Obstruct Pulmon Dis. 2015 Sep 29; 10: 2079- 85.
10. Caballero A, Torres-Duque CA, Jaramillo C, Bolívar F, Sanabria F, Osorio P, et al. Prevalence of COPD in five Colombian cities situated at low, medium, and high altitude (PREPOCOL study). Chest. 2008 Feb; 133 (2): 343- 9.
11. Vestbo J, Hurd SS, Agusti AG, Jones PW, Vogelmeier C, Anzueto A, et al. Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease: GOLD executive summary. Am J Respir Crit Care Med. 2013 Feb 15; 187 (4): 347- 365.
12. Londoño D, García OM, Celis C, Giraldo M, Casas A, Torres C, et al. Guía de práctica clínica basada en la evidencia para la prevención, diagnóstico, tratamiento y seguimiento de la enfermedad pulmonar obstructiva crónica (EPOC) en población adulta. Acta Med Colomb. 2014; 39 (2): (Supl. 3)
13. Paggiaro PL, Chanez P, Holz O, Ind PW, Djukanovic R, Maestrelli P, et al. Sputum induction. Eur Respir J. 2002 Sep; 20 (Supl. 37): 3- 8.
14. Pizzichini E, Pizzichini MM, Leigh R, Djukanovic R, Sterk PJ. Safety of sputum induction. Eur Respir J. 2002 Sep; 20 (Supl. 37): 9- 18.
15. Respaldiza N, Medrano FJ, Medrano AC, Varela JM, de la Horra C, Montes-Cano M, et al. High seroprevalence of Pneumocystis infection in Spanish children. Clin Microbiol Infect. 2004 Nov; 10 (11): 1029- 31.
16. Nevez G, Jounieaux V, Linas MD, Guyot K, Leophonte P, Massip P, et al. High frequency of Pneumocystis carinii sp.f. hominis colonization in HIV-negative patients. J Eukaryot Microbiol. 1997 Dic; 44 (6): 36.
17. Medrano FJ, Montes-Cano M, Conde M, de la Horra C, Respaldiza N, Gasch A, et al. Pneumocystis jiro-vecii in general population. Emerg Infect Dis. 2005 Feb; 11 (2): 245- 250.
18. Ponce CA, Gallo M, Bustamante R, Vargas SL. Pneumocystis colonization is highly prevalent in the autopsied lungs of the general population. Clin Infect Dis. 2010 Feb 1; 50 (3): 347- 53.
19. Probst M, Ries H, Schmidt-Wieland T, Serr A. Detection of Pneumocystis carinii DNA in patients with chronic lung diseases. Eur J Clin Microbiol Infect Dis. 2000 Ago; 19 (8): 644- 45.
20. Vidal S, de la Horra C, Martín J, Montes-Cano MA, Rodríguez E, Respaldiza N, et al. Pneumocystis jirovecii colonisation in patients with interstitial lung disease. Clin Microbiol Infect. 2006 Mar; 12 (3): 231- 35.
21. Calderón EJ, Regordan C, Medrano FJ, Ollero M, Varela JM. Pneumocystis carinii infection in patients with chronic bronchial disease. Lancet. 1996 Abr 6; 347 (9006): 977.
22. Calderón E, de la Horra C, Medrano FJ, López-Suárez A, Montes-Cano MA, Respaldiza N, et al. Pneumocystis jirovecii isolates with dihydropteroate synthase mutations in patients with chronic bronchitis. Eur J Clin Microbiol Infect Dis. 2004 Jul; 23 (7): 545- 49.
23. Morris A, Sciurba FC, Lebedeva IP, Githaiga A, Elliott WM, Hogg JC, et al. Association of chronic obstruc-tive pulmonary disease severity and Pneumocystis colonization. Am J Respir Crit Care Med. 2004 Ago 15; 170 (4): 408- 13.
Recibido: 17 de enero de 2017.
Aceptado: 9 de marzo de 2017.
Correspondencia:
alejandra.canas@javeriana.edu.co
11. Alejandra Cañas Arboleda

 Discusión
Discusión