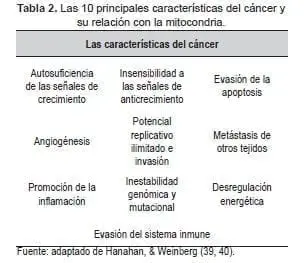
En dichas obras, destacan que, en los últimos años, se ha desplazado la visión centralista acerca del cáncer como una producción anómala de las mutaciones celulares, para considerar también que la evolución del tumor se basa en la aparición de cambios y estrés en el ecosistema celular que induce al genoma a la inestabilidad y produce mutaciones, activaciones de señales con secuencias erróneas y mecanismos de evasión del sistema inmune (39, 40) (Figura 3). (Vea también: Artículos de Revisión: Cáncer y Mitocondria, Un Aspecto Central para el Desarrollo y Crecimiento Tumoral)
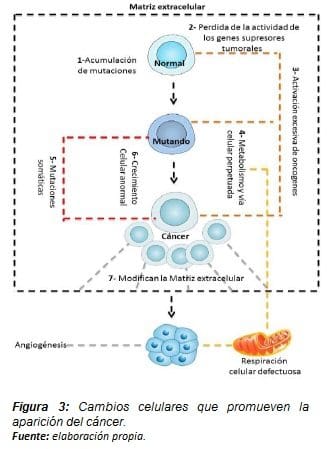 Siguiendo esta línea, los tumores se desarrollan cuando las células normales sufren alteraciones genéticas que afectan los puntos de crecimiento. Eso deviene en un crecimiento desproporcionado que finalmente conlleva a la aparición de la enfermedad.
Siguiendo esta línea, los tumores se desarrollan cuando las células normales sufren alteraciones genéticas que afectan los puntos de crecimiento. Eso deviene en un crecimiento desproporcionado que finalmente conlleva a la aparición de la enfermedad.
A medida que las células pre-malignas evolucionan en su conversión a células cancerígenas, el ambiente que envuelve al tumor coevoluciona con él creando un circuito dinámico de interacción tumor-microambiente (39- 44).
Se estima que aproximadamente el 80% de los cánceres son carcinomas, es decir, cánceres que se originan en el tejido epitelial. El componente principal para el mantenimiento de este es el estroma que nutre, protege y da soporte al tejido epitelial.
Vagamente, se podría decir que el estroma constituye el tejido conjuntivo que forma el entramado de un órgano y que incluye la matriz extracelular y las células que la sintetizan (fibroblastos, células endoteliales, etc.)
Esta matriz extracelular está formada por una extensa red de colágeno, elastina y otras moléculas que dan soporte a toda la extensa red celular (45).
Las células cancerígenas se comunican con su entorno durante el intercambio de moléculas solubles con el estroma de forma paracrina, lo cual provoca que el estroma se convierta en el soporte del tumor y que, por lo tanto, se facilite su progresión (cabe recordar que el éxito del tumor depende en su habilidad para sobrevivir en un micro entorno inhóspito).
Además de las células propias del estroma, las células inflamatorias también estarían presentes en este microambiente (40, 45).
La población de células cancerígenas modifica el microambiente con la promoción de la angiogénesis, es decir, mediante el reclutamiento de vasos sanguíneos para conseguir un aporte continuo de nutrientes. Adicionalmente, sufren cambios metabólicos que les permiten crecer cuando los vasos sanguíneos están alejados y no hay aporte de oxígeno (hipoxia).
Otro aspecto crucial consiste en que pueden remodelar la matriz extracelular. Por ejemplo, las células cancerígenas tienen la capacidad de secretar metaloproteasas (MMPs) que degradan la matriz y les permite migrar lejos del tumor primario (40).
Por lo tanto, los cambios en el microambiente del tumor promueven la migración y la invasión de las células cancerígenas produciendo la metástasis en otros órganos diferentes al del tumor primario (40, 46, 47).
Ahora bien, se sabe que las células tienen una actividad óptima programada para evitar el estrés metabólico, pero solo en los procesos del cáncer se evidencia que también pueden valerse de propiedades y características que las conducen a potenciar vías metabólicas de alta eficiencia para reproducirse (40).
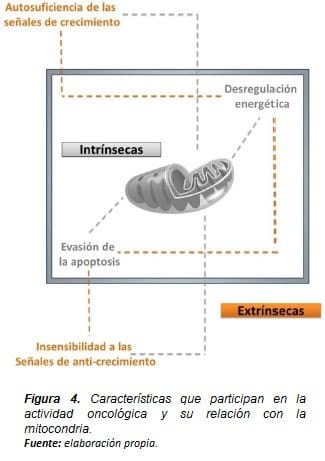
En la Figura 4, se reflejan las cuatro características que participan en la actividad oncológica y su relación con la mitocondria, donde la evasión intrínseca de la apoptosis y la desregulación energética es llevada a cabo por la mitocondria para regular las señales externas y propias de la actividad mitocondrial (extrínsecas).
Este proceso permite llevar acabo procesos de inestabilidad ante las señales de anti-crecimiento a la célula que ha mutado sus genes mitocondriales y nucleares y generar una excesiva actividad de crecimiento y división celular.
 Protooncogenes y los Genes Supresores como Reguladores del Metabolismo
Protooncogenes y los Genes Supresores como Reguladores del Metabolismo
Cuando se habla de las bases genéticas del cáncer, tenemos que tener claro que las mutaciones en dos amplias clases de genes, los protooncogenes (por ejemplo: ras) y los genes supresores de tumor (por ejemplo: APC), desempeñan un papel muy importante en la inducción del cáncer (11).
Estos genes codifican muchos tipos de proteínas que contribuyen a controlar el crecimiento y la proliferación celular (48- 50). Como es conocido, si un paso previo se efectuó de modo incorrecto o si se dañó el ADN, casi todos los tumores humanos presentan mutaciones inactivadoras en los genes que actúan en diversos procesos vitales del ciclo celular.
Por ejemplo, la mayoría de los cánceres manifiestan mutaciones inactivadoras en los genes que codifican una o más proteínas que normalmente restringen la progresión a través del estadio G1 del ciclo celular. De igual manera, se encuentra una (ras) activa constitutiva u otra proteína de transducción de señales activada en diversos tipos de tumores humanos de diferentes orígenes (50, 51).
Cabe recordar que, se considera un oncogén a cualquier gen que codifica una proteína capaz de transformar células en cultivo o inducir cáncer. De los numerosos oncogenes conocidos, la mayoría derivan de genes celulares normales, como por ejemplo los protooncogenes cuyos productos promueven la proliferación celular (11, 50, 51).
Otro ejemplo se evidencia cuando se habla del gen rasD, derivado mutante del ras, oncogén cuya proteína codificada provee una señal de crecimiento excesivo o descontrolado, permitiendo tener capacidades no solo nucleares en la célula afectada si no también mitocondriales que permitan tener mayor número de factores de supervivencia en los metabolismos (11).
Por su parte, otros protooncogenes codifican las moléculas de señalización estimulante a los receptores encargados de procesos como el crecimiento, la supervivencia celular y algunos factores de transcripción. La conversión o activación de un protooncogén a un oncogén involucra por lo general una mutación con ganancia de función (50- 53). Al menos cuatro mecanismos permiten producir oncogenes a partir de los correspondientes protooncogenes:
1. Las mutaciones específicas: se entienden como el cambio en un único par de bases en un protooncogén que deriva en un producto proteico activo en forma constitutiva.
2. La translocación cromosómica: fusiona dos genes para producir un gen híbrido que codifica una proteína quimérica cuya actividad, a diferencia de las proteínas progenitoras, a menudo es constitutiva.
3. La translocación cromosómica: ubica un gen regulador de crecimiento bajo el control de un promotor diferente causando la expresión inadecuada del gen.
4. La amplificación: se entiende como la replicación anormal de un segmento de ADN que incluye un protooncogén de manera que se producen numerosas copias, eso conlleva a la sobreproducción de la proteína codificada.
De esa manera, un oncogén formado por cualquiera de los primeros mecanismos codifica una oncoproteína que se diferencia de la proteína normal codificada por el protooncogén correspondiente. Por el contrario, los otros dos mecanismos generan oncogenes cuyos productos proteicos guardan cierta identidad con las proteínas normales.
El efecto oncogénico de estos últimos se debe a la sobreproducción de segmentos de ADN fuera de los rangos normales modificando, por ejemplo, la activación del núcleo y provocando cambios en la señalización mitocondrial (11).
La mayoría de los protooncogenes y de los genes supresores de tumores codifican componentes que participan en muchas vías de la transducción de señales y, tradicionalmente, su papel en la carcinogénesis se le atribuye a su capacidad de regular el ciclo celular y de sostener señales proliferativas que ayudan a las células a evadir la supresión del crecimiento y la muerte celular.
Sin embargo, existe evidencia sobre la existencia de un concepto alterno que ha surgido en los últimos años, relacionado con la hipótesis de que la función primaria de los oncogenes activados y de los supresores de tumores inactivados es la reprogramación del metabolismo celular (5, 6).
La evidencia también ha provocado que se desarrolle la propuesta de que los protooncogenes y los genes supresores de tumores evolucionaron para regular el metabolismo (54).
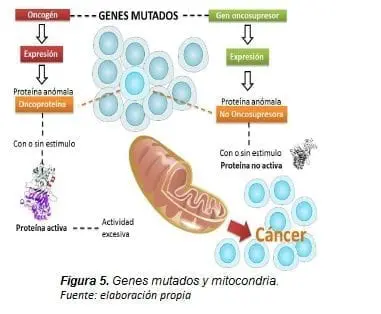
En la mitocondria, se desarrollan genes supresores de oncogenes que se comunican con el núcleo celular. Sin embargo, cuando estos genes mutan pierden la actividad regulatoria e inhibición hecho que genera un aumento de la actividad proteica desarrollada por los oncogenes; es incide en la capacidad de activar con o sin estimulo las funciones que requiere la célula cancerígena para su supervivencia (Figura 5).
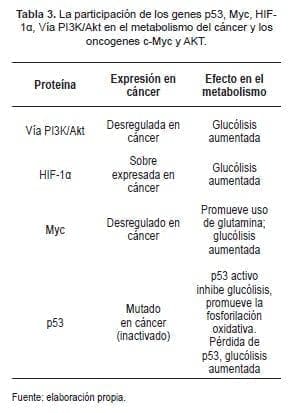
 En la Tabla 3, se refleja la participación de los genes p53, Myc, HIF-1α, vía PI3K/Akt en el metabolismo del cáncer y los oncogenes c-Myc y AKT que se consideran implicados en la proliferación y supervivencia celular en cáncer.
En la Tabla 3, se refleja la participación de los genes p53, Myc, HIF-1α, vía PI3K/Akt en el metabolismo del cáncer y los oncogenes c-Myc y AKT que se consideran implicados en la proliferación y supervivencia celular en cáncer.
Se ha demostrado también que estos activan el metabolismo de la glucosa y pueden actuar en forma coordinada y armónica con el HIF. Cabe señalar que el cáncer y la disfunción mitocondrial conforman la última etapa de la cadena electrónica mitocondrial concerniente a la citocromo c-oxidasa, dependiente de p53.
La Mitocondria en el cáncer
Las mutaciones del ADNmt conllevan al desarrollo una amplia variedad de cánceres. Estos incluyen adenocarcinoma renal, células de cáncer de colon, tumores de cabeza y cuello, tumores astrocíticos, tumores de tiroides, tumores de mama, tumores de ovario, de próstata y cáncer de vejiga, neuroblastomas y oncocitomas.
Muchas mutaciones del ADNmt de las células cancerosas inhiben la fosforilación oxidativa. Aunque algunos de estos cánceres presentan asociaciones con polimorfismos ancestrales, otros pueden ser el resultado de mutaciones celulares de cáncer válido (55- 59).
Las células cancerosas adquieren suficiente ATP para garantizar su proliferación y función sin cesar, esto ha logrado fascinar a muchos científicos durante casi un siglo (60, 61).
Como se había dicho anteriormente, los tejidos tumorales metabolizan aproximadamente diez veces más glucosa a lactato que los tejidos normales (59, 62). La hipótesis de Warburg sostiene que lo que conduce a la carcinogénesis es una respiración celular defectuosa causada por un daño en las mitocondrias (60, 61).
El efecto Warburg describe que las células cancerosas hacen uso de la glicólisis seguida de fermentación láctica como fuente de energía, incluso si hay oxígeno en la cantidad apropiada para la respiración (63, 64).
En otras palabras, en lugar de desarrollar un proceso de respiración completo en presencia de cantidades adecuadas de oxígeno, las células cancerosas se fermentan y siguen mutando para preservar su dominio tumoral (56, 65). En consecuencia, a nivel celular los tumores demuestran ventajas de supervivencia debido a la secreción de lactato (57, 66, 67).
El ácido láctico le confiere propiedades invasivas a las células tumorales afectando la estructura normal de los tejidos. Adicionalmente, la expresión del factor de crecimiento endotelial vascular y de su receptor (VEGF Y VEGFR) que responde a diferentes estímulos para generar nuevos vasos sanguíneos a partir de los preexistentes (64, 68- 70).
El VEGF estimula el crecimiento vascular endotelial celular, la supervivencia y la proliferación celular, regulada por la acción nuclear y mitocondrial de la célula. Asimismo, el VEGF y las mutaciones de genes, que conlleva a activar las metaloproteinasas para degradar la matriz extracelular, permiten una mayor acción metastásica (56, 70, 71,).
Estudios recientes han sugerido que el VEGF puede proteger las células de la apoptosis y aumentar su resistencia a la quimioterapia convencional y a la radioterapia (47, 72- 77). También se sugiere que el aumento de mutaciones en oncogenes, genes supresores de tumor y enzimas de la vía glucolítica o del metabolismo oxidativo mitocondrial (Myc, Akt, p53, HIF1-α) permiten generar potencializaciones para volver la célula cancerígena una célula metastásica eficiente (48, 55, 78- 81).
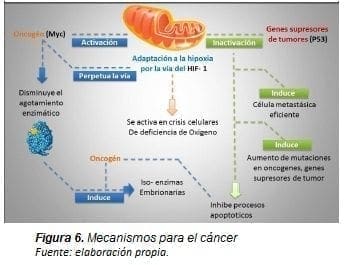
Adicionalmente, la proteína de factor inducible de hipoxia (HIF-1) se activa normalmente en respuesta a ciertas crisis celulares como la falta de oxígeno (82, 83).
Los mecanismos normales y tumorales encargados de estimular la expresión de HIF-1, el cual se perpetúa cuando hay señales de daño al gen llamado SDH que se generó a partir de la célula con directrices de oncogenes para poder llevar una homeostasis única para el cáncer, consisten en suplir los altos niveles de glucosa y oxígeno que se presentan con el objetivo de poder replicarse sin control (56, 64, 84, 85).
De acuerdo con lo que se muestra en la Figura 6, se han implicado la activación de oncogenes como el Myc, la inactivación de genes supresores de tumores como el p53 y la adaptación a la hipoxia por la vía del HIF-1 como mecanismos para estimular el efecto Warburg.
El ADN mitocondrial codifica genes que pueden contribuir al desarrollo del cáncer tales mutaciones para proporcionar la adaptabilidad metabólica a la célula cancerosa. Por otra parte, la activación del MYC le permite a la mitocondria desarrollar poco agotamiento de enzimas metabolizantes para obtener energía a partir de lípidos y ácidos grasos.
En el cáncer, la enzima piruvato deshidrogenasa es regulada para ajustar el flujo de la acetil-CoA y de los equivalentes de reducción en la mitocondria y para sostener la vía de la glucolisis tanto aeróbica como anaeróbica sin inducir procesos y genes de apoptosis. El metabolismo energético de cualquier célula proliferativa, ya sea cancerígena o no debe fundamentarse en una activa glucólisis.
Afirmar hoy en día que las células tumorales consumen más glucosa que las no-tumorales no es ninguna novedad. Células tumorales usan y forman iso-enzimas embrionarias para tener las vías metabólicas activas.
Variedad de Combustibles Metabólicos en las Células Tumorales
En las vías tumorales existe una gran variedad de combustibles metabólicos gracias a los cuales las células tumorales pueden utilizar una gran variedad de sustratos bioenergéticos como: la glutamina, la glucosa, los ácidos grasos, los cuerpos cetónicos y el acetato.
Estos sustratos pueden ser proporcionados por las células del estroma en el microambiente (82, 86). En particular, la glutamina y la glucosa también pueden proporcionar bloques de construcción para garantizar la síntesis de muchas biomoléculas que permiten regular los procesos de oncogénesis.
No hay que olvidar que las enzimas metabólicas con mutaciones se encuentran presentes en diversos tumores y los oncometabolitos acumulados, en los diversos tipos de tumores (86, 87).
Por otra parte, las células cancerosas también exhiben una mayor demanda de ácidos grasos además de glucosa y glutamina (59, 88). Los ácidos grasos pueden ser sintetizados de forma endógena o tomados a partir de fuentes exógenas.
En los tumores de próstata, que importan menos glucosa que otros tumores (89), la β-oxidación de los ácidos grasos conforma una importante fuente de energía (90, 91). Adicionalmente, dos estudios recientes mostraron que el acetato constituye un sustrato bioenergético del glioblastoma y de las metástasis cerebrales (92).
El catabolismo en las células del estroma y en los adipocitos ofrece combustibles y bloques de construcción para el crecimiento anabólico de células de cáncer a través del acoplamiento metabólico (49, 93).
La Medicina Nuclear y la Función Mitocondrial en el Cáncer
La aplicación de la tomografía de emisión de positrones (PET) en los servicios de medicina nuclear y radiología como técnica de imagen para el diagnóstico y seguimiento de pacientes oncológicos (94) ha contribuido a consolidar los postulados de Warburg sobre el cáncer (95).
Con esta técnica, se mide la mayor captación de glucosa por las células tumorales respecto del tejido no-tumoral adyacente utilizando el análogo radioactivo no-metabolizable de la glucosa (18FDG, 18F-2-desoxiglucosa).
Se ha demostrado que la huella bioenergética correlaciona de forma inversa con la tasa de glucolisis aerobia en células derivadas de carcinoma colorrectal y con la tasa de captura de glucosa determinada por FDG-PET en carcinomas humanos de pulmón (96). En definitiva, estos hallazgos apoyan que la actividad mitocondrial en la célula actúa como supresor tumoral (68).
El estudio de la huella bioenergética en series grandes de pacientes constituye una contribución fundamental para impulsar su traslación a la clínica. En este sentido, se ha puesto de manifiesto que la huella bioenergética opera como un marcador pronóstico en pacientes con cáncer de mama, colon y pulmón (97- 99).
Del mismo modo, una elevada captación de FDG en el tumor permite discriminar grupos de pacientes con cáncer de pulmón que poseen un peor pronóstico (99). Además, la expresión de ß-F1-ATPasa en cáncer de mama y pulmón funciona como marcador independiente de la supervivencia de los pacientes (100).
En este contexto, la huella bioenergética también ha resultado ser un marcador de la respuesta a quimioterapia en distintas células tumorales en cultivo, en tumores humanos en modelos murinos y en pacientes con carcinoma de colon (101, 102) de acuerdo con el papel que desempeña la H+-ATPsintasa en la muerte celular (103).
Por tanto, la alteración de la huella bioenergética en el cáncer apoya fuertemente la idea de que la disfunción bioenergética de la mitocondria es un requisito indispensable para la progresión del cáncer.
Conclusiones
Mediante el análisis, se ha logrado determinar que existen diferentes alteraciones bioenergéticas en los diferentes tipos de cáncer debido a la variedad de proteínas y genes que se activan, no solo para llevar a cabo los procesos metabólicos por una única ruta, sino para conseguir nuevos mecanismos intrínsecos que evadan las acciones de la quimioterapia, la radioterapia y el propio sistema inmune; por lo cual, se erige como uno de los problemas de investigación principales para erradicar el cáncer.
En la quimioterapia, existen fármacos que pueden inducir daño mitocondrial entre ellos: el mitomycin C, el profiromycin, el adriamycin (también denominado doxorubicin e hydroxydaunorubicin); incluido también puede afectarse durante los regímenes quimioterapéuticos.
A pesar de los avances obtenidos en los últimos años, no se ha podido cambiar la idea general de que las alteraciones en el metabolismo constituyen un fenómeno indirecto en el cáncer.
La medicina nuclear y la ciencia radiológica han permitido propiciar un avance diagnóstico grande en los diversos pacientes con cáncer, no obstante ha sido útil como marcador pronóstico en pacientes con cáncer de mama, colon y pulmón.
Conflictos de intereses
Ninguno declarado por los autores.
Financiación
Ninguna declarada por los autores.
Agradecimientos
Los autores están cordialmente agradecidos por la colaboración brindada por la Universidad del Cauca. Dedicamos este artículo a la señora Marlen Saavedra Espitia por su gran motivación a los estudiantes para aprender y conocer acerca del universo del cáncer.
Referencias
1. Nunnari J, Suomalainen A. Mitochondria: In sickness and in Health. Cell. 2012 Mar 16; 148 (6): 1145- 59. doi: http://dx.doi.org/10.1016/j.cell.2012.02.035.
2. Cooper GM. The Cell: A Molecular Approach. 2° ed. Sunderland (MA): Sinauer Associates; 2000. Disponible en: https://www.ncbi.nlm.nih.gov/books/ NBK9839/
3. Cooper GM, Hausmann RE. La célula. 5° ed. Madrid: Marban; 2010.
4. Gamero de Luna EJ, Gamero- Estévez E. Enfermedades mitocondriales. Med fam Andal. 2012 Dic; 13 (3): 244- 57.
5. Valle A, Soto I. Metabolismo energético y cáncer. Vertientes Rev Esp en Ciencias de la Salud. 2014; 17 (2): 108- 13.
6. Lu J, Tan M, Cai Q. The Warburg effect in tumor progression: mitochondrial oxidative metabolism as an anti-metastasis mechanism. Cancer lett. 2015
Ene 28; 356 (2 Pt A): 156- 64. doi: 10.1016/j.canlet.2014.04.001.
7. Galluzzi L, Kepp O, Heiden MGV, Kromer G. Metabolic targets for cancer therapy. Nat Rev Drug Discov. 2013 Nov; 12 (1): 829- 46. doi:10.1038/nrd4145
8. Koppenol WH, Bounds PL, Dang CV. Otto Warburg’s contributions to current concepts of cancer metabo-lism. Nat Rev Cancer. 2011 May; 11 (1): 325- 37.
9. Gatenby RA, Gillies RJ. Why do cancers have high aerobic glycolysis? Nat Rev Cancer. 2004 Nov; 4 (1): 891- 9. doi: doi:10.1038/nrc1478
10. Wallace DC. Mitochondrial diseases in man and mouse. Science. 1999 Mar 05; 283 (1): 1482- 93. doi: 1126/science.283.5407.1482
11. Lodish H, Berk A, Matsudaira P, Kaiser CA, Krieger M, Matthew P. et al. Biología Celular y Molecular. 5° ed. Buenos Aires: Editorial Médica Panamericana; 2006. 1-973 pp.
12. Sánchez V. Mecanismos reguladores de la muerte celular no necrótica. Rev Cubana Invest Bioméd. 2001; 20 (4): 266- 74.
13. Laverde V. Monografía Genética: Las Mitocondrias: ¿Bacterias entre nuestras células? [Tesis]. Bogotá (Colombia): Pontificia Universidad Javeriana; 2005.
14. López RJ. Función y biogénesis mitocondrial: Diferencias entre géneros. [Tesis de doctorado]. Palma (España): Universitat de les Illes Balears; 2005.
15. Hannafon BN, Ding WQ. Intercellular Comunication by Exosome-Derived microRNAs in Cancer. In J Mol Sci. 2013; 14 (7): 14240- 69. doi: 10.3390/ ijms140714240
16. Kierszembaum AL, Tres LL. Histología y Biología Celular. 1° ed. España: Elsevier; 2012.
17. Scitable by Nature Education. Biología Celular de Seminarios: Las mitocondrias. Nature. 2014. p. Unidad 3.4.
18. Desagher S, Martinou JC. Mitochondria as the central control point of apoptosis. Trends Cell Biol. 2000 Sep; 10 (9): 369- 77.
19. Skulachev VP. Why are mitochondria involved in apoptosis?: Permeability transition pores and apoptosis as selective mechanisms to eliminate superoxide-producing mitichondria and cell. FEBS Lett. 1996 Nov 11; 397 (1): 7- 10. doi: https://doi.org/10.1016/0014- 5793(96)00989-1
20. Tornero D, Ceña V, Jordán J. La mitocondria como diana farmacológica en los procesos neurodegene-rativos. OFFARM. 2002 Dic; 21 (11): 98- 102.
21. Kroemer G, Zamzami N, Susin SA. Mitochondrial control of apoptosis. Inmunol Today. 1997 Ene; 18 (1): 44- 51. Pubmed PMID: 9018974
22. Kumar V, Abbas A, Fausto N, Aster JC. Patologia Estructural y Funcional Robbins y Cotran. 8° ed. Barcelona, España: Elsevier Saunders; 2010. 120- 669 pp.
23. Bensaad K, Tsuruta A, Selak MA, Vidal MN, Nakano K, Bartrons R. TIGAR, a p53-inducible regulator of glycolisis and apoptosis. Cell. 2006 Jul 14; 126 (1): 107- 20. doi: 10.1016/j.cell.2006.05.036 PMID: 16839880
24. Akqul C, Moulding DA, Edwards SW. Alternative splicing of Bcl-2-related genes: functional consequen-ces and potential therapeutic applications. Cell Mol life Sci. 2004 Sep; 61 (17): 2189- 99. doi: 10.1007/ s00018-004-4001-7 Pubmed PMID: 15338051
25. Wei MC. Bc1-2-related genes in lymphoid neoplasia. Int J Hematol. 2004; 80 (1): 205- 9.
26. Iacobuzio-Donahue CA, Herman JM. Autophagy, p53, and Pancreatic Cancer. N Engl J Med. 2014 Abr 3; 370 (14): 1352- 3. doi:10.1056/NEJMcibr1400189
27. Doucas H, Berry DP. Basic principles of the molecular biology of cancer I. Surg. 2006 Feb; 24 (2): 43- 7.
28. Xue B, Wen C, Shi Y, Zhao D, Li C. Human NRAGE disrupts E-cadherin/beta-catenin regulated homotypic cell-cell adhesion. Biochem Biophys Res Commun. 2005 Oct 14: 336 (1): 247- 51.
29. Bertram JS. The molecular biology of cancer. Mol Aspects Med. 2000 Dec; 21 (6): 167- 223.
30. Sánchez V. Papel de la angiogénesis en el crecimiento tumoral. Rev Cuba Invest Biomed. 2001; 20 (3): 223- 30.
31. Vergara J. Cell fate: death or immortalization (Part II). Medwave. 2004; (7): (e3491).
32. Bhatt AN, Mathur R, Farooque A, Verma A, Dwarakanath BS. Cancer biomarkers-current perspectives. Indian J Med Res. 2010; 132:129- 49.
33. Sánchez R, Aboleda G. Mitocondria y muerte celular. Nov – Publicación Científica en Ciencias Biomédicas. 2008; 6 (10): 190- 200.
34. Meza-Junco J, Montaño A, Aguayo Á. Bases moleculares del cáncer. Rev. Invest. Clin. 2006 Feb; 58 (1): 56- 70.
35. Paloma E. Expresión génica diferencial de la vía WNT y de moléculas de adhesión y matriz extracelular en cáncer colorrectal esporádico con y sin inestabilidad en microsatélites. [Tesis de doctorado]. Madrid (Es-paña): Universidad Complutense de Madrid; 2010.
36. García J, Juaristi, Aguirre J. Oncología: oncogenes y genes supresores del cancer. Primera. 1° Ed. España: UNNE ARAN; 2007.
37. Verma M, Kumar D. Application of mitochondrial genome information in cancer epidemiology. Clin Chim Acta. 2007 Aug; 383 (1- 2): 41- 50.
38. Wild CP, Law GR, Roman E. Molecular epidemiology and cancer: promising areas for future research in the post-genomic era. Mutat Res. 2002 Ene 29; 499 (1): 3- 12.
39. Hanahan D, Weinberg RA. The Hallmarks of Cancer. Cell. 2000 Ene 7; 100(1): 57- 70.
40. Hanahan D, Weinberg RA. Hallmarks of cancer: the next generation. Cell. 2011; 144 (5): 646- 74. doi: 10.1016/j.cell.2011.02.013
41. Cascales M, Álvarez JA. Metaloproteinasas, matriz extracelular y cáncer. An R Acad Nac Farm. 2010; 76 (1): 59- 84.
42. González G, González A, Delgado J, Gutiérrez LH. Participación de las metaloproteasas de matriz en la progresión del cáncer. Rev Inst Nal Enf Resp Mex. 2009; 22 (4): 328- 36.
43.Saavedra JS, Zúñiga LF, Vásquez-López JA, Navia CA, Mosquera LP, Freyre SI. La matriz extracelular: un ecosistema influyente en la forma y comportamiento de las células. Morfolia. 2015; 7 (1): 12- 35.
44.Vivas D, Inga R. Yarlequé A. Uso potencial de componentes del veneno de serpiente en el tratamiento del cáncer. Rev Peru Med Exp Salud Pública. 2012; 29 (3): 396- 401.
45. Huang T, Civelek AC, Li J, Jiang H, Ng CK, Poste GC, et al. Complex microenvironment of HTB177 subcutaneous xenograft. J Nucl Med. 2012 Ago; 53 (1): 1262- 8.
46. Zuñiga LF, Freyre SI, Navia CA, Saavedra JS. Adhesión celular: el ensamblaje de la vía al cáncer. Morfolia. 2014; 6 (2): 3- 19.
47. Saavedra JS, Zúñiga LF, Vásquez-López JA, Navia CA, Mosquera LP, Freyre SI. La matriz extracelular: un ecosistema influyente en la forma y comportamiento de las células. Morfolia. 2015; 7 (1): 12- 35.
48. Thompson CB. Metabolic enzymes as oncogenes or tumor suppressors. N Engl J Med. 2009; 360 (8): 813- 5.
49. Lisanti MP. Martínez UE, Sotgia F. Oncogenes induce the cancer-associated fibroblast phenotype: metabolic symbiosis and “fibroblast addiction” are new therapeutic targets for drug discovery. Cell Cycle. 2013 Sep; 12 (17): 2723- 2732.
50. Harrington KJ. Biology of cancer. Medicine (Baltimore). 2008 Ene; 36 (1): 1- 4.
51. Johnston SR, Gore ME. Cancer Biology: Clinical Applications. Surg. 2003 Jun; 21 (6): 160- 160.
52. Zhang S, Yu D. Targeting Src family kinases in anti-cancer therapies: turning promise into triumph. Trends Pharmacol Sci. 2012 Mar; 33 (3): 122- 8.
53. Fleming S. The molecular biology of cancer: the basics. Surg. 2003 Nov; 21 (11): III- VI.
54. Ward PS, Thompson CB. Metabolic Reprogramming: A cancer hallmark even Warburg did not anticipate. Cancer Cell. 2012; 21 (1): 297- 308.
55. Jäättelä M. Multiple cell death pathways as regulators of tumour initiation and progression. Oncogene. 23 (1): 2746- 56.
56. Wallace DC. Mitochondria and cancer. Nat Rev Cancer. 2015; 12 (10): 685- 98.
57. Cuezva JM, Krajewska M, de Heredia ML, Krajewska S, Santamaría G, Kim H, et al. The bioenergetic signature of cancer: a marker of tumor progression. Cancer Res. 62 (22): 6674- 81.
58. Polyak K, Li Y, Zhu H, Lengauer C, Willson JK, Markowitz SD, et al. Somatic mutations of the mito-chondrial genome in human colorectal tumours. Nat Genet. 20 (1): 291- 3.
59. Alam MM, Lal S, Fitzgerald KE, Zhang L. A holistic view of cancer bioenergetics: mitochondrial function and respiration play fundamental roles in the development and progression of diverse tumors. Clin Transl Med. 2016 Mar; 5 (1): 3.
60. Warburg O. El metabolismo de los tumores. Med. 1931: 15- 17.
61. Warburg O, Negelein KP. Ueber den Stoffwechsel der Tumoren. Biochem Z. 1924; 152 (1): 319- 44.
62. Warburg O. On the origin of cancer cells. Science. 1956; 123 (3191): 309- 14.
63. Vazquez A, Liu J, Zhou Y, Oltvai ZN. Catabolic efficiency of aerobic glycolysis: the Warburg effect revisited. BMC Syst Biol. 2010; 58 (4).
64. Wallace DC. Mitochondria and cancer. Nat Rev Cancer. 2012; 12 (10): 685- 98.
65. Brunelle JK, Bell EL, Quesada NM, Vercauteren K, Tiranti V, Zeviani M, et al. Oxygen sensing requires mitochondrial ROS but not oxidative phosphorylation. Cell Metab. 2005; 1 (6): 409- 414.
66. Bertram JS. The molecular biology of cancer. Mol Aspects Med. 2000: 21 (6):167- 223.
67. Warburg O. On the origin of cancer cells. Science. 1956; 123 (3191): 309- 14.
68. Cuezva JM, Ortega AD, Willers I, Sánchez L, Aldea M, Sánchez M. The tumor suppressor function of mitochondria: translation into the clinics. Biochim Biophys Acta. 2009; 1792 (1): 1145- 1158.
69. Folkman J. Cáncer: Principios y Práctica de Oncología. 7a Ed. Filadelfia: PA: Lippincott Williams & Wilkins; 2005. 2865- 2882 pp.
70. Martínez JD, Herrera LA. Angiogénesis: VEGF/VEGFRs como blancos terapéuticos en el tratamiento contra el cáncer. Cancerología. 2006; (1): 83- 96.
71. Ferrara N. Vascular Endothelial Growth Factor: Basic Science and Clinical Progress. Endocr Rev. 2003; 25 (4): 581- 611.
72. Duffy AM, Bouchier-Hayes DJ, Harmey JH. Vascular Endothelial Growth Factor (VEGF) and Its Role in Non-Endothelial Cells: Autocrine Signalling by VEGF. Madame Curie Bioscience Database. USA Landes Bioscience. 2013; 21 (1): 779- 786.
73. Reichardt LF. Tomaselli K. Extracellular matrix molecules and their receptors: Functions in neural development. Annu Rev Neurosci. 1991; 14 (1): 531- 570.
74. Higginbotham JN, Demory M, Gephart JD, Franklin JL, Bogatcheva G, Kremers GJ, et al. Amphiregulinexosomes increase cancer cell invasion. Curr Biol. 2011; 21 (1): 779- 786.
75. Mandal DA. ¿Cuál es Metástasis? news-medical. net [Internet]. [2014 octubre 8]. Disponible en: http:// www.news-medical.net/health/What-is-Metastasis- (Spanish).aspx
76. Kuo TH, Kubota T, Watanabe M, Furukawa T, Te- ramoto T, Ishibiki K, et al. Liver colonization competence governs colon cancer matastasis. Proc Natl Acad Sci U S A. 1995; 92 (1): 12085- 9.
77. Carmeliet P, Jain RK. Molecular mechanisms and clinical applications of angiogenesis. Nature. 2011; 473 (7347): 298- 307.
78. Cheresh DA, Stupack DG. Regulation of angiogenesis: apoptotic cues from the ECM. Oncogene. 2008; 27 (48): 6285- 98.
79. Lutsenko SV, Kiselev SM, Severin SE. Molecular mechanisms of tumor angiogenesis. Biochemistry (Mosc). 2003; 68 (3): 286- 300.
80. Martinez JD, Parker MT, Fultz KE, Ignatenko N, Gerner EW. Molecular Biology of Cancer Vol. 5. 1° Ed. Oxford: Chemotherapeutic Agents; 2003.
81. Tiwari N, Gheldof A, Tatari M, Christofori G. EMT as the ultimate survival mechanism of cancer cells. Semin Cancer Biol. 2012 Jun;22 (3): 194- 207
82. Boticario C. Innovaciones en el Cáncer. 1° Ed. Mexico: UNED; 2012. 408- 423 pp.
83. Zeng W, Liu P, Pan W, Ram Singh S, Wei Y. Hypoxia and hypoxia inducible factors in tumor metabolism. Cancer Lett. 2014; 356 (2): 263- 7.
84. Marín A. El factor inducido por la hipoxia-(HIF-1) y la glucólisis en las células tumorales. Rev Educ Bioquímica. 2009; 28 (2): 42- 51.
85. Simonnet H, Alazard N, Pfeiffer K, Gallou C, Béroud C, Demont J. Low mitochondrial respiratory chain content correlates with tumor aggressiveness in renal cell carcinoma. Carcinogenesis. 2002; 23 (1): 759- 68.
86. Bergström J, Furst P, Noree LO, Vinnars E. Intracellular free amino acid concentration in human muscle tissue. J Appl Physiol. 1974; 36 (6): 693- 7.
87. Wise DR., Ward PS., Shay JE. Cross JR, Grubber JJ, Sachdeva UM. Hypoxia promotes isocitrate dehydrogenase-dependent carboxylation of alpha-ketoglutarate to citrate to support cell growth and viability. Proc Natl Acad Sci U S A. 2011; 108 (49): 19611- 16.
88. Zaidi N, Lupien L, Kuemmerle N, Kinlaw WB, Swinnen JV, Smans K. Lipogenesis and lipolysis: the pathways exploited by the cancer cells to acquire fatty acids. Prog Lipid Res. 52 (4): 585- 589.
89. Price DT, Coleman RE, Liao RP, Robertson CN, Polascik TJ, DeGrado TR. Comparison of [18 F] fluorocholine and [18 F] fluorodeoxyglucose for po¬sitron emission tomography of androgen dependent and androgen independent prostate. cancer. J Urol. 2002; 168 (1): 273- 280.
90. Liu Y, Zuckier LS, Ghesani NV. Dominant uptake of fatty acid over glucose by prostate cells: a potential new diagnostic and therapeutic approach. Anticancer Res. 2010; 30 (2): 369- 374.
91. Zha S, Ferdinandusse S, Hicks JL, Denis S, Dunn TA, Wanders RJ, et al. Peroxisomal branched chain fatty acid beta-oxidation pathway is upregulated in prostate cancer. Prostate. 2005; 63 (4): 316- 23.
92. Comerford SA, Huang Z, Du X, Wang Y, Cai L, Witkiewicz AK, et al. Acetate dependence of tumors. Cell. 2014; 159 (7): 1591- 602.
93. Martinez UE, Lisanti MP, Sotgia F. Catabolic cancer-associated fibroblasts transfer energy and biomass to anabolic cancer cells, fueling tumor growth. Semin Cancer Biol. 2014; 25 (1): 47- 60.
94. López-Ríos F, Sánchez-Aragó M, García-García E, Ortega AD, Berrendero JR, Pozo-Rodríguez F. Loss of the mitochondrial bioenergetic capacity underlies the glucose avidity of carcinomas. Cancer Res. 2007; 67 (1): 9013- 7.
95. Rigo P, Paulus P, Kaschten BJ, Hustinx T, Buri G, Jerusalem T. Oncological applications of positron emission tomography with fluorine-18 fluorodeoxyglucose. Eur J Nucl Med. 23 (1): 1641- 74.
96. Plathow C, Weber WA. Tumor cell metabolism imaging. J Nucl Med. 2008; 49 (Supl. 2): 43S- 63S.
97. Lin PC, Lin JK, Yang SH, Wang HS, Li AF, Chang SC. Expression of beta-F1-ATPase and mitochondrial transcription factor A and the change in mitochondrial DNA content in colorectal cancer: clinical data analysis and evidence from an in vitro study. Int J Color Dis. 2008; 23 (1): 1223- 1232.
98. Ortega AD, Sala S, Espinosa E, González M, Cuezva JM. HuR and the bioenergetic signature of breast cancer: a low tumor expression of the RNA-binding protein predicts a higher risk of disease recurrence. Carcinogenesis. 2008; 29 (11): 2053- 61.
99.Cuezva JM, Chen G, Alonso AM, Isidoro A, Misek DE, Hanash SM, et al. The bioenergetic signature of lung adenocarcinomas is a molecular marker of cancer diagnosis and prognosis. Carcinogenesis. 2004; 25 (1): 1157- 1163.
100. Isidoro A, Martínez M, Fernández PL, Ortega AD, Santamaría G, Chamorro M, et al. Alteration of the bioenergetic phenotype of mitochondria is a hallmark of breast, gastric, lung and oesophageal cancer. Biochem J. 2004; 378 (1): 17- 20.
101. Lin PC, Lin JK, Yang SH, Wang HS, Li AF, Chang SC. Expression of beta-F1-ATPase and mitochondrial transcription factor A and the change in mitochondrial DNA content in colorectal cancer: clinical data analysis and evidence from an in vitro study. Int J Color Dis. 2008: 23 (12): 1223- 32.
102. Sanchez-Arago M, Cuezva JM. The bioenergetic signature of isogenic colon cancer cells predicts the cell death response to treatment with 3-bromopyruvate, iodoacetate or 5-fluorouracil. J Transl Med. 2011; 9 (1): 9- 19.
103. Santamaria G, Martinez M, Fabregat I, Cuezva JM. Efficient execution of cell death in non-glycolytic cells requires the generation of ROS controlled by the activity of mitochondrial H+ATP synthase. Car-cinogenesis. 2005; 27 (5): 925- 935.
Recibido: 25 de octubre de 2016.
Aceptado: 2 de marzo de 2017.
Correspondencia:
hipocratesjsst@hotmail.com
Jhan Sebastián Saavedra Torres

 Protooncogenes y los Genes Supresores como Reguladores del Metabolismo
Protooncogenes y los Genes Supresores como Reguladores del Metabolismo