MEDICINA FAMILIAR
EDUCACIÓN CONTINUADA PARA EL MEDICO GENERAL
CAPITULO 13
Luis Arturo López
MD. Médico Familiar Integral, Profesor titular, Escuela de Medicina juan N. Corpas. Bogotá, D.C.
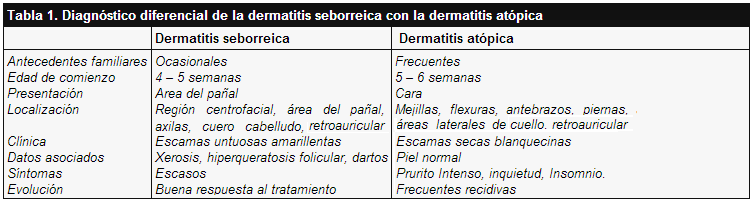
Dermatitis seborreica
Aparece en forma temprana, a las pocas semanas del nacimiento, y los casos más tardíos lo hacen entre el cuarto y sexto meses de vida. Las lesiones se inician en el área del pañal o en cuero cabelludo (costra láctea). Como extensas áreas eritematosas o eritematoexudativas bien delimitadas y con escamas de color blanco-amarillento de aspecto grasiento.
Frecuentemente, las lesiones se extienden luego a otras zonas de la superficie cutánea, en especial a la zona contigua al área del pañal, región frontal, pliegues retroauriculares, surcos nasogenianos y región centrotorácica.
No es rara la afectación de axilas y pliegues del cuello, y está descrita la generalización eritrodérmica, que requiere diagnóstico diferencial con otras eritrodermias exfoliativas.
Excepto en el cuero cabelludo, donde las escamas suelen ser más acentuadas, el resto de las localizaciones señaladas se caracteriza por placas eritematosas o eritematoexudativas, con o sin escamas blanco-amarillentas, por lo que en ocasiones es necesario establecer el diagnóstico diferencial con la DA. En algunos casos las escamas tienen un aspecto psoriasiforme, con lesiones descamativas más secas y de aspecto blanquecino, dificultando mucho el diagnóstico diferencial con la psoriasis localizada en el área del pañal.
Algunos autores proponen, incluso, agrupar ambas enfermedades bajo el nombre de “dermatitis psoriasiforme del área del pañal”, dado que no sería una verdadera psoriasis al no determinar mayor predisposición a padecer psoriasis en la edad adulta. El proceso suele ser asintomático o cursar con escaso prurito, excepto en el caso de parasitación secundaria por Candida albicans, algo bastante frecuente.
La incidencia de dermatitis seborreica en adultos que padecieron el cuadro en la infancia es muy baja e incluso nula, pero un alto porcentaje de estos pacientes desarrollan tardíamente manifestaciones de atopia, con o sin dermatitis atópica asociada.
En la Tabla 1 se analiza el diagnóstico diferencial de esta dermatitis con la dermatitis atópica.
Tratamiento
A pesar de lo llamativo que puede llegar a ser el cuadro, la respuesta al tratamiento es excelente Se deben intensificar las medidas higiénicas y evitar los posibles factores irritantes, siendo suficiente algunas veces el empleo de aceites de baño y sustancias emolientes. Debido a la evidencia del Pinolrosporum ovale como factor etiológico de la dermatitis seborreica, se prefieren los antimicóticos tópicos (como el ketoconazol en crema al 2%) a los glucocorticoides locales, cuya misión consiste en disminuir la inflamación local independientemente de la causa.
Dermatitis de contacto
Se trata de una reacción inflamatoria que aparece poco después del contacto directo de la piel con determinadas sustancias, las cuales pueden tener un efecto irritante directo o desencadenar una reacción alérgica (mecanismo alérgico tardío o de tipo IV).
La dermatitis de contacto alérgica es rara en niños menores de cinco años y excepcional en los menores de un año, pero la producida por irritante puede darse en todas las edades, siendo una dermatosis frecuente en el área del pañal a consecuencia de los productos higiénicos, el material sintético del pañal o el contacto mantenido con las heces.
Durante la fase aguda se aprecian progresivamente eritema, edema, pápulas, vesículas y ampollas, que suelen ser muy pruriginosas y exudativas. Cuando las lesiones se cronifican aparecen descamación, liquenificación por el rascado y fisuras, las cuales pueden infectarse.
Entre las dermatitis alérgicas, es particularmente frecuente la producida por plantas de la familia Rhus, como la hiedra venenosa. El mango, relacionado con aquéllas, provoca eccema de contacto en la región perioral.
El níquel origina dermatitis en las zonas de contacto con la bisutería, como los lóbulos de las orejas, el cuello, las muñecas y los dedos, o con los botones metálicos a nivel abdominal. Los componentes de la fabricación del calzado ocasionan un eritema descamativo en el dorso de los pies, que suele respetar las plantas debido al mayor grosor de la capa córnea, lo cual facilita el diagnóstico diferencial con el de psoriasis plantar, donde hay una afectación global de la planta del pie.
Cuando el eccema alérgico se produce durante el primer año de vida, casi siempre es debido a la aplicación tópica de vioformo, penicilina o neomicina. Los niños atópicos tienen especial predisposición a sufrir erupciones en las manos después de jugar con agua y tierra o tras tocar alergenos, y muestran mayor facilidad para padecer eccema irritativo en las manos durante la vida adulta.
Tratamiento
Debemos esforzarnos en encontrar el agente responsable de la dermatitis de contacto, sea alérgica o irritativa. Si retirar el factor causal no es suficiente, se pueden emplear corticoides tópicos de moderada potencia, e incluso por vía sistémica si las lesiones son invalidantes.
Los antihistamínicos alivian el prurito, pero no modifican el desarrollo del cuadro. No se aconseja emplear pruebas de contacto para el diagnóstico de la sustancia alérgica sensibilizante en niños, debido al riesgo de sensibilización adicional. Las pruebas epicutáneas, por otro lado, tienen una elevada incidencia de falsos positivos debido a la mayor irritabilidad de la piel infantil.
Eccema perioral
Las manifestaciones de eccema alrededor de la boca son frecuentes en niños con DA o como resultado de una alergia alimentaria, pero también puede aparecer en niños sin ninguno de los dos antecedentes. La persistencia del cuadro, y quizás el origen, es atribuible al hábito de chuparse los labios o el dedo pulgar y a la incontinencia de la saliva que muestra alguno de los afectados. El uso de corticoides potentes puede agravar y perpetuar el cuadro, por lo que se aconseja emplear para el tratamiento hidrocortisona al 1%.
Dermatitis del área del pañal
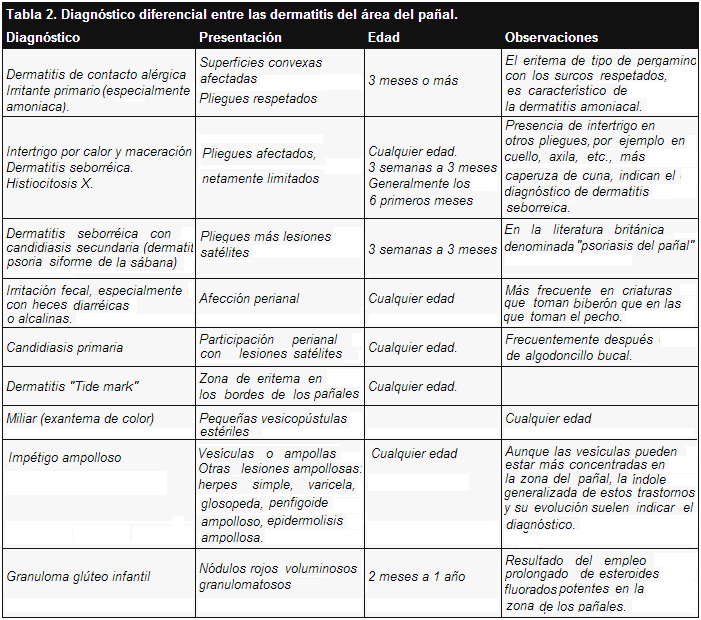
Existe una serie de trastornos cutáneos no relacionados entre sí que aparecen en el área cubierta por el pañal. Aunque no en todos los casos el cuadro es totalmente eccematiforme, nos ha parecido conveniente incluir los procesos inflamatorios más frecuentes a este nivel para facilitar el diagnóstico diferencial entre ellos (Tabla 2).
Dermatitis del pañal
Es el cuadro más frecuente. Se debe al efecto de la oclusión, que favorece el contacto prolongado de la piel del lactante con la orina y las heces.
Aunque durante mucho tiempo se creyó que el amoníaco era el responsable de la irritación, ahora se sabe que el papel etiopatogénico fundamental lo desempeñan las enzimas proteolíticas fecales, si bien las mismas se potencian con el amoníaco.
Se caracteriza por lesiones eritematosas y descamativas que afectan inicialmente las superficies convexas en contacto con el pañal, tanto de la nalga como de los genitales, la parte superior de los muslos y la región pubiana.
Generalmente la profundidad de los pliegues se halla respetada. En ocasiones, la manifestación clínica consiste en lesiones erosivas crateriformes (seudosifiloide de Jacket) o placas eritematodescamativas de bordes nítidos y sobreelevados que delimitan a la perfección el área del pañal, con afectación de los pliegues y recordando a una auténtica psoriasis.
Raramente aparecen sobre los cuadros descritos lesiones nodulares, rojizas y sobreelevadas que se conocen como “granulomatosis glútea infantil”. Hay que tener en cuenta la posibilidad de sobreinfección bacteriana y/o candidiásica en las lesiones erosivas. La pigmentación postinflamatoria es un fenómeno habitual, sobre todo en los niños más pigmentados.
Tratamiento
Dado que la dermatitis del pañal aparece en relación directa con el tiempo de contacto del área con las heces, se deben cambiar los pañales tan a menudo como sea posible y lavar la zona con agua, secándola bien después.
Las alteraciones inflamatorias no infecciosas pueden tratarse con pasta al agua (talco, óxido de zinc, glicerina y agua, a partes iguales) y añadir antimicóticos o antibióticos tópicos en caso de infección candidiásica o bacteriana, respectivamente.
No es aconsejable el empleo de corticoides tópicos para evitar los efectos indeseables que su absorción a través de la “oclusión” del pañal puede determinar. Se puede utilizar en casos severos la hidrocortisona al 1% en forma de crema.
(Lea También: El Preescolar y el Escolar)
Psoriasis del pañal
No es frecuente la aparición de psoriasis en la lactancia, pero indudablemente puede ocurrir, y generalmente lo hace en el área del pañal.
Se trata de un fenómeno isomorfo en un niño genéticamente predispuesto que padece dermatitis del pañal. La lesión comprende la totalidad del área del pañal, incluyendo los pliegues, tiene un borde neto y ligeramente sobreelevado y la descamación es mucho más adherente y de aspecto más micáceo que en el caso anterior. El pronóstico es excelente, y no se ha visto aumento de la incidencia de verdadera psoriasis a posteriori.
Tratamiento
En la mayoría de los casos suele ser suficiente la aplicación local de hidrocortisona al 1% en crema.
Candidiasis del área del pañal
Se caracteriza por lesiones en placa de tonalidad rojo brillante, con descamación periférica ocasional y papulopústulas de base eritematosa en la periferia (lesiones satélites).
Hay afectación de los pliegues inguinales, con fisuración central y exudado blanquecino.
Tratamiento
Es fundamental eliminar los factores predisponentes, ya que la cándida es un germen oportunista que se hace patológico en los momentos en que se alteran las barreras físicas, químicas o inmunológicas que defienden el organismo. En el caso del intertrigo candidiásico del área del pañal es importante evitar la maceración de la zona, cambiando con frecuencia los pañales y aplicando cremas astringentes (pasta al agua) combinadas con antimicóticos tópicos.
Acrodermatitis enteropática
Se trata de un trastorno autosómico recesivo que determina una deficiente absorción del zinc. Se manifiesta con lesiones eritematodescamativas y erosivas de localización periorificial, con frecuente afectación perineal. Y se asocia a diarrea y alopecia, y a la larga puede conducir a la muerte del niño por desnutrición.
El diagnóstico se hace por los niveles bajos de zinc sérico y es primordial para evitar el deterioro importante del estado general.
Tratamiento
El único tratamiento eficaz consiste en suministrar el aporte exógeno de zinc, que soluciona las alteraciones cutáneas en pocos días.
Dermatitis seborreica
Aunque afecta el área del pañal, suele acompañarse de afectación de zonas seborreicas como el cuero cabelludo la cara y las axilas. Las lesiones muestran una fina descamación amarillenta que se adhieren fácilmente al tacto.








