Intoxicación alimentaria
Marlyb Paloma Sánchez
Medica Magister en Toxicología Universidad Nacional de Colombia
Médica Toxicóloga Grupo de Evaluación de Riesgos en Inocuidad de Alimentos –ERIA- y Plaguicidas
Instituto Nacional de Salud, Bogotá
Myriam del Carmen Gutiérrez
Médica Magister en Toxicología
Universidad Nacional de Colombia
Profesional de apoyo OPS/OMS
Ministerio de Salud y Protección Social
Consultora FAO Regional /Naciones Unidas
Generalidades
Los alimentos que se consumen diariamente contienen gran cantidad de sustancias de forma natural, sin embargo, pueden estar presentes también agentes químicos o microrganismos que aparecen si ocurre contaminación en cualquiera de las etapas del proceso, que va de la producción al consumo de alimentos (“enfoque de la granja al tenedor”).
Muchas de estas sustancias tienen el potencial de alterar las cualidades nutricionales del alimento y en ocasiones causar efectos adversos en las personas que las consumen, llevando a intoxicación.
Las enfermedades transmitidas por alimentos (ETA) son una causa importante de morbilidad y mortalidad en los países en vías de desarrollo y un obstáculo importante para el desarrollo socioeconómico en el mundo. (Lea también: Animales, Plantas Venenosas y Hongos)
Debido a la importancia de las ETA:
En salud pública surgió la iniciativa de la OMS para estimar la carga mundial de enfermedades de transmisión alimentaria y se realizó un informe el cual aporta las primeras estimaciones mundiales de la incidencia y mortalidad de estas enfermedades, y de su carga de morbilidad en términos de años de vida ajustados en función de la discapacidad (AVAD).
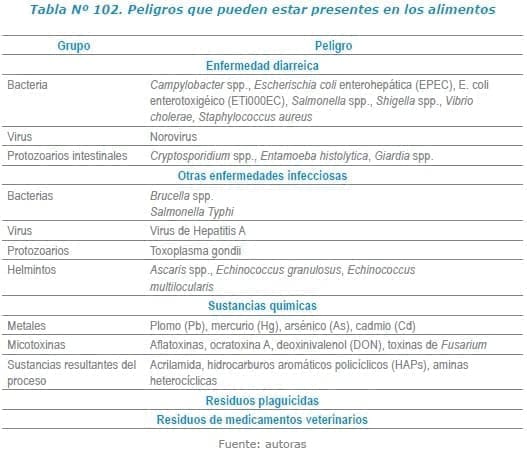
Los agentes que se han visto más implicados en este tipo de intoxicación según la OMS-OPS, son las bacterias, virus, toxinas marinas, sustancias químicas, parásitos y toxinas vegetales (Tabla Nº 102).
En el informe se incluyeron 31 agentes alimentarios causantes de 32 enfermedades. En 2010, estos 31 agentes causaron 600 millones de casos de ETA y 420.000 muertes. Las causas más frecuentes de ETA fueron los agentes etiológicos de enfermedades diarreicas, en particular los norovirus y Campylobacter spp.
Los agentes etiológicos de ETA diarreicas causaron 230.000 muertes destacando en este aspecto la Salmonella entérica no tifoidea, otras causas importantes de muerte por transmisión alimentaria fueron Salmonella Typhi, Taenia solium, el virus de la hepatitis A y la aflatoxina. La carga mundial de ETA por estos 31 agentes fue de 33 millones de AVAD en 2010.
Dentro de los factores de riesgo que predisponen a la intoxicación alimentaria se encuentran:
-
Alimentos crudos o mal cocinados e inadecuadas temperaturas de cocción.
-
Almacenamiento de alimentos en sitios húmedos y calientes.
-
Ausencia de medidas de higiene como el lavado de manos y la utilización de agua no potable durante la preparación, almacenamiento, ingesta y distribución de alimentos.
-
No control de las enfermedades de quienes manipulan los alimentos. Los manipuladores de alimentos pueden ser una fuente importante de microorganismos patógenos. En el caso de los establecimientos, la adecuada higiene de los empleados, tales como el lavado de manos adecuado, es esencial para prevenir la contaminación directa e indirecta de los alimentos, utensilios y otros equipos relacionados con los alimentos. La persona encargada nunca debe permitir que los empleados enfermos para trabajar en la cocina.
-
Contaminación de equipos y materiales utilizados junto a los alimentos. Los utensilios y equipos contaminados pueden dar lugar a la contaminación cruzada de los alimentos. Con el fin de evitar la propagación de agentes patógenos, los utensilios y equipos deberán limpiarse y desinfectarse periódicamente.
-
Mantener los alimentos a temperaturas inapropiadas de frío, hasta el 90% de todos los casos de intoxicación alimentaria se producen cuando los alimentos no se mantienen a la temperatura adecuada (los alimentos calientes a 57 ° C o más y los alimentos fríos por debajo de 4 ° C.
-
Todos los alimentos que se distribuyen en los restaurantes y establecimientos autorizados deben obtenerse de fuentes aprobadas que cumplan con las leyes y regulaciones aplicables vigentes.
Es importante reconocer cuando se encuentra ante la presencia de una infección o por el contrario ante una intoxicación alimentaria ya que la infección es provocada por el consumo de alimentos contaminados con microorganismos patógenos y el cuadro clínico provocado es en su mayoría de presentación leve y puede estar indicado el uso de antibióticos, a diferencia de la intoxicación que es causada por el consumo de alimentos contaminados por toxinas producidas por diferentes microorganismos, por lo cual el uso de antibióticos no está indicado y los cuadros clínicos son de mayor severidad.
Mecanismos de acción
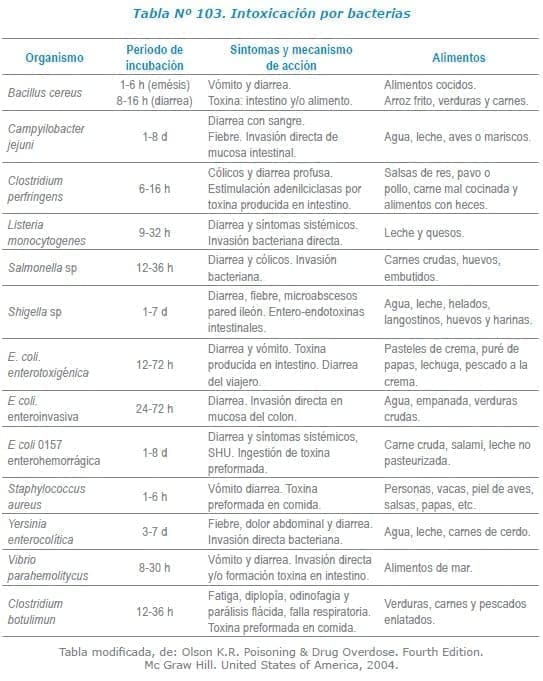
La intoxicación por alimentos se puede producir por invasión directa de microorganismos en la mucosa intestinal o por la producción de toxinas preformadas en los alimentos o en el intestino después de ingerir el agente patógeno.
-
Primero, Cuando los microorganismos producen la toxina en el alimento antes de que este sea consumido generalmente ocurre el inicio rápido de los síntomas (6 a 12 horas). Ejemplos de esto son Staphylococcus aureus, toxina emética de Bacillus cereus y botulismo.
-
Segundo, Cuando los microorganismos producen la toxina una vez que han sido ingeridos. La presentación de los síntomas suele tomar más tiempo (aproximadamente 24 horas o más), causan diarrea que puede ser acuosa (por ejemplo, Vibrio cholerae o Escherichia coli enterotoxigénica) o diarrea con sangre (por ejemplo, E. coli enteroinvasiva).
-
Tercero, Los microorganismos que causan daño en la superficie de las células epiteliales o invaden la barrera intestinal, pueden producir un amplio espectro de presentaciones clínicas como diarrea acuosa (por ejemplo, Cryptosporidium parvum, virus entéricos) diarrea inflamatoria (por ejemplo, Salmonella, Campylobacter, Shigella) o enfermedad sistémica (por ejemplo, L. monocytogenes).
Dosis tóxica
La dosis tóxica depende del tipo de agente etiológico o toxina, de su concentración en la comida ingerida y de los factores de susceptibilidad del huésped como la edad, enfermedades concomitantes o trastornos de anafilácticos.
Diagnóstico
La mayoría de los médicos consideran una enfermedad transmitida por los alimentos cuando un paciente se presenta con síntomas gastrointestinales como náuseas, vómitos, dolor abdominal, diarrea y fiebre. Sin embargo, los pacientes con enfermedades transmitidas por los alimentos pueden presentar inicialmente síntomas neurológicos (por ejemplo, dolores de cabeza, parálisis u hormigueo), hepatitis e insuficiencia renal.
Debido a que en las ETA son comunes y los síntomas de presentación pueden ser variables, es importante desarrollar un diagnóstico clínico consistente y un enfoque terapéutico para estos pacientes. Las posibles consecuencias para la salud pública en casos de sospecha de ETA también deben ser tenidas en cuenta, por ejemplo, cuando pueda desencadenarse un brote o epidemia.
Con tantos agentes conocidos capaces de ser transmitidos a través del consumo de alimentos contaminados, no existen algoritmos simples para diagnosticar una ETA. Sin embargo, hay algunos factores clave que pueden direccionar hacia el diagnóstico correcto.
Mediante estas tres preguntas:
- Primero, ¿Cuáles son las causas probables de la ETA?
- Segundo, ¿Cómo el curso del tiempo y los tipos de síntomas pueden servir como pistas?
- Tercero, ¿Cómo puede ayudar la historia del consumo de alimentos para enfocar el diagnóstico?
Finalmente, para establecer la etiología de la ETA se debe tener en cuenta la combinación del cuadro clínico presentado, las características de la anamnesis alimentaria, y el mecanismo patogénico que parece estar implicado.
Anamnesis alimentaria
Es importante determinar lo que el paciente ha consumido en la semana previa a la aparición de los síntomas, una ventana mayor de exposición puede ser requerida en el caso por ejemplo de sospecha de hepatitis por virus de la hepatitis A.
Se deben tener en cuenta los tipos de alimentos que frecuentemente se han asociado con ETA y el intervalo de tiempo entre a exposición a estos alimentos sospechosos y la aparición de los síntomas.
Manifestaciones clínicas
Los pacientes pueden presentar manifestaciones locales y/o sistémicas. Las manifestaciones locales se presentan la mayoría de veces como un cuadro gastrointestinal dado por diarrea enteriforme y disenteriforme según el agente patógeno involucrado, asociado a vómito, fiebre y dolor abdominal tipo cólico, en casos severos los pacientes presentan deshidratación y trastornos electrolíticos que pueden llevarlos a la muerte.
En algunos casos no se observan síntomas gastrointestinales, como por ejemplo en el botulismo y en intoxicaciones por toxinas marinas puede presentarse parálisis y a infección por virus de la hepatitis A y E puede generar meningitis.
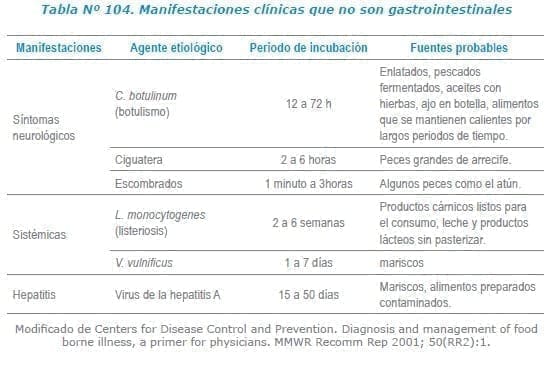
Para simplificar la aproximación diagnostica, algunos síntomas mayores o más relevantes dentro del cuadro clínico serán presentados en el contexto del agente etiológico microbiano más probable:
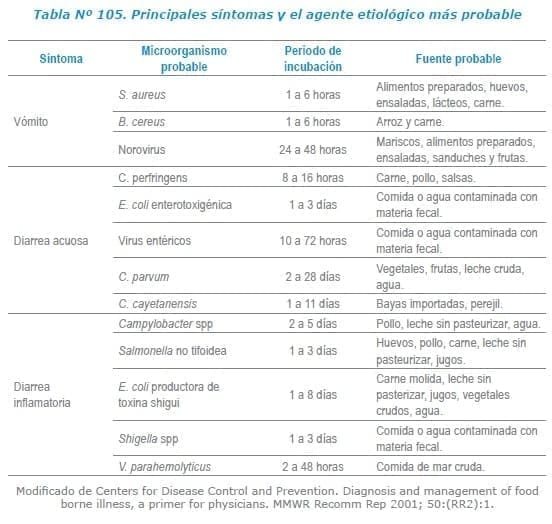
Dependiendo del agente patógeno que provoque la intoxicación se pueden presentar diferentes cuadros clínicos que pueden ser caracterizados como los que se encuentran a continuación:
-
coli O157:H7 y Shigella sp.:
Estas bacterias pueden causar colitis hemorrágica aguda que se complica con el síndrome hemolítico urémico, que se caracteriza por anemia hemolítica microangiopática, trombocitopenia e insuficiencia renal aguda, especialmente en niños o en adultos inmunocomprometidos que puede llevar a la muerte sin tratamiento oportuno.
-
Listeriosis:
Puede causar meningitis en neonatos y pacientes inmunocomprometidos. Durante el embarazo puede producir una infección severa intrauterina que conlleva a sepsis neonatal e incluso muerte fetal.
-
Campilobacter jejuni:
Se ha asociado como agente causal del síndrome de Guillan-Barré y artritis reactiva, dos semanas después de las manifestaciones gastrointestinales.
-
Clostridium botulinum:
Este agente produce toxinas tipo A y B que se absorben a nivel intestinal y se unen irreversiblemente a receptores presinápticos neuronales, impidiendo la liberación de acetilcolina en las uniones neuromusculares, produciendo parálisis muscular y muerte por falla respiratoria. -
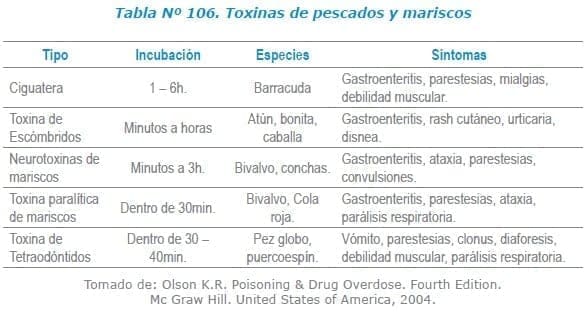
Pescados y mariscos:
En la siguiente tabla aparecen las principales toxinas por pescados y mariscos y su repectiva sintomatología.
Laboratorio
La mayoría de cuadros clínicos que se presentan en la intoxicación alimentaria son autolimitados lo que restringe el estudio del agente etiológico de esta. En general se recomienda solicitar estudios de laboratorio en búsqueda de este agente patógeno en los siguientes casos55:
-
Diarrea disenteriforme o diarrea prolongada por más de 5 días.
-
Vómito prolongado.
-
Fiebre mayor de 39 C. sostenida.
-
Compromiso neurológico como debilidad muscular, parestesias, convulsiones y alteración del estado de conciencia.
-
Paciente inmunocomprometido.
En general se recomienda realizar coproscópico para descartar o confirmar el origen inflamatorio de la diarrea y realizar coprocultivos seriados con énfasis en Salmonella, Shigella y Yersinia.
Otros paraclínicos que pueden ser útiles dependiendo del estado clínico del paciente son: hemograma, electrolitos, glucosa, BUN y creatinina.
Si se sospecha un síndrome hemolítico urémico se debe solicitar:
-
Hemograma donde se evidencia leucocitosis, trombocitopenia y anemia.
-
Frotis de sangre periférica que puede mostrar los esquistocitos, las células de Burr, y células diana.
-
Reticulocitos elevados.
-
Coombs negativo; cultivo de heces en Agar SAMC (Agar con sorbitol en vez de lactosa).
-
Bilirrubinas: elevadas a expensas de la indirecta.
-
Transaminasas: pueden estar elevadas.
-
Parcial de orina: se evidencia hematuria y proteinuria.
En presencia de salmonelosis se indica la toma de cuadro hemático que revelará el 25% de los pacientes leucopenia con neutropenia. Se puede realizar la prueba de Wydal que consiste en la medición de anticuerpos aglutinantes ante los antígenos O, H, comúnmente conocidos como antígenos febriles. Esta prueba ha entrado en desuso dado su baja especificidad y alto índice de falsos positivos.
Si se sospecha botulismo se puede solicitar:
-
Niveles específicos: el diagnóstico se confirma por la determinación de la toxina en suero. Este análisis toma más de 24h, por lo que su interés es desde el punto de vista la salud pública para confirmar el caso.
-
Otros paraclínicos que pueden ser útiles: electrolitos, glicemia, gases arteriales, electrocardiograma y análisis de LCR si se sospecha neuroinfección.
En el caso de infección por consumo de pescado o mariscos:
-
El diagnóstico depende de la historia de ingestión y se reconoce con mayor facilidad si varias personas presentan síntomas posteriores al consumo de estos alimentos.
-
Generalmente no hay disponibles niveles específicos.
-
Otros paraclínicos que pueden ser útiles incluyen: electrolitos, glucosa, BUN, creatinina, gases arteriales y electrocardiograma.
(Lea También: Ciguatera Intoxicación Alimentaria)
Tratamiento
-
Rehidratación vía oral o con líquidos endovenosos tipo cristaloides dependiendo del grado de deshidratación que presente el paciente.
-
No se recomienda el uso de antidiarreicos.
-
Se recomiendan los antieméticos únicamente en caso de vómito prolongado y persistente.
-
Antibióticos: su utilización es discutida, debido a que la mayoría de las intoxicaciones alimentarias se autolimitan en pocos días. Se ha indicado el uso empírico de antibióticos en diarrea disenteriforme como ciprofloxacina a dosis de 500 mg cada 12 horas por 5 días. En infecciones por shiguelosis, amebiasis y giardiasis también se ha recomendado el uso de antibióticos como trimetroprim-sulfametoxazol, ampicilina y metronidazol, respectivamente. No se recomienda su uso en infecciones virales y en el síndrome hemolítico urémico.
-
En mujeres embarazadas diagnosticadas con listeriosis se recomienda el uso de ampicilina, si la paciente es alérgica a la penicilina se puede administrar trimetroprim-sulfaetoxazol después del primer trimestre, ya que este antimicrobiano puede interferir con el metabolismo del ácido fólico y también se debe evitar su uso durante el último mes de embarazo para prevenir la aparición de kernícterus en el feto. En los casos en los que esté contraindicado el uso de ampicilina o trimetroprim-sulfaetoxazol se puede administrar vancomicina.
-
En caso de intoxicación por pescados y mariscos se recomienda lavado gástrico con solución salina mínimo 3000 cc y la administración de carbón activado.
-
Cuando la intoxicación es provocada por la toxina de escombrados una familia de peces como el atún, usualmente se resuelve en 12 a 48 horas y no deja secuelas. Sin embargo, los pacientes ancianos y los individuos con enfermedad pulmonar pueden tener un curso más insidioso.
Aunque muy infrecuente puede presentarse obstrucción y edema de las vías respiratorias superiores, hipotensión o broncoespasmo, los pacientes con estos hallazgos requieren tratamiento como shock anafiláctico. Los pacientes sin dificultad respiratoria o hipotensión, pero con sintomatología significativa dada por enrojecimiento, ardor, erupción cutánea, prurito o edema perioral pueden requerir manejo con antihistamínicos H1 (difenhidramina o hidroxizina) o H2 (ranitidina o cimetidina).
La administración parenteral es apropiada para pacientes con síntomas moderados a graves, los pacientes con síntomas más leves pueden recibir antihistamínicos orales. -
Valoración por Toxicología Clínica para continuar manejo especializado y consideración de otras medidas terapéuticas útiles en situación clínica grave.
Prevención
Una vez se realiza el diagnóstico clínico de una ETA el médico es responsable del paciente y también de las demás personas de la comunidad, ya que estas enfermedades tienen el potencial de ser un brote o una epidemia si no se controlan de forma adecuada y oportuna.
Las ETA y los brotes de ETA deben ser notificados al SIVIGILA con el objetivo de contribuir a la vigilancia epidemiológica de los eventos de interés en salud pública y adicionalmente para alertar a las autoridades sanitarias que deben tomar las medidas necesarias en salud pública.
El paciente infectado debe ser educado para evitar que se siga transmitiendo la infección en su medio, ya sea en el hogar, en el trabajo o en otros lugares en los que el individuo desarrolle sus actividades cotidianas y se debe instruir en la importancia del lavado de manos.
Algunos pacientes se pueden considerar de alto riesgo dependiendo del tipo de ETA, esos pacientes susceptibles deben ser educados para evitar los alimentos que tienen un mayor riesgo de presentar contaminación y se deben explicar además el concepto de contaminación cruzada, algunos ejemplos son las personas en los extremos de la vida, pacientes inmunocomprometidos y mujeres embarazadas en el caso de L. monocytogenes.
Referencias
- Acheson WK. Differential diagnosis of microbial foodborne disease. In: UpToDate. Post TW (Ed), UpToDate, Waltham, MA. (Consultado en octubre, 2016.)
- CDC (Centers for Disease Control and Prevention). Top 5 CDC risk factors contributing to foodborne illness. Atlanta: Centers for Disease Control and Prevention; 2012.
- Gelfand MS. Treatment, prognosis, and prevention of Listeria monocytogenes infection. In: UpToDate. Post TW (Ed), UpToDate, Waltham, MA. (Consultado en octubre, 2016.)
- Marcus EN. Scombroid (histamine) poisoning. In: UpToDate. Post TW (Ed), UpToDate, Waltham, MA. (Consultado en octubre, 2016.)
- WHO (World Health Organization). Foodborne disease burden epidemiology reference group 2007-2015. Ginebra: Publications of the World Health Organization; 2015.