5.7 Antipsicóticos
Vania Chica Londoño. Medica Especialista en Toxicología Clínica Universidad de Antioquia, Medellín Médica del Instituto Psicoeducativo de Colombia –Ipsicol-, Medellín Miembro del Comité Académico de la Asociación de Toxicología Clínica Colombiana -ATCC
Generalidades
Los antipsicóticos son un amplio grupo de medicamentos utilizados principalmente en el tratamiento de la esquizofrenia y otros trastornos psicóticos, además de ser útiles como tranquilizantes.
Desde el punto de vista farmacológico se pueden dividir en 3 grupos; clásicamente como típicos y atípicos, o de primera y segunda generación, diferenciados principalmente por su afinidad hacia los receptores dopaminérgicos, caracterizándose los antipsicóticos atípicos por poseer menor afinidad y por ende generar menores efectos adversos extra piramidales a dosis terapéuticas.
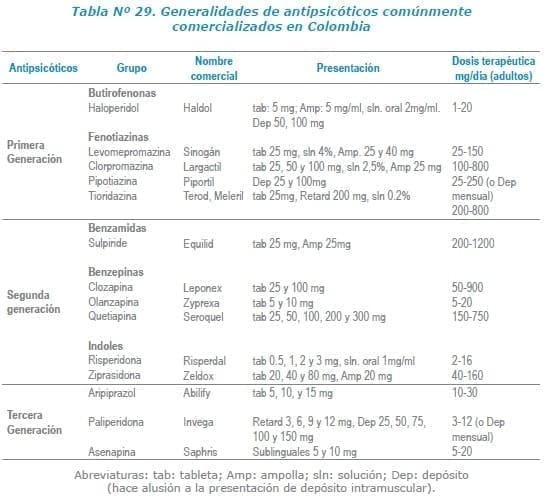
El aripiprazol es un antipsicótico prototipo de tercera generación (o misceláneos) estos difieren en el mecanismo de acción o estructura química, al igual que los antipsicóticos de segunda generación también poseen pocos efectos adversos extra piramidales y representan mayor impacto negativo en el perfil lipídico y la glicemia a dosis recomendadas; ver Tabla Nº 29.
En el 2010, el Centro de Control de Intoxicaciones de Estados Unidos reportó alrededor de 43.000 casos de intoxicación con antipsicóticos atípicos, incluyendo las sobredosis mixtas con otros medicamentos o con alcohol. Si bien la mortalidad secundaria a intoxicación por antipsicóticos ha disminuido a medida que los antiguos antipsicóticos están menos implicados, sigue siendo un problema importante. En Colombia se desconoce la incidencia real del problema1, 2, 3,4.
Toxicocinética
Las propiedades farmacocinéticas y toxicocinéticas son similares en la mayoría de los antipsicóticos, independiente de su grupo químico. Son lipofílicos, tienen alto volumen de distribución y se absorben bien desde al tracto gastrointestinal, aunque esta se puede retrasar por el efecto anticolinérgico.
El pico de concentración sanguínea se alcanza entre dos y tres horas después de la ingestión de concentraciones terapéuticas, pero demora más tiempo en el caso de sobredosis.
Los antipsicóticos son eliminados principalmente por vía hepática, son sustrato del complejo enzimático citocromo P450 especialmente la CYP2D6, la eliminación renal juega un papel minoritario.
Los medicamentos que inhiben la CYP 2D6 prolongan el tiempo de eliminación de los antipsicóticos. La clozapina es específicamente metabolizada por la CYP 1A24,5.
(Lea También: Intoxicación por Betabloqueadores)
Mecanismo de acción
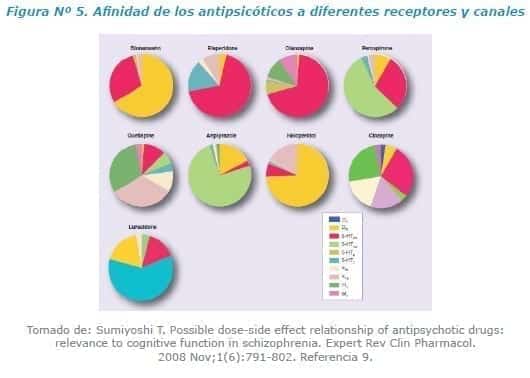
Si bien no todos los efectos farmacodinámicos de los antipsicóticos tienen un objetivo terapéutico, no se pueden pasar por alto ya que de estos se derivan los principales efectos adversos. En la figura Nº 5 se observan detalladamente las características de los principales antipsicóticos usados en clínica.
Receptores de dopamina
Los antipsicóticos son antagonistas de los receptores dopaminérgicos, los antipsicóticos típicos tienen afinidad por los receptores D1 y D2, mientras que los antipsicóticos atípicos tienen mayor afinidad por los receptores D1. El antagonismo dopaminérgico es responsable de la mejoría de los síntomas positivos de la esquizofrenia2.
Receptores serotoninérgicos
Poseen efectos sobre el sistema serotoninérgico, especialmente los antipsicóticos atípicos, ya que son antagonistas de los receptores 5-HT2A, y agonistas parciales sobre los receptores 5-HT1A y 5-HT3. El efecto sobre el sistema serotoninérgico disminuye los síntomas negativos de la esquizofrenia. También antagonizan los receptores 5HT4, 5HT6 y 5HT7 4, 6.
Receptores de histamina
Los antipsicóticos poseen efecto antagonista sobre los receptores H1, traduciéndose efectos sedantes y aumento de peso2,7.
Receptores alfa adrenérgicos
Los antipsicóticos son antagonistas de los receptores adrenérgicos alfa 1, lo que genera vasodilatación del lecho arterial y secundariamente hipotensión, taquicardia refleja y ortostatismo7,8.
Receptores colinérgicos
Bloquean los receptores M1 y M2, por lo que se pueden encontrar efectos clínicos anticolinérgicos. Son agonistas o agonistas parciales de los receptores nicotínicos de acetilcolina alfa 2, y agonistas de los receptores alfa4-beta26,7.
Canales iónicos
Los antipsicóticos inhiben los canales lentos de sodio igual que los anti arrítmicos del grupo 1C, los canales de potasio rectificadores tardíos IK1, y los canales de calcio tipo L o de alto voltaje8.
Sistema glutamatérgico
Los antipsicóticos se comportan como antagonistas de los receptores NMDA y AMPA, implicados en la mejoría de la cognición6.
Manifestaciones clínicas de la intoxicación
La toxicidad asociada a los antipsicóticos envuelve principalmente signos y síntomas neurológicos y cardiovasculares, al mismo tiempo de que estos se convierten en la causa de muerte.
La intoxicación puede ser secundaria a intento suicida, o accidental principalmente en niños, además los antipsicóticos son usados alrededor del mundo con fines delictivos de forma similar a la burundanga1, 10.
Manifestaciones neurológicas:
Estas son proporcionales a la dosis ingerida, grandes cantidades pueden generar depresión profunda del sistema nervioso central, incluyendo depresión respiratoria, pérdida de los reflejos de la vía aérea y coma.
La disminución del umbral convulsivo y la aparición de convulsiones especialmente tonicoclónicas generalizadas se ha asociado a la sobredosis de antipsicóticos, especialmente a loxapina, y clozapina.
Puede haber confusión, agitación y alucinaciones, incluso configurándose como un delirium de larga evolución especialmente con la olanzapina, quietiapina y clozapina ya que son inhibidores muscarínicos potentes del receptor M1.
Entre los signos que suelen aparecer son la miosis explicada también por el efecto anticolinérgico, o midriasis explicada por el antagonismo de los receptores alfa.
Cuando existe sobredosis o intoxicación el riesgo de manifestaciones neurológicas extra piramidales es igual para los antipsicóticos típicos y atípicos; los síndromes agudos como la acatisia, distonía aguda y síndrome neuroléptico maligno suelen ser reversibles, mientras que los síndromes tardíos o irreversibles como la disquinesia o el parkinsonismo son improbables que aparezcan con una sobredosis aguda.
Las distonías pueden ser comunes tras sobredosis aguda de antipsicóticos1,4,11,12.
Manifestaciones cardiovasculares:
Las manifestaciones cardiovasculares más comunes y características de la intoxicación son la taquicardia sinusal y la hipotensión; la hipotensión está relacionada con el antagonismo de los receptores alfa uno, la taquicardia es secundaria a la vasodilatación y al efecto anticolinérgico.
La inhibición de los canales de sodio puede evidenciarse electrocardiográficamente cuando hay un patrón de bloqueo de rama derecha, con S en DI y R en aVR y prolongación del complejo QRS.
La prolongación del QT consecuencia de inhibición de los canales de potasio rectificadores tardíos, es muy común y genera predisposición a la aparición de cualquier tipo de arritmia ventricular, especialmente la arritmia de puntas torcidas; otro cambio electrocardiográfico es la elevación de la onda T.
Se ha descrito miocarditis tras la intoxicación aguda con clozapina y haloperidol. Las manifestaciones cardiovasculares se han descrito muy comúnmente con la tioridazina8,13,14,15.
Manifestaciones gastrointestinales:
El vómito y la diarrea han sido descritos, así como la ausencia de peristaltismo en el contexto de las manifestaciones anticolinérgicas. A pesar de las manifestaciones anticolinérgicas se ha reportado sialorrea en la intoxicación con clozapina1.
Otros síntomas:
Pueden ser encontrados múltiples signos anticolinérgicos como rubicundez facial, sequedad de mucosas y piel, priapismo y retención urinaria1,4.
Síndrome neuroléptico maligno:
Aunque es raro en la sobredosis, nunca debe pasarse por alto ya que es una causa importante de mortalidad.
Las manifestaciones clínicas a tener en cuenta son los cambios en el estado de conciencia que pueden ser fluctuantes e incluso moverse en el espectro de la agitación, o confusión y letargia hasta el coma, las manifestaciones musculares pueden ser rigidez e hipertonía hasta movimientos tonicoclónicas (secundarios a convulsiones tonicoclónicas generalizadas) o puede encontrarse solo rueda dentada.
Aparecen manifestaciones de disautonomía como hipertensión o hipotensión, bradicardia o taquicardia, hipertermia o hipotermia, y diaforesis.
Existe alto riesgo de rabdomiólisis y falla renal1, 16,17.
Diagnóstico y ayudas diagnósticas
La intoxicación por antipsicóticos siempre debe sospecharse en un paciente con antecedente de enfermedad psiquiátrica y cuadro clínico de causa desconocida, teniendo en cuenta que la coingesta con otros medicamentos también psiquiátricos, o con alcohol es alta.
Los paraclínicos a realizar serán casi siempre determinados por la gravedad del cuadro. No existe en nuestro medio pruebas de fácil disponibilidad para la detección de los antipsicóticos, por lo que no es práctico y no debe retrasar la atención del paciente.
Electrocardiograma: aún en los pacientes asintomáticos siempre debe obtenerse un electrocardiograma, para buscar indicios de inhibición de los canales de sodio como prolongación del QRS, patrón de bloqueo de rama derecha, con S en DI y R en aVR; prolongación del QT o presencia de arritmias cardiacas13,14.
Química sanguínea: es recomendable medir la función renal, hepática, el estado ácido base e hidroelectrolítico, así como la creatinfosfokinasa para valorar la posible presencia de rabdomiólisis. La medida de la glicemia puede descartar una hipoglicemia como causa importante de convulsiones1,2.
Rayos X de tórax: los pacientes con depresión del estado de conciencia, depresión respiratoria, delirium agitado o hipotensión, deberían ser evaluados con rayos X de tórax para valorar una posible broncoaspiración4,5.
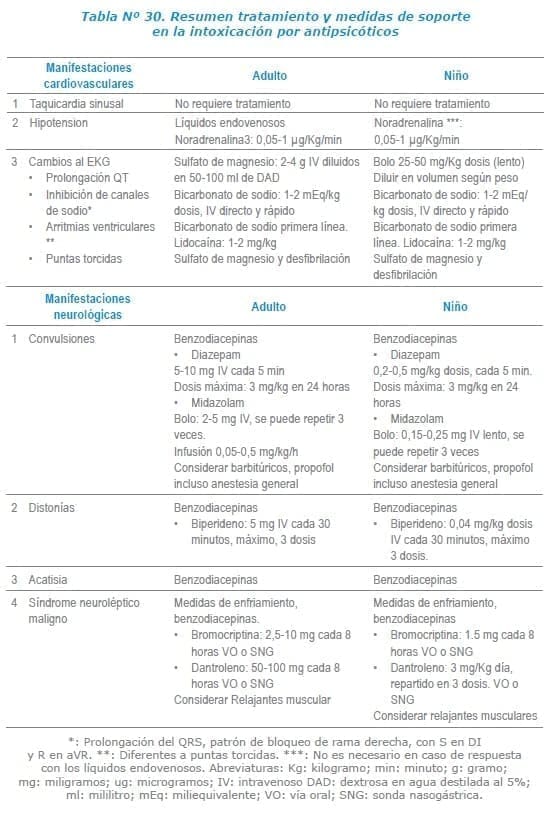
Tratamiento
No existe tratamiento antidotal específico y en caso de manifestaciones graves de la intoxicación, el tratamiento se debe enfocar al soporte del paciente.
ABC: siempre es fundamental la evaluación de la vía aérea, y el estado hemodinámico, así como la consecución de los accesos venosos y el tratamiento con líquidos endovenosos al inicio de la atención1,2,5.
Descontaminación:
En el transcurso de la primera hora de ingestión deben realizarse las medidas de descontaminación incluyendo el lavado gástrico y la utilización del carbón activado.
En todo paciente con alteración del estado de conciencia y perdida de los reflejos protectores de la vía aérea debe protegerse ésta antes de iniciar con la descontaminación. Dado que la paliperidona es de liberación retardada se puede considerar la irrigación intestinal total con polietilenglicol2,4.
Manifestaciones cardiovasculares:
La aparición de taquicardia sinusal no requiere tratamiento, la presencia de hipotensión inicial debe tratarse con fluidoterapia, la respuesta es rápida y satisfactoria, en caso de que no exista respuesta se recomienda la utilización de soporte vasopresor, especialmente con noradrenalina o etilefrina que se prefieren sobre la dopamina y adrenalina, por poseer mayor actividad agonista alfa que beta.
Se deben corregir siempre los trastornos hidroelectrolíticos principalmente de potasio y magnesio.
En caso de prolongación del QT se recomienda el monitoreo cardiaco y el tratamiento con sulfato de magnesio 2-4 mg. Si hay arritmias de puntas torcidas de igual forma se usa el sulfato de magnesio y el tratamiento con desfibrilación.
Cuando existen indicios al electrocardiograma de inhibición de los canales de sodio como prolongación del QRS, patrón de bloqueo de rama derecha, con S en DI y R en aVR o la presencia de arritmias cardiacas, se recomienda como primera línea de tratamiento el bicarbonato de sodio, a dosis de 1-2 mEq/Kg de forma intravenosa directa y rápida. En caso de arritmia se pueden repetir los bolos hasta obtener un PH de 7,55 (ver capítulo de Antídotos).
Si no hay respuesta en el contexto de una arritmia ventricular se puede utilizar la lidocaína, pues a pesar de ser inhibidor de los canales de sodio, la desunión de los mismos es muy rápida, otros antiarrítmicos incluyendo la amiodarona pueden empeorar el cuadro5,13,14.
Manifestaciones neurológicas:
Aunque las convulsiones tonicoclónicas generalizadas no son comunes, en caso de aparición se utilizan los benzodiacepinas como primera línea de tratamiento, los barbitúricos, el propofol o la anestesia general se usan en casos refractarios.
No se recomienda el uso de medicamentos antiepilépticos especialmente inhibidores de canales iónicos. En el contexto de distonía aguda tras una sobredosis se recomienda el tratamiento con benzodiacepina, o biperideno 5 mg intravenoso (hasta 3 dosis cada media hora, en niños 0.04 mg/kg dosis), ya que el uso de difenhidramina agrava las manifestaciones anticolinérgicas.
Se ha reportado la utilización de fisostigmina en el tratamiento del delirium resistente a otras medidas, a dosis de 1-2 mg intravenoso lento, teniendo en cuenta las contraindicaciones; retraso en la conducción intraventricular, bloqueo atrioventricular, o cualquier tipo de arritmia, historia de convulsiones, coingesta con otros tóxicos (especialmente antidepresivos tricíclicos) y broncoespasmo. No se recomienda el uso de otros medicamentos inhibidores de la acetilcolinesterasa ya que no cruzan la barrera hematoencefálica. El tratamiento de elección en la acatisia es también los benzodiacepinas.
El tratamiento del síndrome neuroléptico maligno se basa en el soporte del paciente, con la utilización de medidas externas de enfriamiento y tratamiento con benzodiacepinas. Dependiendo de la gravedad del cuadro se puede considerar la bromocriptina que es agonista de los receptores dopaminérgicos, a dosis de 2,5-10 mg cada 8 horas por vía oral o sonda nasogástrica, dantroleno (disminuye la rigidez muscular) 50-100 mg cada 8 horas, e incluso relajantes musculares2,4,5.
Emulsiones lipídicas:
La evidencia actual se basa en estudios animales y reportes de casos, principalmente en intoxicación con quetiapina; se puede considerar su uso en caso de intoxicación con antipsicóticos con mayores características liposolubles como quetiapina, olanzapina y clozapina, con manifestaciones cardiovasculares o neurológicas graves, o intraparo.
Se administra un bolo de emulsiones lipídicas al 20% bolo inicial de 1,5cc/Kg (peso masa magra muscular), para ser administrados en 1-2 minutos y continuar infusión de 15 ml/kg/h.
En caso de estado hemodinámico inestable persistente se pueden administrar dos bolos adicionales con intervalos de 5 minutos y aumentar infusión a 30 ml/kg/h. La máxima dosis recomendada es de 10-12ml/kg dentro de los primeros 30 minutos2,18.
Seguimiento
Dado que los síntomas de la intoxicación por antipsicóticos aparecen hasta tres o más horas después de la ingestión, nunca debe darse de alta a los pacientes asintomáticos de forma precipitada. Cuando se ingieren medicamentos retard como la paliperidona, el tiempo de aparición de síntomas es mucho más prolongado por lo que se recomienda monitoreo estrecho a estos pacientes aun en ausencia de síntomas iniciales.
No se han descrito síndromes tardíos post intoxicación aguda, diferente al escenario del paciente con tratamiento crónico, por lo que, si el paciente de base ya estaba medicado con el antipsicótico, debe continuar con el seguimiento recomendado para detección de los efectos adversos a largo plazo.
Criterios de hospitalización en UCI
Todo paciente con manifestaciones cardiovasculares y neurológicas graves debe ingresar a Unidad de Cuidado Intensivo para tratamiento de soporte y vigilancia estrecha.
Criterios de remisión
Todo paciente con manifestaciones graves de la intoxicación (arritmias cardiacas, convulsiones, alteración del estado de conciencia, depresión respiratoria, y sospecha de síndrome neuroléptico maligno), una vez intervenido y estabilizado, debe ser remitido a un nivel de mayor complejidad para ser valorado por el médico especialista en Toxicología Clínica para realizar el adecuado tratamiento.
Todo paciente intoxicado por antipsicóticos en el contexto de un intento de suicidio siempre deberá ser evaluado por médico especialista en Psiquiatría.
Referencias
- 1. Pickford M. Antipsychotic drug overdose. Emergency nurse. February 2000; Vol 7(9):17-22.
- 2. Minns AB, Clark RF . Toxicology and overdose of atypical antipsychotics. .J Emerg Med. 2012 Nov;43(5):906-13.
- 3. Mauri MC, Paletta S, Maffini M, Colasanti A, Dragogna F, Di Pace C, Altamura AC. Clinical pharmacology of atypical antipsychotics: an update. EXCLI J. 2014; 13: 1163–1191. Published online 2014 Oct 13.
- 4. Levine M, Ruha AM. Overdose of atypical antipsychotics: Clinical presentation, mechanisms of toxicity and management. CNS Drugs. 2012 Jul 1;26(7):601-11.
- 5. Juurlink DN. Antipsychotics. En: Nelson L.S, Lewin N.A, Howland M.A, Hoffman RS. Goldfrank L.R, Flomenbaum N.E. Goldfrank,s toxicologic emergencies. McGrawHill 9ed. 2011. p. 1003-1015.
- 6. Miyamoto S, Miyake N, Jarskog LF, Fleischhacker WW, Lieberman JA Pharmacological treatment of schizophrenia: a critical review of the pharmacology and clinical effects of current and future therapeutic agents. Mol Psychiatry. 2012 Dec;17(12):1206-27.
- 7. Goldstein J,M. Atypical antipsychotic drugs: beyond acute psychosis, new directions. Emerging Drugs Volume 4, Issue 1, 1999. pages 127-151.
- 8. Buckley NA, Sanders P. Cardiovascular adverse effects of antipsychotic drugs. Drug Saf. 2000 Sep;23(3):215-28.
- 9. Sumiyoshi T. Possible dose-side effect relationship of antipsychotic drugs: relevance to cognitive function in schizophrenia. Expert Rev Clin Pharmacol. 2008 Nov;1(6):791-802.
Bibliografías
- 10. Bechtel LK, Holstege CP.Criminal poisoning: drug-facilitated sexual assault. Emerg Med Clin North Am. 2007 May; 25(2):499-525.
- 11. Rhyee SH, Pedapati EV, Thompson J. Prolonged delirium after quetiapine overdose. Pediatr Emerg Care. 2010 Oct;26(10):754-6
- 12. Ballesteros S, Martínez MA, Ballesteros MA, de la Torre CS, Rodríguez Borregán JC. severe case of olanzapine overdose with analytical data-Clin Toxicol (Phila). 2007 May;45(4):412-5.
- 13. Tan HH, Hoppe J, Heard K. A systematic review of cardiovascular effects after atypical antipsychotic medication overdose. Am J Emerg Med. 2009 Jun;27(5):607-16.
- 14. Bhatia MS, Gupta R, Dhawan J. Myocarditis after overdose of conventional antipsychotics. World J Biol Psychiatry. 2009;10(4 Pt 2):606-8.
- 15. Berling I, Isbister GK. Prolonged QT Risk Assessment in Antipsychotic Overdose Using the QT Nomogram. Ann Emerg Med. 2015 Aug;66(2):154-64.
- 16. Belvederi Murri M, Guaglianone A, Bugliani M, Calcagno P, Respino M, Serafini G, Innamorati M, Pompili M, Amore M. Second generation antipsychotics and neuroleptic malignant syndrome: systematic reviewand case report analysis… Drugs R D. 2015 Mar;15(1):45-62.
- 17. Morris E, Green D, Graudins A. Neuroleptic malignant syndrome developing after acute overdose with olanzapine and chlorpromazine. J Med Toxicol. 2009 Mar;5(1):27-31
- 18. Bartos M, Knudsen K. Use of intravenous lipid emulsion in the resuscitation of a patient with cardiovascular collapse after a severe overdose of quetiapine. Clin Toxicol (Phila). 2013 Jul;51(6):501-4.