9.4
Jenny Cuesta Tafhurt
Médica Toxicóloga Clínica Universidad de Antioquia
Miembro Asociación de Toxicología Clínica Colombiana
Juliana Quintero Aguirre
Médica Residente de Toxicología Clínica Universidad de Antioquia
Miembro Adherente Asociación de Toxicología Clínica Colombiana
Alejandro Martínez Pérez
Médico Residente de Toxicología Clínica Universidad de Antioquia
Miembro Adherente Asociación de Toxicología Clínica Colombiana
Miembro Junta Directiva Asociación Nacional de Internos y Residentes regional Antioquia
Generalidades
Las orugas o mariposas pertenecientes al género lepidóptera, popularmente conocidas como “bicho quemador” o “gata peluda” en su estado larvario, o mariposa negra en su estado adulto, son insectos de metamorfosis completa, es decir, pasan por diferentes estadios de desarrollo: huevo, larva (oruga), pupa (crisálida) o adulto, previamente eran clasificadas como ropaloceros o heteroceros, pero esta ha entrado en desuso por parte de la ciencia, actualmente se conocen cerca de 250.000 especies de lepidópteras, de las cuales 180.000 han sido descritas hasta ahora1.
En Colombia se conocen 3.019 especies de mariposas, las cuales corresponden al 61,9% de las especies de mariposas del neo trópico1,2, lo cual habla de la diversidad de las especies; las lepidópteras son subdivididas en 4 subórdenes zeugloptera, aglossata, heterobathmiina y glossata, siendo este último las más involucradas en los envenenamientos y su principal representante son las pertenecientes al género Lonomia3.
Las lonomias son insectos de hábitos nocturnos que se agrupan en grandes cantidades, en los troncos de los árboles o superficies de parques y jardines, lo que favorece el riesgo de accidentes en humanos4.
La importancia del accidente lonómico no radica únicamente en su incidencia, sino en las tasas de morbilidad y mortalidad asociadas1,5, esta mortalidad puede incluso llegar hasta el 2,5%, igualando a las tasas por accidente ofídico en Brasil1,3,6.

Fisiopatología
Los accidentes por lepidópteros se producen posterior a la exposición y contacto con las cerdas (pelos urticantes), que se encuentran en todo el cuerpo de la oruga y en la parte ventral de la mariposa, estas cerdas se quiebran y penetran la piel, lo cual permite la salida del veneno; a pesar que el accidente por lepidópteros se presenta a través de punzada, no se considera pertenecientes al orden de los himenópteros y pueden ser asociadas más fácilmente a los fanerotoxicos y considerarse un evento ponzoñoso.
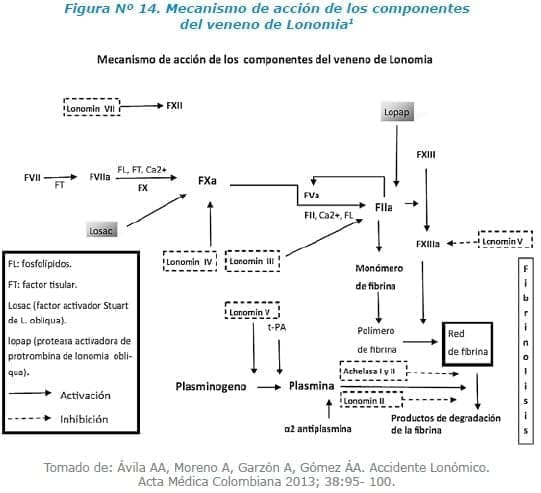
El veneno de la Lonomia está constituido por proteínas y péptidos que exhibe actividad inhibidora de proteasa, serina proteasa y lipocalinas7,8, se ha identificado también presencia de metaloproteinasas, lecitinas y fosfolipasas; el veneno tiene la propiedad de activar la protrombina dependiente de calcio7,9 y una proteína activadora de protrombina (Lopap)7,10; estas proteínas causan una intensa coagulopatía de consumo luego del contacto7,11, en la especie Lonomia también se han identificado otras proteínas como Lonomia (II, III, IV, V, VI y VII) que cumplen funciones anticoagulantes como procoagulantes1,12,13.
También existe otro componente llamado Losac que posee propiedades procoagulantes7,14 (ver figura 14).
Manifestaciones clínicas
Existen generalmente 3 tipos de exposición provocadas de acuerdo al estadio en el momento del contacto, el erucismo en las orugas y el lepidopterismo cuando son mariposas, ambas por contacto directo, y un tercer tipo, menos frecuente, denominado metaerucismo que se produce tras el contacto con las cerdas ya desprendidas que se encuentran en el ambiente1,2,13,14,15,16.
Los síntomas clínicos pueden variar en una gama desde locales hasta sistémicos, siendo la manifestación inicial el dolor local, eritema y edema en la zona de contacto con las cerdas, posteriormente se puede presentar cefalea, náuseas y vómito, entre las 6 y 72 horas después del evento se podrían manifestar síntomas y signos graves como hipotensión, hematomas, hematuria, equimosis, epistaxis, gingivorragia, sangrado de heridas recientes y melenas1,2,13,14,15,16.
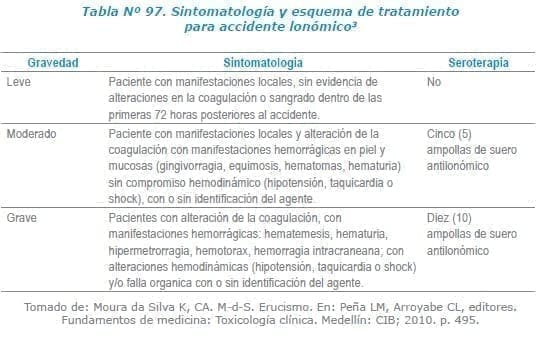
Los síntomas se pueden clasificar como leve, moderados y graves (Tabla Nº 97).
Es de aclarar que el tipo de reacción depende de la especie de la oruga, el grado de exposición, el estado del desarrollo del lepidóptero y las características del paciente.
Complicaciones
Las complicaciones potencialmente mortales incluyen insuficiencia renal aguda con necrosis tubular, principalmente asociado a Lonomia obliqua, con una incidencia del 5% y una letalidad del 20% al 50% en diferentes reportes17,18,19; este evento de letalidad es más frecuente en mayores de 45 años y aquellos con hemorragias intensas17,18,19, además se puede presentar compromiso de la coagulación que lleve a hemorragias intracerebral, alveolar o peritoneal.
En la mayoría de los casos graves, la progresión de los síntomas lleva a la muerte 7,19,20, 21,22.
Diagnóstico
En la actualidad no existen métodos específicos que puedan llevar al diagnóstico, pero se recomienda que, si el lepidóptero logró ser identificado como Lonomia o no fue identificado, se vigile la aparición de hemorragias y pruebas de coagulación entre 48 y 72 horas, si los tiempos de coagulación están alterados, se confirma el diagnóstico de síndrome hemorrágico17. También se sugiere estar atentos a la aparición de otros síntomas que puedan ser clasificados como de gravedad3,23.
Laboratorio
Laboratorios específicos que identifiquen el veneno en muestras biológicas no se encuentran disponibles en la actualidad.
Las pruebas de laboratorio son un apoyo para el diagnóstico y el seguimiento de la evolución del paciente, donde es necesario realizar el hemograma, donde se tendrán en cuenta los valores de hemoglobina ya que se realizará seguimiento en el tiempo, así mismo se debe tener en cuenta el recuento de plaquetas, el cual puede presentar una ligera disminución, así mismo se debe evaluar el conteo total de leucocitos pues se ha evidencia en algunos casos la presencia de leucocitosis7.
Será necesario evaluar en el paciente los valores de las pruebas de coagulación, entre las que se incluyen tiempos de trombina, protrombina, tromboplastina y factores de la coagulación, por la asociación con coagulopatía que ocurre en este tipo de accidente.
Se ha observado consumo del fibrinógeno y de los factores V, XIII, proteína C y antitrombina III; los factores VIII (Von Willebrand), productos de degradación de fibrina y dímero D podrían estar elevados. El factor II esta disminuido en casos muy graves1,9,16, 24,25,26.
En algunos reportes de la literatura también se ha evidenciado incremento en los niveles de creatinina, urea, potasio sérico, transaminasas y bilirrubinas7,19,20,27,28.
Se hace claridad que estas pruebas de coagulación no se ven alteradas inmediatamente y pueden tomar entre 6 y 24 horas para que se evidencie la alteración29. El seguimiento paraclínico dependerá de la evolución clínica del paciente.
Tratamiento
El manejo del paciente se centra en las medidas de descontaminación y soporte de acuerdo a las manifestaciones que presente el paciente. Entre las medidas generales se encuentran:
- Lavado del área afectada con agua fría.
- Infiltración local con anestésico tipo lidocaína sin epinefrina.
- Uso de compresas frías.
- Elevación del miembro afectado.
- Aplicación de Corticoesteroides tópicos (hidrocortisona – dexametasona).
- Uso de Antihistamínicos orales (difenhidramina- hidroxicina).
Todo paciente que sufre un accidente por Lonomias requerirá que el médico realice la clasificación del caso, según su gravedad en leve, moderado o grave, según la sintomatología que presente el paciente (Tabla Nº 97) y con esto definir el uso de seroterapia.
En Colombia se puede utilizar el suero antilonómico producido por el Instituto Butantan® de Brasil. Siempre que se presente síndrome hemorrágico causado por Lonomia, el paciente debe recibir antiveneno29,30,31,32.
Las ampollas de antiveneno contra Lonomia se encuentran disponibles en presentación de 10ml, las cuales deben ser conservadas preferiblemente a temperaturas entre 4 y 8 °C33.
Este antiveneno puede conseguirse a través de la Línea Nacional de Toxicología del Ministerio de Salud y Protección Social, quienes orientarán como adquirirlo y/o importarlo.
(Lea También: Accidente por Himenópteros)
La vía de administración es intravenosa y se recomienda:
Realizarlo en goteo rápido (1 hora para 5 ampollas y 1 hora más 30 minutos para 10 ampollas), el suero debe ser preparado en solución salina al 0,9% o en dextrosa al 5%, esta mezcla es recomendable que tenga como mínimo una proporción de 1:2 y máximo de 1:5 (antiveneno/SSN 0.9%).
Es importante que el paciente este siempre bajo vigilancia médica o de personal de enfermería tanto por reacciones de hipersensibilidad, como alteraciones secundarias debidas a sobrecarga, principalmente en niños y paciente con enfermedad renal o cardiaca33.
Si no se cuenta con el suero antilonómico, se ha descrito el uso de terapia transfusional, el uso de factores de coagulación y medicamentos que reducen el efecto fibrinolitico del veneno.
Es de recordar que estas medidas no reemplazan en ningún momento la utilización del antiveneno29,30,31,32.
Criterios de remisión
Todo paciente con accidente por lonomias debe ser remitido a un nivel de atención donde se cuente con médico especialista en Toxicología Clínica, para realizar el manejo del paciente, así mismo que dicho centro pueda contar con Unidad de Cuidado Intermedio y/o Unidad de Cuidado Intensivo por la alta posibilidad de complicaciones que pudiesen aparecer en el paciente.
Referencias
- 1. Ávila AA, Moreno A, Garzón A, Gómez ÁA. Accidente Lonómico. Acta Médica Colombiana 2013; 38:95- 100.
- 2. Ramos AT, Goncalves LR, Ribeiro OG, Rocha Campos AC, Sant’Anna OA. Effects of Lonomia obliqua (lepidoptera, saturniidae) toxin on clotting, inflammatory and antibody responsiveness in genetically selected lines of mice. Toxicon 2004; 43(7): 761-768.
- 3. Gómez J. Lepidopterismo y erucismo en Colombia lepidopterism and erucism in Colombia. Revista Biosalud. 2014;13(2):59–83.
- 4. Cabrerizo S, Spera M. Accidentes por lepidópteros: Hylesia nigricans (Berg , 1875 ) o “ mariposa negra .” Arch Argent Pediatr. 2014;112(2):179–82.
- 5. Wolff JL, Moraes RH, Kitajima E, de Souza Leal E, de A Zanotto PM. Identification and characterization of a baculovirus from Lonomia obliqua (Lepidoptera: Saturniidae). J Invertebr Pathol 2002; 79(3): 137-45.
- 6. Moura da Silva K, CA. M-d-S. Erucismo. En: Peña LM, Arroyabe CL, editores. Fundamentos de medicina: Toxicología clínica. Medellín: CIB; 2010. p. 489-98.
- 7. Maggi S, Moreira F GA. Lonomia obliqua Walker ( Lepidoptera : Saturniidae ): hemostasis implications. Rev Assoc Med Bras. 2015;61(3):263–8.
- 8. Terra RMS. Venômica: Identifiação de proteínas envolvidas na fiiopatologia de envenenamentos animais. [Tese]. Porto Alegre: Centro de Biotecnologia, Universidade Federal do Rio Grande do Sul, 2010.
- 9. Donato JL, Moreno RA, Hyslop S, Duarte A, Antunes E, Le Bonniec BF, et al. Lonomia obliqua caterpillar spicules trigger human blood coagulation via activation of factor X and prothrombin. Thromb Haemost. 1998; 79(3):539-42.
- 10. Reis CV, Portaro FCV, Andrade AS, Fritzen M, Fernandes BL, Sampaio CAM, et al. A prothrombin activator serine protease from the Lonomia obliqua caterpillar venom (Lopap) biochemical characterization. Thromb Res. 2001; 102(5):427-36.
- 11. Chudzinski-Tavassi AM, Schattner M, Fritzen M, Pozner RG, Reis CV, Lourenço D, et al. Effects of Lopap on human endothelial cells and platelets. Haemostasis. 2001; 31(3-6):257-65
- 12. Hommel D, Bouchareine L, Hulin A. Acute poisoning by the caterpillar Lonomia achelous. A review of the literature. Report of two cases in French Guyana. Sem Hop Paris 1996; 71(1): 9-12.
- 13. Bohrer CB, Reck Junior J, Fernandes D, Sordi R, Guimaraes JA, Assreuy J, et al. Kallikrein-kinin system activation by Lonomia obliqua caterpillar bristles: involvement in edema and hypotension responses to envenomation. Toxicon 2007; 49(5): 663-669.
- 14. Alvarez-Flores MP, Furlin D, Ramos OHP, Balan A, Konno K, ChudzinskiTavassi AM. Losac, the fist hemolin that exhibits procoagulant activity through selective factor x proteolytic activation. J Biol Chem. 2011; 286(9):6918-28.
- 15. De Castro Bastos L, Veiga A.B, Guimaraes J.A, Tonussi C.R. Nociceptive and edematogenic responses elicited by a crude bristle extract of Lonomia obliqua caterpillars. Toxicon 2004; 43: 273–278
- 16. Arocha-Piñango CL, Guerrero B. Síndrome hemorrágico producido por contacto con orugas: estudios clínicos y experimentales. Invest Clin 2003; 44(2): 155-163.
- 17. Roodt AR, Salomon OD, Orduna TA. Accidentes por lepidópteros con especial referencia a Lonomia Sp. Medicina Buenos Aires. 2000;60(6):964–72.
- 18. Burdmann EA, Antunes I, Saldanha LB, Abdulkader RC. Severe acute renal failure induced by the venom of Lonomia caterpillars. Clin Nephrol 1996; 46: 337-9.
- 19. Duarte AC, Caovilla J, Lorini I, Lorini D, Mantovani G, Sumida J, et al. Insufiiência renal aguda por acidentes com lagartas. J Bras Nefrol. 1990; 4(12):184-7
- 20. Kelen EMA, Picarelli ZP, Duarte AC. Hemorrhagic syndrome induced by contact with caterpillars of the genus Lonomia (Saturniidae, Hemileucinae). J Toxicol Toxin Rev. 1995; 14(3):283-308.
- 21. Duarte AC, Crusius PS, Pires CAL, Schilling MA, Fan HW. Intracerebral haemorrhage after contact with Lonomia caterpillars. Lancet. 1996; 348(12):1033.
- 22. Kowacs PA, Cardoso J, Entres M, Novak EM, Werneck LC. Fatal intracerebral hemorrhage secondary to Lonomia obliqua Caterpillar envenoming. Arq Neuropsiquiatr. 2006; 64(4):1030-2.
- 23. Hossler EW. Caterpillars and moths: Part I. Dermatologic manifestations of encounters with Lepidoptera. J Am Acad Dermatol 2010; 62(I):1-7
- 24. Lisete ML. Aspectos Morfológicos de Lonomia obliqua Walker (Lepidoptera: Saturniidae). Neotropical Entomology 2001; 30(3): 373-379.
- 25. Pinto AF, Berger M, Reck J, Jr, Terra RM, Guimaraes JA. Lonomia obliqua venom: in vivo effects and molecular aspects associated with the hemorrhagic syndrome. Toxicon 2010; 56(7): 1103-1112.
- 26. Arocha-Piñango C.L, de Bosch N.B, Torres A, Goldstein C, Nouel A, Arguello A, Carvajal Z, Guerrero B, Ojeda A, Rodriguez A. Six new cases of a caterpillar-induced bleeding syndrome. Thrombosis and Haemostasis 1992; 67(4): 402–407.
- 27. Fan HW, Cardoso JLC, Olmos RD, Almeida FJ, Viana RP, Martinez APP. Hemorrhagic syndrome and acute renal failure in a pregnant woman after contact with Lonomia caterpillars: a case report. Rev Inst Med Trop São Paulo. 1998; 40(2):119-20.
- 28. Burdmann EA, Antunes I, Saldanha LB, Abdulkader RCMR. Severe acute renal failure induced by the venom of Lonomia caterpillars. Clin Nephrol. 1996; 46(5):337-9
- 29. Peña, LM, Arroyave CL, Aristizabal JJ, Gómez EE Toxicología Clínica. Primera Ed. Medellín: Corporación de Investigaciones Biomédicas; 2010
- 30. Rocha Campos A, Goncalves LRC, Higashi HG, Yamagushi IK, Fernandes I, Oliveira JE, et al. Specific Heterologous F (Ab Ј ) 2 Antibodies Revert Blood Incoagulability Resulting From Envenoming By Lonomia Obliqua Caterpillars. The American Society of Tropical Medicine and Hygiene. 2001;64(5,6):283–9.
- 31. Goncalves LRC, Sousa-e-Silva MCC, Tomy SC, Sano-martins IS. Efficacy of serum therapy on the treatment of rats experimentally envenomed by bristle extract of the caterpillar Lonomia obliqua: Comparison with epsilon-aminocaproic acid therapy. Toxicon el sevier. 2007; 50:349–56.
- 32. Balit CR, Geary MJ, Russell RC, Isbister GK. Prospective study of definite caterpillar exposures. Toxicon el sevier. 2003; 42:657–62.
- 33. Instituto Butantan. Disponible en: www.butantan.gov.br/Paginas/default.aspx
- 34. Monteiro DN, Cavalcante HC, Troster EJ. Accident involving a 2-year-old child and Lonomia obliqua venom: clinical and coagulation abnormalities. Brazilian Journal of Hematology and Hemotherapy. 2014; 36(6): 445-447. Disponible en: http://www.scielo.br/pdf/rbhh/v36n6/1516-8484-rbhh-36-06-0445.pdf