10.2.1
Antecedentes
Debido al rápido crecimiento, las bajas reservas de hierro al nacer y las pérdidas de sangre debidas al muestreo, los prematuros y los recién nacidos de bajo peso al nacer están en alto riesgo de deficiencia de hierro, lo que puede afectar el desarrollo neurológico.
Sin embargo, debido a la inmadurez de los órganos del cuerpo (incluyendo el intestino y el hígado). Pueden tener una capacidad muy limitada para regular la absorción y el uso del hierro en respuesta a la deficiencia o exceso de hierro, particularmente en las primeras semanas después del nacimiento (73).
Existe un potencial de toxicidad si se utilizan dosis excesivas; el hierro enteral puede competir con el zinc y el cobre para la absorción (74). Causando potenciales deficiencias clínicamente significativas, o puede tener efectos adversos directos en el microbioma intestinal.
Aunque la evidencia de que la suplementación de hierro conduce al estrés oxidativo es inconsistente en ensayos aleatorios pequeños (75), el límite superior seguro de la ingesta de hierro sigue siendo incierto.
Resumen de las evidencias
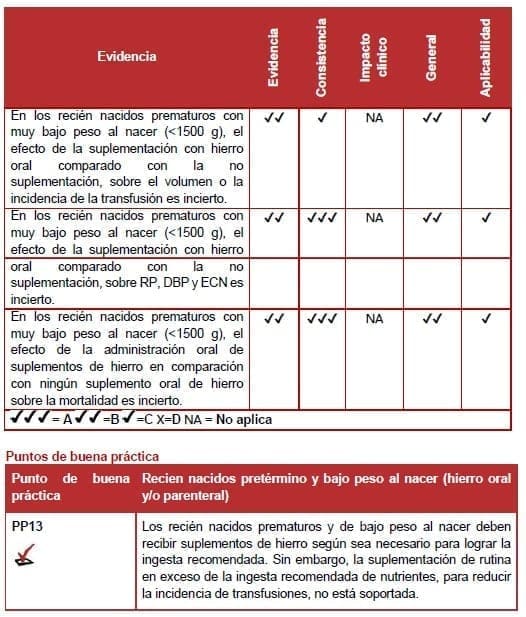
Cuatro estudios nivel II examinaron el uso de hierro oral en recién nacidos prematuros o de bajo peso (76-80). Ningún estudio comparó diferentes modos de administración de hierro solo o el uso de hierro parenteral en estos grupos.
Incidencia y volumen de la transfusión
Taylor et al 2013, (77) compararon hierro suplementario con el no hierro suplementario en recién nacidos de muy bajo peso al nacer que estaban siendo alimentados con leche de fórmula para prematuros o leche materna (ambos fueron designados para administrarles al menos 2 mg/kg/día de hierro elemental).
En otro estudio muy pequeño, un grupo de lactantes que en su mayoría fueron alimentados con leche materna sin fortificación con hierro fueron asignados al azar para recibir hierro suplementario o ningún hierro suplementario (78). Ninguno de los estudios encontró un efecto del hierro suplementario sobre la incidencia o volumen de la transfusión.
Por el contrario, Franz et al (2000) (80) encontraron una reducción en el volumen de transfusión acumulada en (principalmente alimentados con leche materna) que recibieron suplementos para lograr una ingesta total de hierro de aproximadamente 3 mg/kg/día en comparación con un grupo no suplementado que recibió aproximadamente 0,85 mg/kg/día. Berseth et al (2004) (79) encontraron que la suplementación de hierro a través de un suplemento de leche humana (que tenía como objetivo proporcionar ingesta de hierro unas 3,5 veces más altas que las disponibles sólo con leche materna prematura) redujo la incidencia de transfusión 15-28 días después de iniciada la fortificación con hierro.
A pesar de algunas pruebas limitadas de que la actual ingesta recomendada de hierro elemental de 2-3 g/kg/día reduce la incidencia de transfusión, el efecto de la terapia con hierro que proporciona suplementos por encima de estas ingestas sobre el volumen o la incidencia de la transfusión es incierto.
RP, DBP y ECN
Tres estudios nivel II no encontraron diferencias significativas en RP, DBP y ECN entre los recién nacidos (extremadamente bajo y muy bajo peso al nacer) tratados con hierro adicional y los no tratados (77-79). Sin embargo, todos los estudios fueron insuficientes para estos resultados.
Mortalidad
Dos estudios nivel II informaron sobre mortalidad por todas las causas en recién nacidos prematuros con muy bajo o extremadamente bajo peso al nacer. Pero ninguno de los estudios fue suficientemente potente para detectar diferencias en la mortalidad (77, 80).
Desenlaces secundariosc Estado funcional o de rendimiento
Ningún estudio consideró el estado funcional o de desempeño en las poblaciones relevantes.
C Estas pruebas no han sido sometidas a un proceso de revisión sistemática estricta (los resultados secundarios sólo se extrajeron de los estudios que informaron uno o más resultados primarios); por lo tanto, estos resultados deben ser interpretados con precaución.
Mediciones de laboratorio
Cuatro estudios nivel II informaron mediciones de laboratorio – Hb, hematocrito y ferritina – en neonatos prematuros con muy bajo o extremadamente bajo peso al nacer. Pero no encontraron diferencias significativas entre los grupos de tratamiento (77-80). La sección anterior sobre incidencia y volumen de transfusión explica las variaciones en la línea de base de ingesta de hierro.
Comentario clínico – hierro oral y/o parenteral en neonatos prematuros y de bajo peso al nacer
De acuerdo con la guía de la European Society for Pediatric Gastroenterology Hepatology and Nutrition (ESPGHAN), que actualmente recomienda la ingesta elemental de hierro para recién nacidos prematuros y de bajo peso al nacer en 2-3 mg/kg/día (81), comenzando a las 2-6 semanas de edad postnatal, el GD aconseja usar suplementos de hierro para prematuros y recién nacidos de bajo peso al nacer para lograr la ingesta recomendada de nutrientes o para tratar cualquier deficiencia de hierro que esté presente (ver PP13).a Las guías de la Academia Americana de Pediatría son similares, recomendando al menos 2 mg/Kg/día para el mes de edad (82).
aESPGHAN recomienda comenzar el hierro a las 2-4 semanas en recién nacidos de muy bajo peso al nacer.
(Lea También: Pacientes Neonatales y Pediátricos con Cáncer)
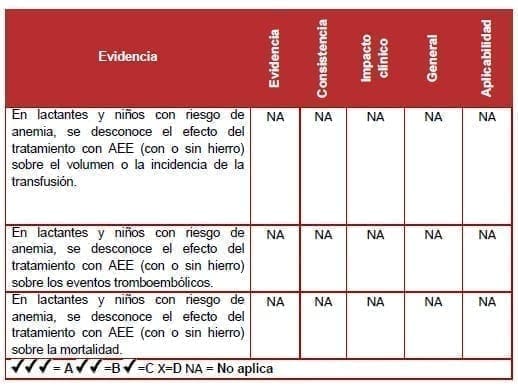
10.2.2 Lactantes, niños y adolescentes en riesgo de anemia – efecto de los agentes estimulantes de la eritropoyesis (con o sin hierro) sobre los desenlaces
Resumen de la evidencia
Ningún estudio examinó el uso de AEE con placebo en lactantes, niños y adolescentes con anemia.
10.2.3 Lactantes, niños y adolescentes en riesgo de anemia – efecto del hierro oral y/o parenteral sobre los desenlaces
Antecedentes
La deficiencia de hierro es el factor más importante que contribuye a la anemia en todos los grupos de edad pediátrica (excepto en los recién nacidos muy prematuros en las primeras semanas de vida. Aunque la deficiencia de hierro es un riesgo importante para estos lactantes posteriormente).
Los factores de riesgo para la deficiencia de hierro en la dieta incluyen la introducción tardía o la insuficiencia de alimentos ricos en hierro. El amamantamiento exclusivo prolongado, la introducción temprana de la leche de vaca y el consumo excesivo de leche de vaca.
La deficiencia de hierro también se produce si hay mala absorción gastrointestinal, pérdida de sangre o aumento de los requisitos de hierro. La suplementación de hierro aumenta la Hb y la ferritina, y reduce la prevalencia de deficiencia de hierro y anemia por deficiencia de hierro (ADH).
Aunque no existe evidencia definitiva, existe una preocupación razonable acerca de una posible asociación entre la deficiencia de hierro en la infancia y los resultados neurocognitivos adversos a largo plazo y las dificultades de comportamiento (83).
Resumen de evidencia
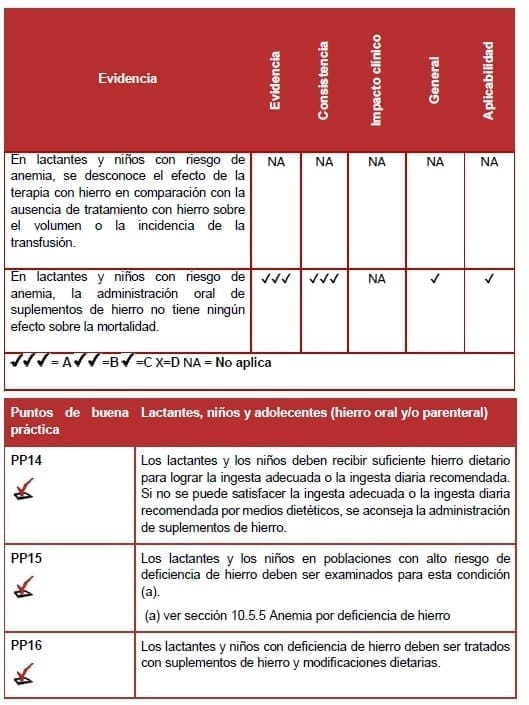
Ningún estudio evaluó el uso de hierro parenteral en comparación con diferentes vías de administración del hierro.
Dos revisiones sistemáticas de buena calidad examinaron el uso de hierro oral en los lactantes, niños o adolescentes con riesgo de desarrollar anemia (84).
Pasricha et al (2013) (83) revisaron la seguridad y la eficacia del hierro oral comparado con el control en niños de 4-23 meses de edad en mediciones de laboratorio, crecimiento, mortalidad y estado funcional o de desempeño. La revisión incluyó 33 ECA con datos utilizables, realizados en una variedad de contextos clínicos.
Okebe et al., 2011, (84) evaluaron el efecto de la suplementación diaria con hierro oral (con o sin ácido fólico) en comparación con el control en niños menores de 18 años que vivían en regiones endémicas de malaria. La revisión incluyó 71 ECA y se centró en los resultados de la malaria, incluyendo malaria severa y mortalidad.
Mortalidad
Ambas revisiones sistemáticas reportaron mortalidad como resultado y no encontraron diferencias significativas en la mortalidad en niños que recibieron hierro versus los que no recibieron (83-84).
Resultados secundarios6
Estado funcional o de rendimiento
Un estudio nivel I informó medidas funcionales y de desempeño (83). No encontró diferencias significativas entre los grupos de tratamiento evaluados por el índice de desarrollo mental o el índice de desarrollo psicomotor de Bayley Scales of Infant and Toddler Development.
Hubo heterogeneidad significativa entre los estudios incluidos. Un análisis de subgrupos realizado para explorar la heterogeneidad mostró evidencia de beneficio sobre el índice de desarrollo mental en niños con deficiencia de hierro en la línea de base.
Mediciones de laboratorio
Ambas revisiones sistemáticas encontraron un aumento significativo de la Hb en los niños que recibieron hierro oral (83-84). Además, una revisión informó una reducción de la prevalencia de anemia, deficiencia de hierro y índice de desarrollo psicomotor (83).
Comentario clínico – hierro oral y/o parenteral en infantes, niños y adolescentes en riesgo de anemia
El GD aconseja que los infantes y los niños reciban suficiente hierro mediante la dieta para lograr la ingesta adecuada o la ingesta diaria recomendada. Si la ingesta adecuada o la ingesta diaria recomendada no puede ser satisfecha por los medios dietéticos, se aconseja la suplementación con hierro (ver PP14).
Se debe usar un cuadro hemático completo y ferritina para examinar a los infantes y niños con riesgo de deficiencia de hierro (ver PP15). Si se detecta deficiencia de hierro, se deben implementar suplementos de hierro y modificaciones dietéticas (ver PP16).
La administración oral de suplementos de hierro en dosis apropiadas, durante una duración adecuada. Es un tratamiento eficaz de primera línea para la deficiencia de hierro en la mayoría de los infantes, niños y adolescentes.
La pregunta 5 contiene información adicional sobre los factores de riesgo de deficiencia de hierro, investigación, diagnóstico y tratamiento de la deficiencia de hierro.
6 Esta evidencia no ha sufrido un proceso de revisión sistemática estricto (desenlaces secundarios se extrajeron solamente de estudios que reportaron uno o más desenlaces primarios); por lo tanto, los resultados deben interpretarse con precaución.