Daniel Camilo Mendosa Herrera
Cirujano Oral y Maxilofacial.
Instructor Asociado Universidad El Bosque- Hospital Infantil Lorencita Villegas de Santos.
Ciruhjano Oral Maxilofacial Clínica Infantil Colsubsidio.
El objetivo del presente reporte es analizar los procesos de cicatrización del injerto óseo, más específicamente la cicatrización del injerto óseo, con el fin de aplicarlos a la técnica quirúrgica, de tal manera que ésta se traduzca en resultados satisfactorios.
La técnica que se describe ha sido el resultado de la aplicación de conceptos de manejo quirúrgico del paciente con labio y paladar hendido, de cicatrización ósea, de manejo de injertos, de embriología y de regeneración ósea; y se ha confrontado con los objetivos que deben cumplir los injertos óseos alveolares. Dicha técnica se asemeja a la descrita por los Doctores Demas y Sotereanos con mínimas variaciones.
El manejo de los pacientes que sufren de labio y paladar hendido incluye múltiples procedimientos quirúrgicos y no quirúrgicos que tienen por objeto mejorar la deficiencia anatómica para permitir la función adecuada y mejorar la apariencia estética de los órganos afectados, tales como la nariz y las diferentes estructuras de la cavidad oral que se involucran en esta entidad.
Uno de estos procedimientos es la colocación de injertos óseos que buscan suplir el defecto óseo ocasionado por la patología; existe en la literatura un sin número de técnicas quirúrgicas para llenar el defecto, sin embargo la técnica más apropiada debe cumplir, en nuestro criterio, con los siguientes objetivos.
Objetivo de los injertos óseos Alveolares.
Dar continuidad al maxilar: La mayoría de los pacientes que sufren de hendidura labio palatina, presentan deficiencia antero-posterior del maxilar superior, lo cual hace necesario el avance quirúrgico del maxilar por medio de la osteotomía Leffort I.
El haber hecho injertos alveolares previamente, facilita este procedimiento ya que el maxilar será una pieza y no dos o tres como ocurría de no haberlo hecho. Además, el injerto fija la premaxila en los casos bilaterales.
Permitir la erupción dental:
Generalmente la hendidura se aprecia entre en incisivo central superior y el canino superior, por lo tanto la erupción del canino permanente se ve comprometida ya que al no existir hueso, el diente no podrá llegar al plano oclusal, El injerto óseo debe, al integrarse, proveer una vía de erupción para el canino.
Facilitar los movimientos ortodónticos: La ausencia de hueso a nivel de la hendidura no permite la aproximación de los dientes adyacentes a ella; el injerto al rellenar el defecto deberá actuar como corredor óseo para permitir dicho movimiento ortodóntico.
Aportar soporte periodontal a los dientes vecinos a la hendidura: El efecto óseo afecta de manera importante el soporte periodontal de las estructuras dentales vecinas a él, por lo tanto, el injerto óseo alveolar ha de favorecer la salud periodontal de los dientes vecinos.
Cerrar la fístula oro-nasal remanente a nivel del vestíbulo oral: Generalmente se evidencia de una fístula oronasal remanente a nivel del sucro yugal, que persiste aún se haber realizado exitosamente procedimientos como la queilorrafia y palatorrafia, el injerto óseo obliterará la brecha y brindará soporte a los tejidos blandos para lograr el cierre de la comunicación.
Brindar sustrato para la colocación de prótesis dental (implantes de oseintegración):
La hendidura afecta todas las estructuras que componen la anatomía normal de la apófisis alveolar, entre ellas las estructuras dentales, es por eso que en múltiples casos existe ausencia de formación o atípia del incisivo lateral superior, de tal manera que el espacio del incisivo lateral debe ser restaurado protésicamente ya sea por medio de un puente fijo o a través de un implante de oseointegración, para lo cual el injerto óseo deberá ofrecer las condiciones necesarias en cuanto a grosor, altura y calidad para recibir el implante o la prótesis fija y soportar posteriormente su función.
Proporcionar soporte al ala nasal:
La ausencia de soporte óseo contribuye al colapso del ala nasal del lado afectado de manera significativa a la gran mayoría de los pacientes que sufren esta patología; El injerto óseo alveolar pretende reconstruir no solo la apófisis alveolar sino también el extremo mas anterior del piso nasal y dar continuidad al reborde óseo (apertura piriforme), con lo que se consigue proyectar y elevar el ala nasal, preparando así al paciente para el retoque de nariz y de labio, procedimiento realizado por el cirujano Plástico y con el cual finaliza el manejo quirúrgico del paciente.
Tipos de injertos
Autólogos:
El material óseo para el injerto es obtenido del mismo paciente. Este injerto forma una estructura rígida que puede soportar dientes o implantes, el sitio donante se selecciona de acuerdo con el volumen del defecto12.
Como será analizado cuando se hable de la cicatrización de los injertos óseos, el injerto autólogo es el único que cumple con las tres vías para la formación de hueso nuevo (osteogénesis, osteoinducción y osteoconducción 10.
Aloinjertos:
Son tomados de otros individuos de la misma especie pero de diferentes genotipos, se obtiene de cadaveres, se almacenan y procesan en bancos.
Tiene ventajas debido a que se elimina el sitio donante en el paciente, se disminuye el tiempo quirúrgico y de anestesia y se presenta menor pérdida sanguínea durante la cirugía; es de vital importancia revisar adecuadamente la historia clínica de los donantes con el fin de evitar los que tengan antecedentes de infecciones, neoplacias malignas, enferme-dades óseas degenerativas, hepatitis B o C, enfermedades de trasmición sexual, SIDA y otras enfermedades que afectan la calidad del hueso y podrían afectar la salud del receptor.
Existen tres tipos de aloinjertos óseos:
Congelado-desecado (liofilizado) y hueso desmine-realizado-congelado-desecado (DFDB). Los aloijertos pueden formar hueso a través del efecto de la oseoinducción y la oseoconducción; no se da en el proceso de la osteogénesis debido a que el injerto no posee células vivas, por lo tanto la formación ósea es lenta y se pierde volumen apreciable si se compara con el injerto autólogo12.
El aloinjerto se comporta como una estructura que permitirá el crecimiento de nuevo hueso a partir del remplazo gradual que sufre el injerto por el hueso huésped. Este proceso se da por proliferación subperióstica y endocontral2.
Xenoinjertos:
Son obtenidos de individuos de diferentes especies. Este tipo de injerto no es útil en el manejo de labio y paladar hendido.
Aplásticos:
Son materiales sintéticos biocompatibles, que pueden ser usados para relleno12, sin embargo no cumplen con todos los objetivos que los injertos óseos alveolares pero pueden ser útiles en injertos tardíos en los que se buscan fines restaurativos pero no ortodónticos. Se sugiere la utilización de hidroxiapatita no porosa en gránulos, ya que el material poroso ha presentado fallas posiblemente por retención de microorganismos nasales o de la cavidad oral3.
Xenoinjertos:
Son obtenidos de individuos de diferente especie. Este tipo de injerto no es útil en el manejo del paciente con labio y palada hendido.
Fases de cicatrización de injerto y formación ósea.
La cicatrización del injerto y la subsecuente formación de nuevo hueso ocurre a través de trés vías:
Osteogénesis (Teoría de la supervivencia).26
El injerto posee osteocitos vivos, que son la fuente de osteoide que es producido activamente durante las primeras cuatro semanas posteriores al injerto12
Osteoinducción:
Se presenta una invasión al injerto óseo de vasos sanguíneos y de tejido conectivo, provenientes del hueso huésped, las células óseas del tejido huésped siguen los vasos sanguíneos y remodelan el injerto por procesos de formación y reabsorción.
La proteína morfogenética, que se deriva de la matriz mineral del injerto, es reabsorbida por los osteoclastos y actúa como mediador de la osteoinducción; la proteína morfo-genética y otras proteínas deben ser removidas antes del inicio se esta fase, que comienza dos semanas después de la cirugía y alcanza un pico entre las seis semanas y los seis meses, para decrecer agresivamente después12.
Osteoconducción:
Ocurre cuando los componentes inorgánicos del hueso que actúan como una matriz y fuente de minerales, son remplazados por el hueso periférico; lo cual puede ocurrir cuando células mesequimales indiferenciadas invaden el injerto para formar posteriormente cartílago que se osifica subsecuentemente12.
Las tres fases ocurren simultáneamente siempre y cuando se trate de un hueso autólogo, el cual debe ser trabecular, córtico trabecular o cortical.
El trabecular posse las células vitales para la osteogénesis, que sobreviven cuando el hueso receptor realmente tiene un buen aporte sanguíneo.
El córticotrabascular es muy útil para reconstrucción de la anatomía ya que se puede adaptar contorneándolo al lecho receptor, la porción trabecular es colocada contra el huésped y la cortical hacia la superficie externa. Este provee la mayor parte de la proteína osteogenética, de gran importancia en la segunda fase de la cicatrización ósea.
La cortical sola como injerto provee una estructura muy resistente, para su cicatrización se da únicamente la fase de osteoconducción; además puede actuar como barrera para la invasión del tejido blando, comportándose de manera similar a una membrana microporosa usada para regeneración ósea guiada12.
La formación del hueso a partir fe células mesenquimales ocurre por una de dos rutas.
Osificación intramembranosa que se presenta en los huesos planos y consiste en que las células mesen-quimales que se encuentran en un área altamente vascularizadada tejido conectivo embrionario se diferencian en preosteoblastos y luego en osteo-blastos, los cuales sintetizan una matriz ósea que contiene fibras colágenas no orientadas periféricamente, sino en fascículos irregulares; se presentan osteocitos de gran tamaño y extremadamente numerosos; la calcificación es retardada y desordenada.
Este tipo de huesos se conoce como Woven bone, los vasos sanguíneos se incorporan dentro de las trabéculas para formar la médula ósea hematopeyética.
En la periferia, las células mesenquimales continúan proliferando y diferenciándose, lo que se conoce como crecimiento aposicional. Posteriormente, este hueso inmaduro es remodelado, hasta ser remplazado de manera progresiva por el hueso lamelar maduro1.
Osificación endocondral:
Ocurre en los huesos largos y consiste en que las células mesenquimales se diferencian en precondroblastos y luego en condroblastos, los cuales producen matriz cartilaginosa, que progresivamente envuelve a las células productoras, llamadas en este momento condrocitos, que permanecen en una laguna pero que a diferencia de los osteositos, pueden continuar proliferando por algún tiempo gracias a la consistencia de gel que posee el cartílago.
Este tipo de crecimiento por síntesis de una matriz entre los condrocitos se conoce como crecimiento interticial, además se presenta el crecimiento aposicional a nivel del pericondrio. En las placas de crecimiento, las células aparecen en culumnas regulares llamadas grupos isógenos.
Posteriormente los condrocitos crecen, se hipertrofian y son calcificados, el cartílago calcificado es remplazado por hueso1.
Durante el proceso de formación ósea ocurren varios eventos celulares que incluyen la atracción de osteoblastos precursores al sitio de reabsorción por medio de quimiotaxis, este esímulo es seguido por la maduración de las células, que son en ese momento, capaces de sintetizar las proteínas óseas.
Los osteoblastos sintetizan y secretan la matriz orgánica extracelular del hueso, incluyendo el colágeno tipo I, osteocalcina, osteopontina, osteonectina, fosfatosa alcalina, proteoglicanes y también los factores reguladores del crecimiento, que son almacenados en la matriz ósea11.
Los osteoclastos aparte se su función osteolítica, juegan un papel importante en el desarrollo del hueso por la remoción de los factores de crecimiento polipeptídicos de la matriz extacelular mineralizada.
Estos factores son generalmente relacionados con los factores de crecimiento derivados del hueso (BDGFs), que se conoce, incluyendo proteína morfogénica (BMP), factores de crecimiento derivados de las plaquetas (PDGF), factores de crecimiento de fibroblastos ácido y básico (aFGF,bFGF), factor de crecimiento transformante beta (TGF) y factor I insulínico de crecimiento.11
La viabilidad del injerto óseo esta dada por el mantenimiento de la mayor cantidad de células y por la revascularización temprana.
Para lograr esto debe darse una adecuada manipulación al injerto y debe evitarse el tiempo extracorporeo prolongado.
Algunos autores han sugerido que los injertos óseos tomados del cráneo o del mentón funcionan mejor para la corrección de la hendidura debido a su origen membranoso15,17.
El hueso membranoso ha mostrado revascularización más rápida y menor reabsorción que el hueso endocondral para la corrección de la secuela de paladar hendido; para otros autores esto es cierto en adultos, pero sin embargo en niños se ha obtenido excelente resultado con el hueso ilíaco, además en el caso de la cresta ilíaca como sitio donante ofrece un volumen grande de tejido óseo trabecular (50cc aprox) y se puede trabajar en dos equipos quirúrgicos simultáneos , lo que reduce el tiempo de cirugía, contrario al cráneo o al mentón, que quieren procedimientos que se hacen secuenciales.6
La Rossa y col.9 han encontrado mejores resultados usando hueso de la cresta ilíaca, al comprarlos con los obtenidos por ellos mismos al tomarlo del cráneo.
Existen otros factores que influyen en el éxito del injerto; entre ellos se mencionan la edad del paciente y más aún el grado de formación del canino, se obtienen mejores resultados cuando se ha ce el injerto óseo antes de su erupción. Otro factor importante es la experiencia de los cirujanos en la ejecución de este procedimiento7.
Clasificación de los injertos óseos alveolares según la edad
Injerto óseo alveolar primario:
Se realiza antes de los dos años de edad. Existe una gran controversia acerca de este tipo de injerto.
Numerosos reportes han demostrado disminución del crecimiento del tercio medio facial y deterioro de la relación inter-arcos en pacientes sometidos a injerto óseo primario; sin embargo existen múltiples ventajas cuando la rehabilitación del arco maxilar es hecha lo más temprano posible 13. Los reportes adversos son basados en técnicas de disección extensa.
Algunos autores como Nelson ,13 utilizando técnicas como la descrita por Rosestein y col. 14 que se logran con poca disección y sin involucrar la sutura vómeromaxilar, han mostrado resultados satisfactorios.
Injerto óseo secundario temprano:
Se lleva a cabo entre los 2 y los 5 años de edad, en el paciente con dentición temporal buscando lograr la adecuada erupción de los dientes permanentes.
Injerto óseo secundario:
Se efectúa entre los 5 años y la pubertad o antes de la erupción del canino, autores como Hall y Werther, en una serie de 200 casos hechos durante 20 años, recomiendan el injerto óseo secundario convencional realizado entre los 5 y los 6 años de edad, debido al cumplimiento de los objetivos esperados y al bajo índice de complicaciones, tomado como sitio donante la cresta ilíaca.
Injerto óseo tardío:
Se practica en pacientes después de los 16 años y aunque no cumple con todos los objetivos, si trae grandes beneficios para el paciente si se hace una buena selección16.
Regeneración ósea.
La regeneración del hueso en defectos óseos creados artificialmente en perros de dió por el crecimiento de hueso nuevo a partir de las márgenes adyacentes al defecto. El periostio vecino que no ha sido tocado, probablemente prolifera para proveer células osteoprogenitoras para regenerar el hueso.
Estos resultados sugieren que el mantenimiento del periostio durante la reparación quirúrgica no influencia la regeneración ósea en defectos palatinos. El factor más importante en la obtención de regeneración ósea parece ser el cierre exitoso de los tejidos blandos sobre el defecto, lo cual puede proveer la base para la proliferación del periostio vecino no alterado5.
Técnica para injertos óseos alveolares
Antes del procedimiento quirúrgico es primordial preparar al paciente manteniendo condiciones óptimas de salud oral, se debe hacer resección de bridas y mejorar la encía adherida de los dientes vecinos a la hendidura.
Desde el punto de vista ortodóntico se hará expansión, tracción, protracción y otros procedimientos que sean requeridos para mejorar la relación interarcos del paciente.
La técnica que se ha usado en los pacientes tratados en nuestros servicios busca cumplir con la mayoría de los procesos fisiológicos analizados anteriormente en este artículo. El procedimiento realizado es muy similar al propuesto por Demas y Soterianos, 4 quienes reportan un éxito del 4%.
Procedimiento puede ser usado en hendiduras unilaterales o bilaterales.
El procedimiento inicia con incisión intra-sulcular que se extiende hasta la zona del primer molar bilateralmente, para terminar en una incisión relajante, oblicua hacia atrás y arriba hasta el fondo del surco yugal posterior en ambos lados. En su porción medial, la incisión bordea la periferia de la fístula y se continúa verticalmente sobre la mucosa labial hasta cerca de la línea roja.
Se disecan posteriormente los colgajos vestibulares mucoperiósticos, que se continúan con un colgajo de espesor parcial de la mucosa del labio.
La disección se lleva hasta exponer la espina nasal anterior y la apertura piniforme, se identifica el defecto óseo; el mucoperiostio que cubre las vertientes del defecto es incidido en sentido antero posterior cerca de la base de la hendidura con el objeto de diseñar dos colgajos que al ser disecados pueden ser desplazados superomedialmente de tal manera que se confronten y una vez suturados, constituyen el piso de la fosa nasal en su aspecto anterior.
La sutura de estos colgajos es el procedimiento más dispendioso de todo el proceso pero también es uno de los más importantes ya que si no quedará hermético este cierre, el procedimiento fracasa por la exposición del injerto al medio nasal. Se sutura con vycril 4/0.
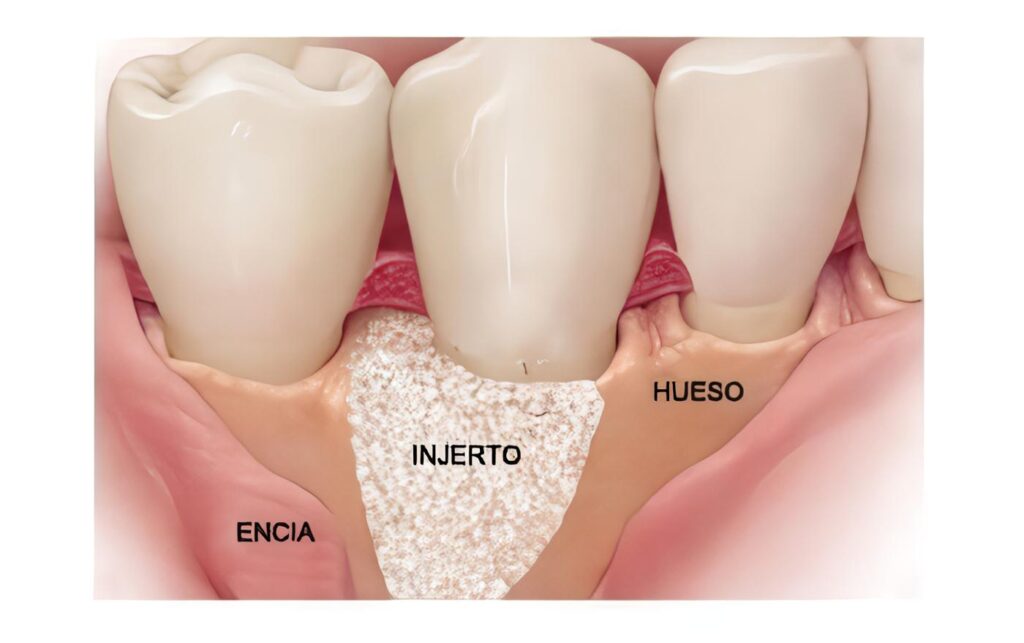
El resultado es una cavidad de 5 paredes:
Una superior, el piso nasal mucoperióstico recién construido; una posterior que es la formada también por el mucoperiostio que fue rotado a partir de las vertientes del defecto.
Esta pared se continúa con el piso nasal reconstruido formando una parábola; una inferior formada por el mucoperióstio del paladar, que puede haber sido cerrado en el mismo acto quirúrgico y dos paredes laterales formadas por los extremos óseos, que al no lograr unirse formaron el defecto y que se encuentran desprovistas de periostio ya que éste fué rotado para construír el piso nasal y la pared posterior. La cavidad se encuentra abierta únicamente por el vestíbulo, por donde se rellenará el defecto con el injerto.
Se realizan incisiones ántero posteriores sobre el periostio de los colgajos vestibulares con el objeto de permitir su avance para lograr la cobertura y el cierre completos. Durante este proceso y al mismo tiempo, otro equipo quirúrgico toma chips de tejido óseo cancelar de la cresta ilíaca, el cual es colocado en solución salina normal mientras es utilizado.
El injerto puede ser tomado también de hueso medular del mentón, siempre y usando el tamaño del defecto sea pequeño ya que el volumen obtenido en este sitio es escaso. Se toman los chips de hur}eso y se van colocando dentro de la cavidad comenzando por el ángulo postero-inferior hasta llenar completamente y con presión moderada el defecto. Los chips, como sugieren algunos autores, se cortan de un tamaño aproximado de 5×5 x2 mm.
Finamente se hace el avance de los colgajos vestibulares:
Para cubrir completamente y sin tensión la zona injertada, saturándolos con prolene 5/0. Este procedimiento consigue además mejorar la profundidad del surco yugal en su porción anterior, debido al avance de los colgajos y a la disección de los mismos sobre el labio. (Fig. 1-10)
La técnica anteriormente presentada, en nuestra experiencia, aplicada a 40 pacientes, ha demostrado fracaso en sólo 4 casos, que se ha dado, unos casos por fallas en el cierre del piso nasal y otros por deficiencia en la higiene oral durante el postoperatorio, lo cual genera deshiscencia de las heridas. Teniendo en cuenta el alto índice de éxito, recomendamos su ejecución.
Referencias
- 1. Baron.R: Anatommy and ultrastucture of bone. In Primer on Metabolic bone diseases and Disorders of Mineral Metabolism.
- 2. Betts. N., Fonseca. R: Allogenic Graftingof dentoalveolar clefts. Oral Maxillofac Clin North Am. Vol 3, Num 3 1991
- 3. Deeb. M., Wolford. L: Utilizatio of alloplastic ceramics in rapair of alveolar clefts and correction of skeletofacial deformities in patients with cleft palate. Oral Maxillofac Clin Nborth Am. Vol 3, Num 3 1991
- 4. Demas. P., Soteranos. G: Closure of alveolar clefts with corticocancellous block grafts and marrow: a retrospective study. J Oral and Maxillofac Surg Vol 46, Num 8 May 1988.
- 5. Diexit. U., Kevin et al .: Periostium in regeneration on Palatal defects. Cleft Palate-Craniofacial J Vol 32 Num 3 1995.
- 6. Hall. D., Werther. J.: Conventional Alveolar Cleft bone grafting Oral and Maxillofac Clin of North Am, vol3 Num 3 1991.
- 7. Kalaaji. J., Friede. A E: Bone grafting in the mixed and permanent dentition in cleft lip and palate: long terms results and the role of the Surgeon´s experience. J. CranioMaxillof Surg. 24:29-35, 1996
- 8. Koole. R: Ectomesenchymal mandibular synfisys bone graft: An improvement in alveolar cleft grafting? Cleft palatecranio J Vol 31 Num 1994.
- 9. La Rossa. R., Buchman. S., Ruthkopf. D.et al.: Comparison of iliac and crinial bone in secundary grafting of alveolar clefts. J Plastic Reconst Surg. Vol 96 Num 4 1995.
- 10. Marx. R: philosophy and particulars of autogenous bone grafting. Oral Maxillofac Clin North Am. Vol 5, Num 4 1993
- 11. Meghji. S: Bone remodeling. B Dent J 172: 235 1992.
- 12. Misch. C, Ditsh. F: Bone grafting materials in implant dentristy. Implant Dent. Vol 2 Num 3 1993.
Bibliografía
- 13. Nelson, Charles: Primary alveolar cleft bome grafting Oral Maxillofac Clin North Am. Vol 3, Num 3 1991.
- 14. Rosenstein SW, Monroe CW, Krnahan DA et al .: The case of early bone grafting in cleft lip and palate. Plast Recontr Sur 70:297, 1982
- 15. Sindet-Pedersen s, Enemark H: reconstruction of alveolar clefts with mandibular or iliac crest bone grafts: A comparative study. J Oral and Maxillofac Sur 45: 554 1990.
- 16. Turvey. T, Vig K, et al.: Delayed bone grafting in the maxila and palate: A retrospective multidisciplinary analisys Am. J. Orthod. Vol 86, Num 3, 1984.
- 17. Wolfe SA, Bercowitz S: the use of the cranial bone grafts in the closure of alveolar and anterior palatal clefts. J Plastic Rconstr Surg 72: 659 1983.
Dr. Daniel C. Mendoza H.
Instructor Asociado Universidad del Bosque .
Para mayor información escribir a Transv. 14 No. 126-11 Cos. 409, Bogotá , Colombia.






Buenos días y feliz año. Deseándoles éxitos queremos consultarles la posibilidad de ser proveedores de hueso liofilizado para implantes dentales. Quedamos pendientes de sus amables comentarios.
Ricardo buenos días, este es un portal de información. No requerimos insumos, tendrías que contactar directamente.