EVALUACIÓN DE LA CICATRIZACIÓN DE LAS LESIONES PERIAPICALES MEDIANTE LA TÉCNICA DE SUSTRACCIÓN DIGITAL DE LA RADIOGRAFÍA PERIAPICAL. REPORTE DE DOS CASOS.*
**Julio César Avendaño R,**Iván Darío Londoño S, ***María Fernanda Serpa V, ****Elba María Bermúdez Q.,
*Trabajo de grado para optar al título de Especialista en Endodoncia.
**Estudiantes Residentes último año del postgrado de Endodoncia.
*** Directora científica, OD UniBosque, E.E. C.O.C.
**** Asesora Metodológica, OD C.O.C.; M.A.S. P.U.J.
Universidad Santo Tomás, Facultad de Odontología – Programa de Especialización en Endodoncia, Instituto de Educación Continuada – Federación Odontológica Colombiana.
RESUMEN
El propósito de este estudio fue evaluar la evolución en el proceso de cicatrización de las lesiones periapicales utilizando la Técnica de Sustracción Digital de la radiografía periapical (TSD), después de un procedimiento quirúrgico convencional. Se realizó el seguimiento de dos casos clínicos que habían sido tratados con endodoncias convencionales que no fueron exitosas. Posteriormente, estos casos fueron re-tratados y controlados clínica y radiográficamente en un período de 6 meses. Debido a la persistencia de los síntomas, se decidió manejarlos mediante procedimiento quirúrgico convencional.
Los pacientes fueron controlados en períodos de 1 semana, 1, 3, 6, 9 y 12 meses. Las radiografías periapicales fueron analizadas utilizando la (TSD), la cual permite obtener información cuantitativa de la resolución del tamaño de la lesión. Los resultados mostraron que al primer mes de realizada la cirugía, la sintomatología clínica había desaparecido y radiográficamente no se observó una disminución significativa en el tamaño de la lesión. Al tercer mes, se observó una disminución aproximada de un 20%, a los 6 meses 45%, a los 9 meses 70%, y a los 12 meses (N.D). El manejo correcto del protocolo quirúrgico y el criterio clínico de la utilización del relleno óseo fueron fundamentales en el proceso de cicatrización observada, mediante la interpretación objetiva y detallada de la (TSD) de la Radiografía.
Palabras Claves: Periodontitis apical, relleno óseo, cicatrización, Técnica de Sustracción Digital.
INTRODUCCIÓN
Las lesiones periapicales crónicas, secundarias a un tratamiento de endodoncia, han sido a través del tiempo un problema en la práctica odontológica. Dichas lesiones generalmente son asintomáticas, se presentan con alta frecuencia y si no son detectadas y tratadas a tiempo pueden llevar a la pérdida del diente.
La patología endodóntica es una enfermedad bacteriana. El periápice del diente se compromete cuando las bacterias invaden la pulpa, produciendo necrosis parcial o total.
Las lesiones periapicales pueden también aparecer subsecuentes a un procedimiento endodóntico, como resultado de la irritación producida por traumas microbiológicos, químicos y/ o mecánicos. (1, 2)
Dentro de las lesiones periapicales se encuentra la Periodontitis Apical Crónica (PAC), que es una lesión inflamatoria, casi siempre asintomática, y se manifiesta radiográficamente como una radiolucidez apical. (1, 3)
Otra manifestación de las lesiones periapicales es la Periodontitis Apical Crónica Supurativa o Absceso Apical Crónico, que esta asociado a un trayecto fistuloso que drena en forma continua o intermitente. Este tracto fistuloso se forma y persiste debido a los irritantes de la pulpa, y se resuelve en forma espontánea con el debridamiento y obturación completa del conducto radicular. (4)
Los odontólogos repetidamente se encuentran ante el problema del diagnóstico y tratamiento de las lesiones periapicales. Aunque para el diagnóstico endodóntico no deben utilizarse sólo las radiografías periapicales, se constituyen en una ayuda esencial para determinar el origen de los signos y síntomas presentes. Por lo tanto, la escogencia del tratamiento usualmente depende de la valoración clínica y radiográfica de la lesión. (5)
Cuando los esfuerzos no quirúrgicos para tratar un diente comprometido endodónticamente no resultan exitosos o están contraindicados, se necesita la terapia quirúrgica para salvar el diente. El procedimiento generalmente consiste en la exposición del área involucrada, resección y preparación del ápice radicular e inserción de un material de obturación. (6, 7)
Los materiales de obturación del ápice radicular deben proporcionar un sellado apical a un conducto no obturado, o mejorar el sellado de los materiales obturantes de conductos, y ser biocompatibles con los tejidos perirradiculares. (6)
Se sugiere usar diversos materiales como relleno apical. Se han aceptado ampliamente los cementos de Óxido de Zn Eugenol reforzados con materiales metálicos (IRM®, SuperEBA®) los cuales son los más indicados para la obturación del ápice radicular, pues producen una obturación densa, hermética y libre de burbujas en el ápice radicular. (6)
Siempre que se realiza un procedimiento endodóntico quirúrgico o no quirúrgico, se deben realizar controles periódicos para determinar la evolución del proceso de cicatrización. Esto se realiza por medio de radiografías periapicales del área involucrada.
La (TSD) ha demostrado ser más sensible que la examinación radiográfica convencional en la detección de pequeños cambios óseos perirradiculares. En comparación con la radiografía convencional, la digitalización y aumento de la imagen pueden proporcionar una gran sensibilidad y especificidad diagnóstica con el potencial de hacer una estimación real numérica de la enfermedad y el proceso de cicatrización. (8)
Por lo tanto, el propósito de esta investigación es describir el seguimiento de 2 casos clínicos en cuanto al manejo de las lesiones periapicales crónicas que han sido exacerbadas por diferentes causas y su evolución mediante las variables clínicas, radiográficas y mediante la utilización de la (TSD) de la radiografía periapical.
MATERIALES Y MÉTODO
La presente investigación describe 2 casos clínicos de hombres mestizos de 24 y 35 años, con lesiones periapicales crónicas que persistían por más de 8 meses, después de realizados los re-tratamientos de endodoncia.
Cada paciente fue sometido a una fase higiénica y se les realizó los procedimientos de operatoria requeridos. Posteriormente se programaron para cirugía, se les entregó una forma impresa del consentimiento informado y autorización del procedimiento, el cual firmaron y aceptaron. Inicialmente se tomaron impresiones en alginato (Geltrate®) de las dos arcadas para elaborar una adaptación individual del posicionador XCP®.
El posicionador individual fue elaborado usando un bloque de mordida prefabricado al que se le colocó una película periapical y se adaptó en el modelo superior en la posición deseada para la toma de la radiografía. En esa posición se estabilizó con cera pegajosa y se rebasó con acrílico de autocurado para copiar la huella de los dientes inferiores. Luego se citó a los pacientes, se les colocó el posicionador, se eliminaron algunas interferencias y se colocó acrílico en la parte inferior del bloque de mordida haciendo ocluir a los pacientes, para obtener una posición estable y repetible.
Los pacientes no presentaban ningún compromiso sistémico importante que contraindicara el procedimiento quirúrgico. Se les ordenó exámenes paraclínicos de TP y TPT. Los dos pacientes fueron tratados por el mismo cirujano, bajo las mismas condiciones y protocolo de manejo.
Caso 1. Paciente de 24 años, el diente comprometido fue el Incisivo Lateral Superior Izquierdo (Diente 22).
Caso 2. Paciente de 35 años, los dientes involucrados fueron los Incisivos Central y Lateral Superiores Izquierdos (Dientes 21 y 22).
Bajo condiciones de asepsia y antisepsia cada paciente fue anestesiado con técnica infiltrativa (Lidocaína® al 1:80.000 con epinefrina), posteriormente se realizó una incisión con una hoja de bisturí Nº. 15 y se levantó un colgajo mucoperióstico triangular con una relajante vertical en la zona distal del segundo premolar. Luego, se realizó la osteotomía con una fresa redonda Nº. 2 y, una vez expuesta la lesión se cureteó e irrigó profusamente con suero fisiologico. Después de enuclear completamente la lesión, esta se colocó en formol para el correspondiente estudio histopatológico.
Posteriormente, se realizó la resección apical con una fresa Zekria® (Maillefer) , se hizo la cavidad apical con ultrasonido (Boster P5 Suprasson®), se irrigó abundantemente, se hizo hemostasia con esponja Hemostática (Gelatam®) y después de obtener un campo seco, se realizó la obturación apical con SuperEba®. Luego, se retiraron los excesos del material, se verificó radiográficamente el procedimiento y finalmente se rellenó el defecto óseo con hueso Liofilizado (Partícula 300 Micras, deshidratado al 95% de cortical de fémur y tibia Nº. 907 donante 0-180 Banco de Huesos y Tejidos Fundación Cosme y Damián en Bogotá).
Finalmente, se reposicionó el colgajo, y se suturó con seda 3/0 (Ethicon®), se medicaron los pacientes con Amoxicilina cápsulas de 500mg. N° 21, una cada 8 horas durante 7 días e Ibuprofeno Tabletas de 400mg. N° 16, una cada 6 horas durante 4 días, se ordenó terapia de frío y se les entregó un formato de recomendaciones posquirúrgicas y se les asigno una cita para control y retiro de sutura a los 8 días.
Las radiografías se tomaron usando el posicionador individual y un equipo de Rayos X Belmont® (10mA y 70kV) y películas periapicales marca Kodak Ultraspeed® de un mismo lote, con un tiempo de exposición de 39 milimpulsos. Las radiografías fueron reveladas usando un revelador automático Peri-Pro® bajo condiciones standart de tiempo de revelado proporcionadas por el fabricante.
El proceso de sustracción digital de la radiografía periapical se hizo con el programa Image Tool versión 2.0 para Windows desarrollado por el Dr. Don Wilcox en la Universidad de San Antonio, Texas. (Realizado en el centro radiológico “Castro Delgado”, por el Dr. Alvaro Castro Delgado en Bogotá).
Este programa permite cuantificar la densidad de los diferentes tonos de grises entre la escala del 0 al 255, en donde 0 corresponde al negro absoluto y el 255 al blanco.
Se tomó una radiografía inicial para cada paciente a los ocho días después de realizado el procedimiento quirúrgico usando el posicionador individual y bajo condiciones técnicas estándares (70 kV, 10mA, tiempo de exposición de 39 miliimpulsos, revelado automático). Esta radiografía fue usada para ser comparada con las radiografías posteriores.
Se tomaron radiografías de control para cada paciente a los 3, 6, 9 y 12 meses que fueron comparadas con las radiografías iniciales mediante la (TSD).
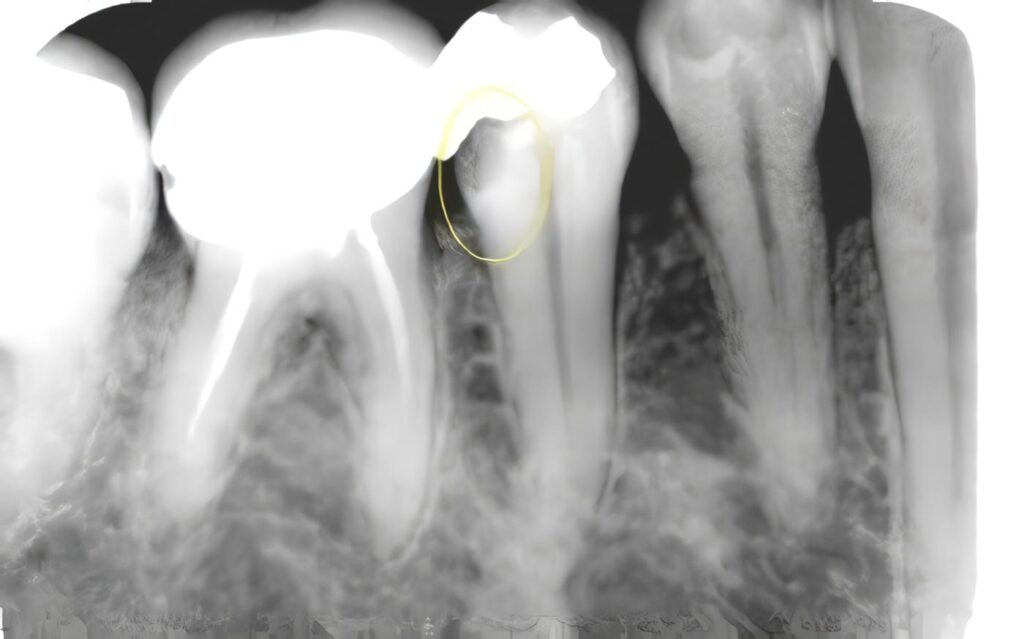
Para establecer la densidad del tono de gris del área radiolúcida de la lesión se marcaron 4 coordenadas (puntos) los cuales eran los mismos, estables y repetibles en todas las radiografías y se utilizaron para establecer un promedio del valor colorimétrico de la zona. (Ver Fig. 1)
 Fig. 1. Promedio de color gris de La zona radiolúcida. X= (A+B+C+D)/4
Fig. 1. Promedio de color gris de La zona radiolúcida. X= (A+B+C+D)/4
RESULTADOS PARCIALES
De acuerdo a los objetivos específicos propuestos los resultados fueron los siguientes:
Primer Control (8 días)
Caso 1. El paciente presentó un ligero edema de la zona intervenida, no refirió dolor, y clínicamente se observó una resolución del tracto fistuloso. La movilidad dental se consideró normal. Radiográficamente, se observó pérdida de continuidad del espacio del ligamento periodontal a nivel del tercio apical, con una zona radiolúcida amplia, dentro de la cual se distinguió el material de relleno óseo. Esta radiografía se tomó como patrón inicial de referencia para ser comparada con las radiografías de los controles posteriores y así poder cuantificar la evolución en el tamaño de la lesión mediante el uso de la (TSD).
El nivel promedio del tono de gris del área de la lesión fue de 36 (Promedio del color gris del hueso sano entre 90 -130).
El estudio histopatológico reportó una lesión inflamatoria crónica, con diagnóstico definitivo de Periodontitis Apical Crónica. Granuloma Apical.
Caso 2. El paciente presentó un ligero edema de la zona intervenida, refirió persistencia dolor, y manifestó la ausencia de drenaje por la fosa nasal. La movilidad dental se consideró normal. Radiográficamente, se observó pérdida de continuidad del espacio del ligamento periodontal a nivel del tercio apical de los dientes 21 y 22, con una zona radiolúcida amplia, dentro de la cual se distinguió el material de relleno óseo. Esta radiografía se tomó como patrón inicial de referencia para ser comparada con las radiografías de los controles posteriores y así poder cuantificar la evolución en el tamaño de la lesión, mediante el uso de la técnica de sustracción digital de la radiografía.
El nivel promedio del tono de gris del área de la lesión fue de 33 (Promedio del color gris del hueso sano entre 90 -130).
El estudio histopatológico reportó una lesión inflamatoria crónica, con diagnóstico definitivo de Periodontitis Apical Crónica- Granuloma Apical.
Segundo Control (1mes)
Caso 1. Clínicamente se observó una resolución completa en cuanto a la presencia de dolor, inflamación, movilidad dental y presencia de fístula.
En el análisis radiográfico no se observó diferencia significativa en el tamaño, ni en la densidad de la lesión.
Caso 2. Clínicamente se observó una resolución completa en cuanto a la presencia de dolor, inflamación, movilidad dental y presencia de fístula.
En el análisis radiográfico no se observó diferencia significativa en el tamaño, ni en la densidad de la lesión.
Tercer Control (3 meses)
Caso 1. Clínicamente se observó una resolución completa en cuanto a la presencia de dolor, inflamación, movilidad dental y presencia de fístula.
En el análisis radiográfico, se observó una reducción en el tamaño de la lesión de aproximadamente un 26%.
El nivel promedio del tono de gris del área de la lesión fue de 44 (Promedio del color gris del hueso sano entre 90 -130).
Caso 2. Clínicamente se observó una resolución completa en cuanto a la presencia de dolor, inflamación, movilidad dental y el paciente manifestó la ausencia de salida de material purulento por la fosa nasal.
Radiográficamente se observó una reducción en el tamaño de la lesión de un 19%.
El nivel promedio del tono de gris del área de la lesión fue de 42 (Promedio de color gris del hueso sano entre 90 -130).
Cuarto Control (6 meses)
Caso 1. El paciente no se pudo localizar y por lo tanto no se le realizó el control.
Caso 2. Clínicamente se evidenció ausencia de signos y síntomas.
En el análisis radiográfico se observó una reducción en el tamaño de la lesión aproximadamente en un 47%.
El nivel promedio del tono de gris del área de la lesión fue de 42 (Promedio de color gris del hueso sano entre 90 -130).
Quinto Control (9 meses)
Caso 1. Clínicamente ausencia total de signos y síntomas.
En el análisis Radiográfico se observó una reducción en el tamaño de la lesión de aproximadamente un 75%.
El nivel promedio del tono de gris del área de la lesión fue de 58 (Promedio del color gris del hueso sano entre 90-130).
Caso 2. Clínicamente se evidenció ausencia total de signos y síntomas.
En el análisis Radiográfico se observó una reducción en el tamaño de la lesión aproximadamente en un 58%.
El nivel promedio del tono de gris del área de la lesión fue de 44 (Promedio de color gris del hueso sano entre 90 -130).
DISCUSIÓN
Después de una cirugía periradicular se espera obtener, la cicatrización de los tejidos blandos y duros así como la resolución de los signos y síntomas.
En éste estudio los pacientes fueron controlados una semana después del procedimiento quirúrgico y se encontró cicatrización del epitelio y desaparición de la fístula. Esto coincide con los hallazgos de Harrison y Jurosky (9, 10), en cuanto al proceso de cicatrización del epitelio el cual comienza a ser evidente a los 4 días con formación de colágeno Tipo I y II a lo largo de la superficie de la herida. Ellos hallaron que a los 14 días el proceso de cicatrización del epitelio ha sido completado y a los 28 días hay organización completa del tejido conjuntivo.
Durante el tratamiento quirúrgico se utilizó hueso liofilizado para corregir el defecto óseo. Parashis hace una completa revisión de la literatura y recopila la opinión de diferentes autores (11), en su estudio soporta el uso de injertos para el tratamiento de los defectos óseos y postula que el hueso desmineralizado ha sido usado ampliamente en la práctica clínica, basado en el trabajo que sugiere que la descalcificación produce aumento de la actividad osteogénica. Histológicamente se ha demostrado en humanos una significativa y nueva inserción de tejido conectivo, cemento y formación de hueso en los defectos intraóseos con el uso de relleno óseo comparado con los sitios en donde no se presenta. En el estudio se demuestra que con el uso de relleno óseo los defectos son llenados más rápidamente que en un sitio donde no están presentes. (11)
La resolución de los defectos óseos en el presente estudio estuvieron entre un 50 y 68% aproximadamente (6 meses después del procedimiento) y coinciden con los encontrados por otros autores que evaluaron los cambios óseos a través de una cirugía exploratoria. En dichos estudios, se observó una resolución parcial del defecto de un 58% a un 78% después de usar el relleno con hueso liofilizado. (11)
La evaluación de los cambios en los tejidos duros después de una terapia regenerativa requiere de medidas de valoración clínicas y radiográficas. Las medidas clínicas requieren de un segundo abordaje quirúrgico el cual no es aceptado por el paciente.
La valoración radiográfica provee de un método no invasivo para evaluar los cambios en los tejidos duros. La radiografía periapical convencional, sin embargo no registra la ganancia o pérdida de hueso alveolar cuando los cambios en el hueso mineral no son superiores a un 30% ó 50%. Además la distorsión por acortamiento o elongación de las radiografías, variaciones en contraste, densidad, y superposición de estructuras anatómicas sobre las lesiones, explican la falta de exactitud. Las radiografías obtenidas no permiten al odontólogo detectar y cuantificar cambios óseos a menos que dicho cambio sea significativo. (11)
En el presente estudio, se utilizó la (TSD) como ayuda diagnóstica para controlar y cuantificar el proceso de cicatrización debido a que proporciona información valiosa acerca de la densidad del hueso que se esta formando en el sitio del defecto óseo y detecta cambios mínimos en la variación, que no son posibles detectar mediante la radiografía periapical convencional. (11, 12)
La (TSD) es un método no invasivo de evaluación de cambios cuantitativos en el hueso alveolar, que puede ser usada para visualizar pequeñas diferencias en la densidad y volumen del hueso. (11, 12)
En conclusión, el beneficio potencial de la (TSD) para la investigación y para el clínico es de significativa importancia y utilidad.
CONCLUSIONES
• El uso del posicionador individual, y la estandarización de la técnica, permitió obtener imágenes radiográficas repetibles facilitando así su comparación.
• Los pacientes se recuperaron satisfactoriamente con remisión de todos los signos y síntomas clínicos
• La Técnica de Sustracción Digital de la Radiografía Periapical permitió observar y cuantificar pequeños cambios en el proceso de cicatrización, que no hubieran sido posibles detectar mediante la radiografía periapical convencional.
• La aplicación del protocolo quirúrgico y el uso del hueso liofilizado como relleno óseo, favorecieron el proceso de cicatrización de las lesiones periapicales.
RECOMENDACIONES
• Es conveniente aumentar el tamaño de la muestra del estudio, para poder obtener resultados significativos.
• Se debe aumentar el tiempo de seguimiento de los casos clínicos con el fin de observar una completa cicatrización de las lesiones periapicales.
• Se recomienda el uso del posicionador individual y la Técnica de Sustracción Digital de la Radiografía Periapical.
CORRESPONDENCIA
Julio César Avendaño Rueda
juliocesarav@hotmail.com
Iván Darío Londoño Salazar
ivanlondono@hotmail.com
María Fernanda Serpa Vélez
mafeserpa@hotmail.com
Elba María Bermúdez Quintana
Embq2001@hotmail.com
Alvaro Castro Delgado
acastro@javeriana.edu.co
BIBLIOGRAFÍA
- SELTZER Samuel, Classification of Pulpal Pathosis Oral surgery. Oral medicine and Oral Pathology 1972; Vol. 34 No. 2: 269-283.
- BERGENHOLTZ G., LILJENBERG B. and LINDHE. Morphometric analysis of chronic inflammatory periapical lesions in root-filled teeth. Oral Surg Oral Med Oral Pathol 1983; Vol. 55 No. 3: 295-301.
- COHEN
- BHASKAR LieSurindar N.. Periapical Lesions-Types Incidence, and Clinical Features. Oral surgery. Oral medicine and Oral Pathology 1966; Vol. 21 No. 5: 657-671.
- LALONDE Ernest R. and LUEBKE Raymond G.. The frecuence and distribution of periapical cyst and granulomas. Journal of Endodontics 1968; Vol. 25 No. 6: 861-867.
- GARTNER Arnold H., DORN Samuel O.. Avances en cirugía endodóntica. Dent. Clin North Am. 1992; 36(2): 357-78.
- ABRAMOWITZ Paul N., RANKOW Henry, TROPE Martin. Multidisciplinary approach to apical surgery in conjunction with the loss of bucal cortical plate. Oral Surgery Oral Med Oral Pathol 1994; vol. 77 No. 5: 502-506.
- OLUTAYO DELANO E., TYNDALL Don, LUDLOW Jhon B., TROPE Martín and CLAUS. Lost QUANTITATIVE RADIOGRAPHIC follow-up of Apical Surgery: a Radiometric and Histologic Correlation. Journal of Endodontics 1998; Vol.24, No. 6: 420-426.
- HARRISON John W., Healing of Surgical Wounds in Oral Mucoperiosteal Tissues. Journal of Endodontics. Vol. 17. No. 8. August 1991.
- HARRISON John W., JUROSKY Katryn A., Wound Healing in the Tissues of the Periodontium Following Periradicular Surgery. I. The Incisional Wound. Journal of Endodontics. Vol. 17. No. 9, September 1991.
- PARASHIS A., Comparasion of 2 Regenerative Procedures-Guided Tissue Regeneration and Demineralized Freeze-Dried Bone Allograft-in the Treatment of intrabony Defects: A Clinical and Radiographic Study. Journal Periodontology. Vol. 69. No. 7. July 1998.
- HAUSMANN Ernest. Digital Subtraction Radiography: Then (1983) and Now (1998). J Dent Res. Vol 78. No. 1. 1999.