La inmovilización externa de la columna vertebral, es crucial para protección de los casos con inestabilidad potencial o para manejo de los casos con inestabilidad franca.
En el grupo de pacientes con columna estable, la inmovilización externa es el tratamiento definitivo y en los pacientes con inestabilidad, la inmovilización externa se utiliza como manejo transitorio mientras se lleva el paciente a la estabilización definitiva con fijación interna y artrodesis. También la inmovilización externa se emplea como protección postoperatoria luego de la fijación interna.
Columna Cervical 6, 9
En lesiones cervicales estables, es suficiente la colocación de un collar rígido o de una orthesis cervicotorácica; en lesiones cervicales inestables, el paciente debe permanecer en cama dura convencional u opcionalmente puede utilizarse una cama rotatoria con tracción cefálica, dicha tracción puede efectuarse con halo o gancho craneano de la siguiente manera:
• Tracción cefálica con halo – Procedimiento: (Figura 6)
* Selección del tamaño del halo: perímetro craneano en cm. + 2.5 cm. (Debe quedar una luz de 1 cm. entre el cráneo y el halo)
* Fijar los tornillos craneanos en posición diagonalmente opuesta a 180 grados. (Anteriores: 2 fronto-parietales – Posteriores: 2 parieto-occipitales).
* El halo debe quedar 1 cm por arriba de las cejas y del pabellón auricular.
* El paciente debe de permanecer con los ojos cerrados durante la colocación de los tornillos.
* Seguidamente, los tornillos deben ajustarse en diagonal, con una fuerza de 2 libras/pulgada y esta se incrementa en forma secuencial hasta 8 libras/pulgada (usar un atornillador dinamo-métrico).
* Algunos modelos de halo o gancho vienen precalibrados a 6 – 8 libras/pulgada. Y obvian la necesidad del atornillador dinamométrico.
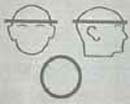
Fig. 6 Colocación del halo craneano.
• Tracción cefálica con gancho – Procedimiento: (Figura 7)
* Los tornillos deben quedar alineados en el eje vertical del conducto auditivo externo 1 cm por arriba del pabellón auricular; ajustarlos a presión de ocho libras/pulgada.
* Según necesidad se puede variar la ubicación de los tornillos, en posición anterior dan extensión cervical y en posición posterior dan flexión.
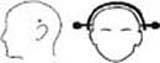
Fig. 7 Colocación del gancho craneano.
Peso recomendado para tracción según nivel de lesión (10)
|
Nivel |
Peso mínimo (kg) |
Peso máximo (Kg) |
|
C1 |
2.3 |
4.5 |
|
C2 |
2.7 |
4.5 a 5.4 |
|
C3 |
3.6 |
4.5 a 6.8 |
|
C4 |
4.5 |
6.8 a 9.0 |
|
C5 |
5.4 |
9.0 a 11.3 |
|
C6 |
6.8 |
9.0 a 11.5 |
|
C7 |
8.1 |
11.3 a 15.8 |
Crutchfield propuso para lograr reducciones vertebrales, no sobrepasar 5 lbs. de tracción por cada nivel proximal a la lesión cervical, sin embargo, en la práctica clínica, puede llegar a ser necesario colocar 10 lbs. o más por nivel, siendo aproximadamente 60-80 lbs. (50% del peso corporal) en total el límite absoluto11.
Los incrementos para reducción progresiva, se efectúan con 5-10 lbs. cada 10-15 minutos, realizando en cada intervalo un chequeo clínico neurológico y radiográfico; en caso de sospecharse deterioro neurológico o sobre-distensión del disco intervertebral (separación de los platos vertebrales mayor de 5 mm), deben suspenderse los incrementos de tracción.
Para simple estabilización o mantenimiento de la alineación vertebral cervical, bastan 5 lbs. para la columna cervical alta y 10 lbs. para la columna cervical baja11.
Columna toracolumbar
En lesiones toracolumbares las tracciones esqueléticas no son eficientes y basta con mantener el paciente en una cama dura, opcionalmente pueden utilizarse colchones especiales antiescaras o camas de agua. Debe continuarse la movilización del paciente en bloque cada 2 horas con sabana de movimiento, para evitar escaras por decúbito.
Para los pacientes con columna estable una vez ceda el dolor, se adaptará una orthesis de tronco; para los pacientes con columna inestable, la ortesis se empleará como protección postoperatoria luego de la fijación interna y artrodesis.
Tratamiento Farmacológico Trauma Raquimedular
Diversos medicamentos se han propuesto para el tratamiento farmacológico de los pacientes con trauma raquimedular, de ellos vale la pena mencionar los que tratan de prevenir la pre-sentación de hemorragias del tracto digestivo2, 7, complicaciones tromboembólicas 2 y aquellos con acción antiinflamatoria y antiedema de los tejidos neurales, como los esteroides2, 3, 4, 7, 9.
• Profilaxis de hemorragia del tracto digestivo superior
* Antiácidos: Sucralfate solución 10 cc VO q 6 hs.
* Bloqueadores H2: Ranitidina 50 mg EV q 8 Hs.
• Profilaxis tromboembólica.
* Heparina: 5,000 UI SC q 12 hs.
* Heparina de bajo peso molecular: 20-40 mg SC q 24 hs.
• Esteroides
Indicaciones en orden de prioridad según Déficit Neurológico:
* Parcial progresivo.
* Parcial estable.
* Completo, con radiología anormal.
* Completo, con radiología positiva sin sospecha de sección medular. Ejemplo de esto son las lesiones por arma de fuego con trayecto del proyectil tangencial al canal raquídeo; luxaciones fracturas o luxofracturas que preserven en algún grado la permeabilidad del canal.
• Administración
* Deben administrarse en las primeras 8 horas postrauma raquimedular.
* Si se inicia la administración en las primeras 3 horas postrauma. Continuarse hasta completar 24 horas.
* Cuando la administración se inicia entre la tercera y octava horas postrauma. Deben continuarse hasta completar 48 horas.
• Presentación y dosis
* Metilprednisolona: Dosis inicial (bolo) 30 mg/kg.
Dosis de mantenimiento: 5.4 mg/kg/hora por 23 hs.
Se le atribuye igual acción antiinflamatoria a la dexametasona, pero mayor acción antiedema puesto que retiene menos sodio.
* Dexametasona: Dosis inicial: (bolo) 1 mg/kg.
Dosis de mantenimiento: 1 mg/kg/día dividido en cuatro dosis.
En este punto del manejo hospitalario, el paciente con trauma raquimedular se encontrará en la situación ideal para pasar a la fase de tratamiento definitivo, que dada su complejidad y extensión será tema de otra publicación y se enfocará básicamente a la clasificación exacta del trauma raquídeo, determinación de criterios de inestabilidad mecánica estructural y escogencia del procedimiento quirúrgico de elección, para la fijación interna – artrodesis – fusión de la lesión raquídea.
Bibliografía
- 1. American Spinal Injury Asociation. Standards for Neurological Classification of Spinal Injury Patients. 1984; 2-14.
- 2. Benson DR, Keenen TL. Evaluation and Treatment of Trauma to the Vertebral Column. Intructional Course Lectures, 1990; 39: 577.
- 3. Bracken MB., Shepard MJ, Collins WF. Jn, y cols. Methylprednisolone or naloxone treatment after acute spinal cord injury: 1- year follow- up data. NASCIS II. J. Neurosurg., 1992; 76: 23-31.
- 4. Bracken MB, Shepard MJ. y cols. Methyl prednisolone administered for 24 or 48 hours, or 48 hours tirilazad mesylate, in the treatment of acute spinal cord injury; result of the third National Acute Spinal Cord Injury randomized controlled trial.: NASCIS III. JAMA, 1997; 277: 1597-1604 .
- 5. Countee RW, Vijayanathan T, Martin BF, Wu SZ, Staggers BA. ¨The Conus Medullaris: Physiological Anatomy an Clinical Considerations. En Camins MB, O’Leary PF, eds. The Lumbar Spine. New York: Raven Press; 1987; 171-182.
- 6. Fredrickson BE, Yuan HA, “Nonoperative Treatmen of the Spine: External Immobilization”. En Browner BD, Jupiter JB, Levine AM, Trafton PG, eds. Skeletal Trauma, 1a ed. Philadelphia: WB. Saunders Company; 1992; 623-644.
- 7. Halle E. The Neuroprotective Pharmacology of Methylprednisolone. J. Neurosurg., 1992; 76: 13-22.
- 8. Harris JH, Kramer LA, Yeakley JW, Magnetic Resonance Imaging of Acute Spinal Injury. Instructional Course Lectures, 1992; 41: 265.
- 9. Rizzolo SJ, Cotter JM, Unstable Cervical Spine Injuries: Specific Treatment Approaches. Journal of the American Academy of Orthopaedic Surgeons, 1993; 1: 57-65.
- 10. Leventhal MR. “Fracturas, Luxaciones y Luxofracturas de la Columna”. En Crenshaw AH, Daugherty K, Curro CH, eds. Campbell Cirugía Ortopédica, 8a ed. Buenos Aires: Editorial Médica Panamericana; 1994; 3326-3389.
- 11. Wilberger JE. “Immobilization and Traction”. En Benzel EC., Tator Ch. H., eds. Contemporary Management of Spinal Cord Injury – Neurosurgical Topics. Illinois: AANS; 1995; 79-85.