Fracturas
[column size=”1-2″ style=”0″ last=”0″] Fig. 5a Radiografia lateral de columna, la cual muestra
Fig. 5a Radiografia lateral de columna, la cual muestra
fractura por estallido de L1 con compromiso del plato superior.[/column]
[column size=”1-2″ style=”0″ last=”0″] Fig. 5b Tomografia axial computarizada de L1, donde
Fig. 5b Tomografia axial computarizada de L1, donde
se aprecia invasión del canal medular por fragmentos óseos.[/column]
[spacer size=”5″]
Correspondieron a fracturas por estallido 24 (66.5%) pacientes (Figuras 5a-5b) y cifosis postraumáticas 2 (5.6%) pacientes; la distribución por sexo fue: 10 (73.1%) hombres y 7 (26.9%) mujeres. El promedio de edad fue 32.3 años, mínimo 15 años y máximo 55 años, con una desviación estándar de 14.2 años.
El nivel más comprometido fue la columna toracolumbar 17 (65.4%) pacientes, y en esta categoría la vértebra más afectada fue L1. En segundo lugar la columna lumbar 8 (30.8%) pacientes y torácico 1 (3.8%) paciente.
De las fracturas por estallido 57.7% (15/26) de los casos tenían compromiso neurológico preoperatorio, clasificándose como: Frankel A: 2 casos; B: 1 caso. C: 4 casos y D: 3 casos.
Con respecto a los injertos se emplearon 9 (34.6%) injertos de costilla pediculada vascu-larizada, (34.6%)injertos de costilla libre, cresta ilíaca tricortical en 6 (23%) pacientes y bicortical en 2 (7.7%) pacientes. El promedio la fijación fue de 3 vértebras (Figuras 6a-6b).
[column size=”1-2″ style=”0″ last=”0″]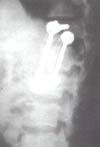
Fig. 6a Vista lateral de la fijación interna,donde también
se aprecia invasión del canal medular por fragmento óseo[/column]
[column size=”1-2″ style=”0″ last=”0″]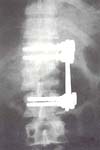
Fig. 6b Vista anteroposterior de la fijación interna.[/column]
[spacer size=”5″]
En cuanto a las inmovilizaciones postoperatorias, se emplearon ortesis removibles en 22 (84.6%) pacientes, 19 TLSO y 3 LSO; en 4 (15.4%) pacientes se colocó corsé de yeso.
Como complicaciones del abordaje y de la técnica se presentaron 1 hernia diafragmática, 1 hemotórax, 1 ruptura de pleura y 1 ruptura de peritoneo; 2 (7.7%) casos de infección, y 1 (3.8%) caso de falla ósea – seudoartrosis; 2 (7.7%) casos de falla de material, dados por ruptura de tornillos AO de 6.5 mm.
Como complicaciones generales se presentó 1 caso de derrame pleural y 1 caso de psicosis reactiva; durante el seguimiento, e1 paciente de la psicosis reactiva falleció tardíamente por pancreatitis aguda. En ningún caso se presentó deterioro neurológico en el postoperatorio, ni tampoco se presentaron complicaciones vasculares.
Con respecto al retiro del material de fijación, se realizó en 2 (7.7%) pacientes por infección y en 1 (3.8%) paciente por pseudoartrosis y falla de material. El instrumental empleado, en su mayoría, 22 (84.6%) casos fue Instrumentación Analítica, en 3 (11.6%) casos fue Universal y en 1 (3.8%) caso fue U.S.S. El seguimiento fue en promedio de 67.7 meses, con un mínimo de 8 meses y un máximo de 132 meses.
Tuberculosis Vertebral
Esta patología se presentó en 5 de 36 (13.9%) pacientes, con un promedio de edad de 27.2 años y una distribución por sexo de 3 mujeres y 2 hombres.
El nivel más afectado fue el torácico en 60% (3/5) de los casos, seguido por toracolumbar en 20% (1/5), y lumbar el 20% (1/5).
El número de vértebras fijadas fue mayor con respecto a las otraspatologías, de acuerdo al compromiso de la infección, se fijaron en promedio 5.4 vértebras. Se utilizaron injertos de costilla libre en 4 (80%) pacientes, y en 1 (20%) paciente injerto de cresta tricortical.
Como procedimientos asociados se practicaron curetaje de la lesión y descompresión cuando existía déficit neurológico o absceso intrarraquídeo.
En todos los casos se empleó Instrumentación Analítica; la inmovilización postoperatoria fue en 3 (60%) casos TSLO y 1 (20%) caso corsé de yeso. El promedio de seguimiento fue de 116 meses, mínimo de 88 meses y máximo de 127 meses.
No se presentaron complicaciones del abordaje, ni del tipo de infección, problemas neurológicos-vasculares o falla ósea.
En una paciente ocurrió ruptura de una barra de Harrington (3.2 mm), probablemente por tratarse de una fijación larga que incluyó 6 vértebras; aunque asintomática la paciente, se decidió revisión quirúrgica sin encontrar seudoartrosis, por lo cual se retiró únicamente la barra rota.
Como complicaciones se presentaron: un deceso intraoperatorio causado por falla en la técnica anestésica y una neumonía secundaria a broncoaspiración en el postoperatorio inmediato.
Metástasis
Se presentaron 3/36 (8.3%) casos de esta patología, 2 a nivel torácico y 1 caso a nivel lumbar; el promedio de edad fue 60 años. La causa de las metástasis sólo se detectó en 1 caso que correspondió a un carcinoma de tiroides, en los otros 2 casos la neoplasia fue oculta.
Todos los casos se presentaron en mujeres, y en todos se realizó descompresión como procedimiento vertebral asociado. Los injertos empleados fueron costilla pediculada vascularizada en 1 caso y cresta ilíaca tricortical 1 caso. En la paciente con carcinoma de tiroides se colocó polimetilmetacrilato en lugar de injerto óseo, dada su expectativa de vida corta. En el postoperatorio se manejaron 2 pacientes con ortesis removibles tipo TLSO y 1 caso con ortesis tipo LSO.
No se presentaron complicaciones en el abordaje, ni infecciones, fallas óseas o de material, no hubo lesiones vasculares ni neurológicas.
Estos hallazgos se relacionan con los reportes de Hall y cols.6, quienes manejaron 15 pacientes con compromiso vertebral por lesiones malignas; los autores mencionados no reportaron complicaciones neurológicas postoperatorias asociadas al procedimiento y si lograron una estabilidad biomecánica adecuada con mejoría del déficit neurológico en algunos pacientes.
A la fecha, en nuestra casuística los 3 pacientes fallecieron por metástasis y compromiso multisistémico.