Manejo de las complicaciones metabólicas y nutricionales del paciente sometido a cirugía bariátrica
Management of metabolic and nutritional complications in bariatric surgery patients
Morella Vargas de Velázquez1
Resumen de las Complicaciones de Pacientes con Cirugía Bariátrica
La obesidad se ha convertido en la epidemia del siglo XXI. La Organización Mundial de la Salud anunció que existen en el mundo más de mil millones de adultos con sobrepeso de los cuales cerca de 300 millones padecen obesidad.
El sobrepeso u obesidad incrementa el riesgo de mortalidad y la susceptibilidad a desarrollar múltiples comorbilidades como la diabetes tipo 2, hipertensión arterial, reflujo gastroesofágico, hipoventilación y cáncer, entre otras.
Se han descrito múltiples alternativas terapéuticas para la obesidad mórbida siendo las intervenciones quirúrgicas, las que han mostrado ser efectivas para lograr una disminución importante y sostenida de peso.
Pero de los procedimientos quirúrgicos también se han descrito complicaciones nutricionales y metabólicas que pueden afectar a mediano y largo plazo la calidad de vida de los pacientes. En esta publicación se realiza una revisión del origen de estos efectos adversos, así como, las alternativas terapéuticas para su manejo.
Palabras clave: obesidad, complicaciones cirugía bariátrica, bypass gástrico.
Abstract
Obesity has become epidemic in the 21st Century. The World Health Organization (WHOI) has announced that there are more than a billion overweight adults in the world, 300 million of whom suffer from obesity.
Being overweight or obese increases the risk of mortality and increases susceptibility to the development of multiple comorbidities including diabetes type 2, arterial hypertension, gastroesophageal reflux, hypoventilation, and cancer. Multiple therapeutic alternatives for morbid obesity have been described.
Among them, surgical intervention has been shown to be effective for achieving significant and sustained reductions in weight.
Nevertheless, nutritional and metabolic complications arising from surgical procedures have also been described. These complications can affect medium and long term patient quality of life. Herein we review adverse effects, their causes, and therapeutic alternatives for managing them.
Key words: Obesity, bariatric surgery, gastric bypass, complications.
Introducción
La palabra obesidad, del latín Obesus, significa devorar, consumir, engullir.(1) Hoy, la obesidad se define como una enfermedad crónica y compleja por exceso de grasa corporal, que se desarrolla por la integración de numerosos factores de tipo genéticos, ambientales, sociales, de comportamiento, metabólicos, psicológicos y neuroendocrinos y se encuentra asociada con el desarrollo de una variedad de comorbilidades tales como: enfermedades cardiovasculares, endocrinas, gastrointestinales, pulmonares, psicológicas, patologías venosas, y músculo-esqueléticas, entre otras.
Estas condiciones mórbidas han mostrado un incremento exponencial con el aumento de peso.(1,2)
Infortunadamente, los malos hábitos alimenticios, el aumento en el consumo de la denominada comida chatarra y el fracaso en las medidas no invasivas para lograr una pérdida de peso substancial y mantenida en el tiempo, han convertido las estrategias quirúrgicas en la alternativa terapéutica para la obesidad mórbida.(1) Por lo tanto, el tratamiento quirúrgico de la obesidad extrema, conocido como cirugía bariátrica o cirugía antiobesidad, es considerada aparentemente drástica, pero eficaz, en enfermedades de avidez energética.(3)
Epidemiología de la obesidad y cirugía bariátrica
Datos colectados de la Nacional Health and Nutrition Examination Survey (NHANES III) indican que la prevalencia de la obesidad en USA ha incrementado de 25% en 1970 a 35% en 1991, y continúa elevándose.(4,5) Para el 2004 estaba entre 20-25% de la población.(6) En 2005, la población adulta en USA tenía una prevalencia de 60,5% de sobrepeso y 23,9% de obesidad, y de estos, el 3,0% presentaba obesidad extrema.(7)
El número de cirugías bariátricas en USA ha ido incrementando en forma considerable. Según la American Society for Bariatric Surgery, 16.000 procedimientos de cirugías bariátricas fueron realizados en 1990 y aproximadamente 103.000 en 2003.(8) Para el año 2005 se realizaron alrededor de 140.000 intervenciones, se estimaron unas 205.000 para el 2007(9,10) y para el 2010 se estiman unas 210.000. De 85% a 88% de estos procedimientos son bypass gástrico en Y de Roux.(11,12)
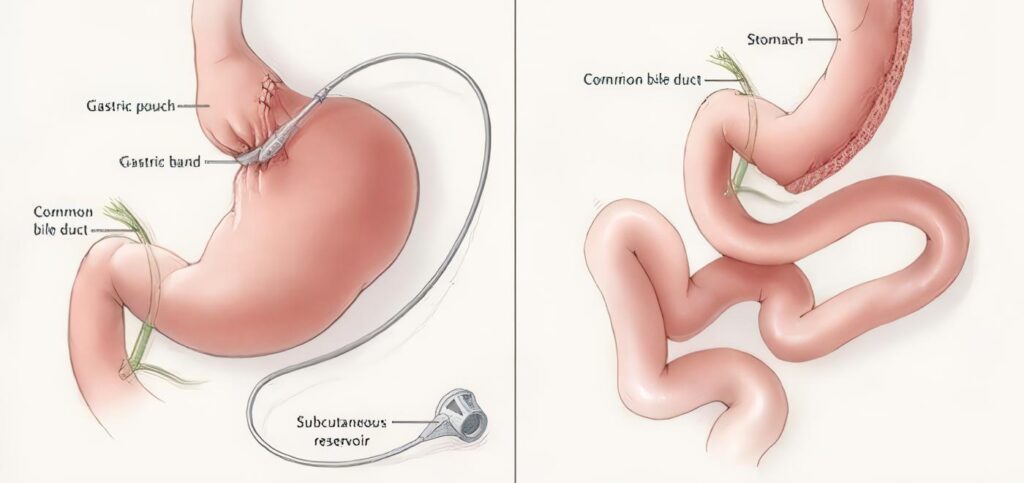
Bypass gástrico en Y de Roux: alternativa terapéutica para la obesidad mórbida y para el manejo de las complicaciones para la cirugía bariátrica
El bypass gástrico en Y de Roux se caracteriza por ser un procedimiento cuyo mecanismo de acción para la pérdida de peso es de tipo mixto: restrictivo y malabsortivo. Esta característica, junto con la disminución en los niveles de grelina y la acción de otros neuropéptidos intestinales como péptido YY (PYY), péptido similar al glucagón tipo 1(GLP-1) y otros que regulan los mecanismos de hambre y saciedad, son los involucrados en el efecto final de este tipo de terapéutica.(3,13)
A pesar de los excelentes resultados en cuanto a la pérdida de peso después de la cirugía bariátrica, los pacientes con este procedimiento quirúrgico pueden presentar una variedad de deficiencias como resultado de:(14)
- Reducción del tamaño del estómago con restricción en la ingesta de alimento y por consiguiente de nutrientes y calorías, retraso del vaciamiento gástrico y saciedad temprana.(15)
- Disminución en la producción de ácido clorhídrico gástrico, así como otras sustancias como la pepsina y el factor intrínseco.
- Presencia de náuseas y vómitos.
- Alteración en el tránsito intestinal.
- Reducción del área de superficie de absorción.
- Inadecuada mezcla de las sales biliares y las enzimas pancreáticas con los alimentos.
- Intolerancia muchas veces a las carnes rojas, lácteos y granos.
- Interacción entre los nutrientes afectando su absorción.
Lo antes mencionado trae como consecuencia complicaciones de tipo metabólico y nutricional tales como: deshidratación, malnutrición, anemia, malabsorción de grasas, deficiencia de proteínas, trastornos neurológicos (polineuropatía y miopatía, enfermedad de Wernicke, parestesias, confusión y fatiga), enfermedad metabólica ósea (hiperparatiroidismo secundario y osteoporosis), síndrome de Dumping y deficiencias de vitaminas, minerales y oligoelementos(16-18) que son importantes manejar para mantener la salud y calidad de vida de estos pacientes.
Complicaciones Cirugía Bariátrica: manejo de las alteraciones nutricionales y metabólicas
1. Deshidratación:
Consumir líquidos en pequeñas cantidades durante todo el día, solo entre comidas y aproximadamente 48 a 64 oz/día.(19) No ingerir bebidas ricas en cafeína o carbonatadas.
Para evitar los vómitos: masticar bien y despacio los alimentos; evitar ingerir alimentos con alto contenido de azúcar (10 g o más) para evitar el síndrome de Dumping.
Luego del consumo de alimentos no acostarse inmediatamente;(18,20) distribuir las comidas en varias tomas (5-6 comidas al día) de volumen pequeño para evitar molestias gástricas;(21) comer lentamente y en ambiente relajado y reposar 15- 30 minutos después de las comidas para aumentar el tiempo de vaciado gástrico.(21) En casos severos reponerlos vía intravenosa (IV).
2. Malnutrición:
Se debe a la disminución en la absorción de proteínas y consumo de la misma. Tiene una incidencia de 7% a 21%.(18) Se espera que la ingesta de proteínas sea de 60-90 g diarios hasta 120g(1,16) ó de 1,5 a 2 g/Kg de peso ideal/día y las fuentes provenientes del pollo, pescado, quesos bajos en grasa, queso de bola o de búfala, yogurt, huevos, leche, carnes rojas (las cuales son poco toleradas por los pacientes) o suplementos nutricionales.(22,23)
3. Deficiencia de hierro:
Se presenta en un 37% a 49% de los casos(24) y se manifiesta con anemia microcítica. Se recomienda un aporte suplementario de 300-325 mg/día de sulfato ferroso vía oral 1-3 veces/día con vitamina C.(1,17-19)
4. Deficiencia de ácido fólico:
Puede ocurrir en más de un tercio (20%) ó 35% de los casos y se manifiesta con anemia microcítica, leucopenia, trombocitopenia, glositis, diarreas y anemia megaloblástica.
Es fácilmente corregido con la ingesta oral de 1mg/día.(1,19) La vitamina B12 es necesaria para la conversión del ácido metiltetrahidrofolato a ácido tetrahidrofolato, por ende, la deficiencia de vitamina B12 puede causar deficiencia de folatos.
5. Deficiencia de vitamina B12:
Aunque las deficiencias se observan a largo plazo, en el caso de pacientes postoperados de cirugía bariátrica se puede manifestar rápidamente describiéndose desde 26% a 70%. Deficiencias significativas pueden producir anemia macrocítica, megaloblastosis de la médula ósea, leucopenia, trombocitopenia, glositis y desarreglos neurológicos.
Muchos estudios han reportado que la vitamina B12 cristalina puede ser absorbida y mantener niveles séricos adecuados. (23,25) Se recomienda de 500-600 μg diarios por vía oral, aunque la opción intramuscular está presente 1000 μg/mes, suplementos sublinguales (500-1000 μg/d) o en spray nasal (Nascobal 500 μg).(1,17,19,26)
6. Deficiencia de tiamina:
Se presenta en casos de una dieta baja en calorías, cuando los vómitos están presentes y en bypass muy extensos. Es esencial para el metabolismo de los carbohidratos y se absorbe en el yeyuno.(19) En casos de déficit severos administrar dosis de 2,5-5 mg/día ó 50 a 100 mg IV o IM por 7 a 10 días.(17, 26)
7. Deficiencia de calcio:
Se observa en casos donde las reservas están agotadas. No debe suplementarse junto con el hierro.
Utilizar carbonato de calcio que es bien tolerado en las etapas tempranas, durante los primeros 1-3 meses, luego cambiar a citrato ya que no requiere un ambiente ácido para ser degradado y absorbido.(27-29) Las dosis de 1500-2000 mg/día de calcio elemental en combinación con vitamina D 400 a 800 UI.(17,24,26,30) Normalmente el calcio se absorbe en el duodeno y yeyuno proximal a través de un mecanismo transcelular de transporte activo de pendiente de la vitamina D por el contrario en los pacientes con bypass gástrico el mecanismo de absorción del calcio es a través de un mecanismo paracelular dependiente de ciertos receptores.(30)
Es importante conocer que el problema en el metabolismo de este mineral está usualmente relacionado con el hiperparatiroidismo secundario causado por la carencia o falta de calcio, magnesio y vitamina D dietaria, junto con los cambios en la fermentación intestinal, tiempo de tránsito intestinal y superficie de absorción como consecuencia del bypass gástrico.
Después de una cirugía de tipo restrictiva, el adecuado metabolismo del calcio depende, al inicio, del mantenimiento del metabolito activo de la vitamina D; por el contrario en las cirugías de tipo malabsortivas este metabolismo depende de la resorción pasiva a través de un receptor sensible el calcio cuya activación es dependiente de magnesio (CaSR) por lo que es necesario proveer adecuadas cantidades de calcio, vitamina D y magnesio.(31)
8. Deficiencia de electrolitos:
Potasio (se presenta en 56% de los casos), magnesio (se presenta en 34% de los casos), fósforo, sodio, cloro. Suplementar según RDA.
9. Deficiencia de vitaminas liposolubles (A, E, D, K):
Vitamina K 80 μg/L; vitamina A 1,500 μg/L (5,000 IU); 0,01 mg (400 IU) vitamina D; vitamina E 20 mg (30 IU).(31)
10. Deficiencia de zinc:
En casos de diarrea también se observa deficiencia. Suplementar 15 mg/día de zinc elemental.(32)
11. Nesidioblastosis:
Hipoglicemia hiperinsulinémica posprandial secundaria a una hiperfunción de la célula beta que puede desarrollarse posterior a la realización de un bypass gástrico.
Se ha descrito que podría tratarse de una adaptación con hipertrofia betacelular en pacientes con hiperinsulinismo por resistencia, que fuese mediada por la GLP-1 y otras hormonas gastrointestinales y la hipoglicemia que en ellos se ha visto, se debe a la combinación de un dumping gástrico e hipersecreción inapropiada de insulina, por falla en la adaptación para segregar menos insulina una vez el paciente ha sido operado.(33)
Por último, es importante señalar que las guías oficiales sobre el uso crónico de multivitamínicos y minerales son por ahora inasequibles en cirugía bariátrica, por lo que se hace necesario establecer dosis que garanticen un adecuado aporte. Basados en estos conceptos, Swcheitzer y Posthuma publicaron un algoritmo para garantizar un aporte adecuado.(34)
Conclusiones de las Complicaciones de la Cirugía Bariátrica y su Manejo
La cirugía bariátrica, como alternativa terapéutica para la obesidad severa ha demostrado tener buenos resultados, pero infortunadamente se pueden observar efectos secundarios que pueden ser prevenidos y tratados.
Es importante que la evaluación y manejo terapéutico sea realizado por un equipo multidisciplinario especializado previo a la intervención quirúrgica, debido a la presencia, la mayoría de las veces, de patologías de base.
Posterior a la cirugía se recomienda mantener una supervisión continua de manera que se identifiquen y traten todas aquellas complicaciones tanto de tipo quirúrgico como nutricional y metabólico que se puedan presentar y con ello garantizar mejor calidad de vida a estos pacientes.
Conflicto de interés:
Ninguno.
Referencias bibliográficas
- 1. Kim JJ, Tarnoff ME, Shikora SA. Surgical Treatment for Extreme Obesity: Evolution of a Rapidly Growing Field. NCP 2003; 18: 109-123.
- 2. Lew EA, Garfinkel L. Variations in mortality by eight among 750,000 men and woman. J Chron Dis 1979; 32: 563-576.
3. Kral J, Näslund E. Surgical treatment of obesity. Nat Clin Pract Endocrinol Metab 2007;3(8):574- 583. - 4. Kuczmarski RJ, Flegal KM, Campbell SM, et al. Increasing prevalence of overweight among US adults. The National Health and Nutrition Examination Surveys 1960 to 1991. JAMA 1994; 272: 205-11.
- 5. Mokdad AH, Serdula MK, Dietz WH, et al. The spread of the obesity epidemic in United States, 1991-1998. JAMA 1999; 181: 1519-22.
- 6. Dietz WH. The Obesity epidemic: Threats and Opportunities. ASPEN Nutrition Week Dallas 2006; 1: 3-9.
- 7. HM Blanck, WH Diet, DA Galuska, C Gillespie, R Hamre, L Kettel Khan, MK Serdula, WS Garvin, AH Mokdad, D Densmore. State-Specific Prevalence of Obesity among Adults — United States, 2005. MMWR 2006; 55(36): 985-8.
- 8. Steinbrook R. Surgery for severe obesity. N Engl J Med 2004; 350: 1075-9.
- 9. Whipple GE. Bariatric Surgery. What all pharmacists need to know? US Pharm 2007; 32(9): HS27-HS37.
- 10. Bompey N. Risk operation growing as an antiobesity option. Gastric bypass surgery is only effective treatment for some. Citado 18/02/2008. Disponible en: https://www.citizen-times.com.
- 11. Buchwald H, Avidor Y, Braunwald E, Jensen MD, Pories W, Fahrbach K, et al. Bariatric surgery: a systematic review and meta-analysis [published correction appears in JAMA 2005; 293: 1728]. JAMA 2004; 292: 1724-37.
- 12. Santry HP, Guillen DL, Lauderdale DS. Trends in Bariatric Surgical Procedures. JAMA 2005; 294: 1909-17.
- 13. Szomstein S. Bariatric Surgery. ASPEN Nutrition Week Chicago. Learning Journal 2008; 1: 51.
- 14. Miller AD, Smith KM. Medication and nutrient administration considerations after bariatric surgery. Am J Health-Syst Pharm. 2006; 63(19): 1852-7.
- 15. Zhous H. Nutritional needs and metabolic complications of restrictive procedures. ASPEN Nutrition Week Learning Journal 2008; 1: 51-4.
- 16. Fried M, Hainer V, Basdevant A, Buchwald H, Deitel M, Finer N, Willem J, Horber GF, Mathus- Vliegen E, Scopinaro N, Steffen R, Tsigos C, Weiner R, Widhalm K. Interdisciplinary European Guidelines on Surgery of Severe Obesity. Obesity Facts 2008; 1: 52-9.
- 17. Decker GA, Swain JM, Crowel MD, Scolapio JS. Gastrointestinal and Nutritional Complications after Bariatric Surgery. Am J Gastroenterol 2007; 102(11): 2571-80.
- 18. Shikora S, Kim J, Tarnoff E. Nutrition and Gastrointestinal Complications of Bariatric Surgery. NCP 2007; 22: 29-40.
- 19. Ryan. Nutritional implications of gastric bypass surgery. ASPEN Nutrition Week 2002, San Diego, California. p. 132-134.
- 20. Rusch M, Andris D. Maladaptive Eating Patterns After WeightLoss Surgery. NCP 2007; 22: 41-49.
- 21. Fujioka K .Follow-up of Nutritional and Metabolic Problems after Bariatric Surgery. Diabetes Care 2005; 28: 481-4.
- 22. Kushner R. Managing the obese patient after bariatric surgery: a case report of severe malnutrition and review of the literature. JPEN 2000; 24:126-32.
- 23. Smith CD, Herkes SB, Behrns KE, et al. Gastric acid secretion and vitamin B12 absorption after vertical Roux-en-Y gastric bypass for morbid obesity. Ann Surg 1993; 218: 91-6.
- 24. Ukleja A. Care of the post-gastric bypass patient. ASPEN Nutrition Week, Las Vegas, Nevada 2004. p. 339-49.
- 25. Rhode BM, Arseneau P, Cooper BA, et al. Vitamin B12 deficiency after gastric bypass surgery for obesity. Am J Clin Nutr 1996; 63: 103-109.
- 26. Kushner RF. Obesity, Bariatric Surgery, and Nutrition Assessment: Long Term Support after Bariatric Surgery. ASPEN nutrition Week, Orlando, FL 2005. p. 487-90.
- 27. Grant JE. Dietary management in the post-bariatric patient. ASPEN Nutrition Week, San Antonio, Texas 2003; 2: 218-220.
- 28. Slater GH, Ren CJ, Siegel N, et al. Serum fat-soluble vitamin deficiency and abnormal calcium metabolism after malabsortive bariatric surgery. J Gastrointest Surg 2004; 8: 48-55.
- 29. Goode LR, Brolin RE, Hasina A. Bone and gastric bypass surgery: effects of dietary calcium and vitamin D. Obes Res 2004;12: 40-46.
- 30. Johnson JM, Maher JW, DeMaria EJ, Downs RW, Wolfe LG, Kellum JM. The long- term effects of gastric bypass on vitamin D metabolism. Ann Surg 2006; 243(5): 701-5.
- 31. Schweitzer DH. Mineral metabolism and bone disease after bariatric surgery and ways to optimize bone health. Obes surg 2007; 17(11): 1510-6.
- 32. Dave N. Nutritional and metabolic complications of malabsortive procedures. ASPEN Nutrition Week Chicago. Learning Journal 2008; 1: 54-56.
- 33. Cummings D. Gastric Bypass and Nesidioblastosis – Too Much of a Good Thing for Islets? N Engl J Med 2005; 353: 300-1. 34. Schweitzer DH, Posthuma EF. Prevention of Vitamin and Mineral Deficiencies after Bariatric Surgery: Evidence and Algorithms. Obes Surg 2008; 18(11): 1485-8.
1 Morella Vargas de Velázquez. Médica, Universidad Simón Bolívar, Caracas, Venezuela, Candidata a Magíster en Nutrición Clínica. Presidente de la Sociedad Venezolana de Nutrición Parenteral y Enteral, SVNPE.
Correspondencia: chj2401@hotmail.com
Recibido: mayo de 2009
Aceptado para publicación: agosto de 2009.
RMNC 2010; 1(1): 57-60