Embolismo por Silicona, Segundo Caso
Paciente de 19 años de sexo masculino quien consulta al servicio de urgencias por cuadro de inicio súbito de aparición de disnea clase funcional IV/IV, asociada a fiebre no cuantificada, tos no productiva y cefalea frontal en banda. Al interrogatorio refiere aplicación de 500 ml de silicona en zona glútea tres días antes a su ingreso. Como antecedentes de importancia implantes de silicona en senos, trabajador sexual, homosexualidad.
Al ingreso a urgencias se nota paciente con aumento de patrón respiratorio, con deterioro rápido y progresivo y aparición de hemoptisis moderada por lo que se ingresa a Unidad de Cuidados Intensivos para vigilancia estricta y monitorización.
Al examen físico se encontró paciente en regulares condiciones generales con dificultad respiratoria moderada y deshidratación, tensión arterial y frecuencia cardíaca normales. A la auscultación estertores en ambos campos pulmonares. Evidencia de aplicación de implantes de silicona en senos, caderas y región glútea. El resto del examen físico fue normal.
Dentro de los paraclínicos se evidencio alcalosis respiratoria con hipoxemia severa y aumento de la diferencia alvéolo-arterial, cuadro hemático, electrolitos, azoados y glicemia normales. Elisa para VIH negativo.
En la radiografía de tórax se evidenciaron infiltrados de ocupación alveolar en parche de distribución periférica. El ecocardiograma mostró miocardiopatía dilatada en fase leve y signos indirectos de hipertensión pulmonar.
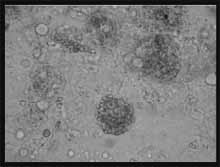
Los hallazgos macroscópicos de la fibrobroncoscopia fueron normales con evidencia de sangrado abundante en la vía aérea superior. Se realizó lavado bronquial y broncoalveolar que mostró gotas de grasa y macrófagos cargados de vacuolas de diferentes tamaños algunos conteniendo material extraño no birrefringente (Silicona) (Figuras 3 – 4).
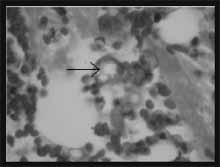
Figura 3. H-E 10x Histiocitos cargados de grasa. Figura 4. SUDAN, 40x. Confirma la presencia de grasa.
El paciente evoluciona de manera satisfactoria y no requiere de ventilación mecánica. Responde a manejo con oxígeno por ventury y líquidos endovenosos y egresa luego de tres días de hospitalización en UCI.
Discusión
La silicona (Polidimetilsiloxano) para fines estéticos se utiliza en el mundo desde hace varios años, gracias a su ausencia de inmunogenicidad y su estado estable en cuanto a propiedades físicas se refiere. (1). La aplicación ilegal intramuscular y subcutánea de silicona viene en aumento en todo el mundo, especialmente en países orientales. Por supuesto, nuestro país no está ajeno a dicho infortunio. Esta se realiza con fines estéticos, y en cantidades variables acompañada o no de sustancias oleosas. Las principales zonas de aplicación descritas en la literatura incluyen paredes vaginales, busto y glúteos (1). En la mayoría de los casos las aplicaciones se hacen en forma repetitiva. Posterior a la aplicación se practica masaje de la zona expuesta de tal forma que incrementa la presión de la sustancia en el tejido manipulado. Este incremento de la presión local induce migración de silicona y desplazamiento intravascular de la misma originando embolismo pulmonar y sistémico.
Una vez alcanzado el torrente circulatorio pulmonar, ocurre obstrucción mecánica, activacion de lipasas con peroxidación lipídica de las membranas celulares y llenamiento alveolar por incremento de la permeabilidad vascular. Esto puede ir acompañado de daño alveolar difuso así como inflamación mediada por células y reacciones de hipersensibilidad tardía (1).
En el presente artículo se revisan dos casos de embolismo pulmonar por silicona, los cuales desarrollaron falla respiratoria por lo cual recibieron soporte vital en la unidad de cuidado intensivo de adultos del Hospital Santa Clara de Bogotá, con evolución favorable y adecuada sobrevida en contraste con otros reportes de la literatura mundial (2).
Los dos pacientes que reportamos consultan por disnea severa de rapida evolución, con latencia de tres días desde la aplicación de silicona. Solo uno de ellos requirió soporte ventilatorio, sin embargo, ambos pacientes ingresaron con marcado aumento del patrón respiratorio e hipoxemia. Ninguno de nuestros pacientes se presentó con pérdida de la conciencia o dolor torácico en contraste con otros casos reportados en los que estos síntomas fueron llamativos. Otros síntomas como hemoptisis o fiebre se reportan con frecuencia en la literatura asiática (3). El pulmón parece ser el órgano con mayor deterioro de su función en la mayoría de las series (1-3). Aunque en nuestros pacientes el período de latencia se acerca al de otras series (1), se han reportado períodos tan cortos como horas (4), sin embargo, estos pacientes se presentaron con casi los mismos síntomas.
Desde el punto de vista de función pulmonar, esta descrita la presencia de hipoperfusión y trastorno de oxigenación determinados por gasimetría arterial y venosa percutáneas. Así mismo se ha encontrado patrón restrictivo en la CFV y la DLCO puede estar normal o elevada (3). En nuestros pacientes se observó un severo trastorno de oxigenación que en un caso lo llevó a requerir ventilación mecánica, pero desafortunadamente no se practicaron pruebas de función pulmonar en ninguno de los dos pacientes. El incremento del DLCO podría estar en relación con hemorragia alveolar, ya que la hemoptisis y el sangrado está documentado en uno de nuestros casos y otros reportes de la literatura (1, 3).
Además del antecedente de inyección subcutánea de silicona, y teniendo en cuenta su mayor relación con múltiples inyecciones y mayor cantidad de sustancia, el hallazgo radiológico de infiltrados alveolares periféricos que afectan principalmente la corteza pulmonar es muy sugestivo de embolismo de esta sustancia. Ante la presencia de edema pulmonar de permeabilidad o hemorragia alveolar estos infiltrados pueden hacerse difusos. La TACAR resalta este hallazgo, y se suma la presencia de engrosamiento de líneas septales probablemente relacionadas con diseminación linfática de silicona (Figura 5).
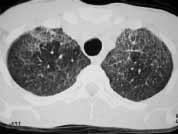
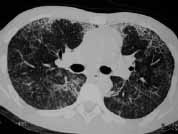
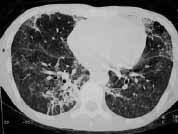
Figura 5. TACAR: Demuestra la presencia de áreas de vidrio esmerilado difuso e infiltrados alveolares en parches,
secundarios a hemorragia alveolar y embolismo por silicona.
El importante compromiso pulmonar y a veces la ausencia inicial del antecedente de aplicación de silicona, así como el deseo de ampliar el conocimiento de esta enfermedad, ha llevado a varios autores a realizar Fibrobroncoscopia y BAL. Chastre et al. encontraron células con inclusiones de silicona la cual fue confirmada con espectrofotometría infraroja y absorción atómica (4). Este hallazgo ocurre probablemente por la migración de monocitos y macrófagos desde la sangre hasta la luz alveolar. El análisis de BAL realizado en los pacientes, se acerca a estos hallazgos mostrando múltiples macrófagos vacuolados cargados de grasa y en algunos, partículas de silicona.
Desde el punto de vista fisiopatológico se semeja en gran parte al embolismo graso, y en ocasiones como se mencionó anteriormente la silicona va acompañada de sustancias oleosas utilizadas como vehículo. El aumento de presión local en los tejidos blandos tras la aplicación, y el sucesivo masaje utilizado para esparcir el material inyectado, inducen migración transvascular de dichas partículas. Se han descrito dos efectos importantes (1). El primero corresponde a una complicación mecánica. Los agregados de partículas grasas en las arterias musculares y arteriolas producen oclusión vascular con cor pulmonar agudo que puede ocasionar la muerte. La hemorragia alveolar puede explicarse por oclusión e incremento de la presión intravascular. Sin embargo, la presencia de lípidos activa las lipasas pulmonares para formar ácidos grasos libres. Esta activación puede aumentar la permeabilidad capilar e inducir hiperagregabilidad plaquetaria.
Histopatológicamente se han descrito cuatro patrones. El primero corresponde a la presencia de émbolos de silicona intravasculares, el segundo congestion y hemorragia, el tercero neumonitis aguda y por último daño alveolar difuso. Cualquier patrón puede acompañarse de múltiples émbolos de silicona (1). Solomons et al sugiere la búsqueda de estas partículas en tejidos diferentes al pulmón (5). Algunas complicaciones sistémicas incluyen: linfadenopatías, artritis, reacción a cuerpo extraño y enfermedad del tejido conectivo.
La segunda manifestación (neumonitis aguda) ocurre por influjo de neutrófilos, eosinófilos y macrófagos hacia la luz alveolar. Se ha descrito hipersensibilidad mediada por células y activación humoral con anticuerpos antisilicona circulantes (6).
El curso no fatal de los casos presentados contrasta con la alta mortalidad reportada a nivel mundial. Las causas de la evolución favorable incluyen: consulta temprana, bajas dosis aplicadas y ausencia de aplicaciones previas. El uso de pulsos de esteroides en el paciente con hemorragia alveolar podría haber contribuido a la buena evolución.
Desafortunadamente ninguno de nuestros pacientes tuvo estudio histopatológico, aunque uno de ellos se presentó con hemorragia alveolar clínicamente evidente.
En conclusión, los bajos recursos económicos de la población colombiana pone en alto riesgo a los pacientes de sufrir inyecciones ilícitas de silicona, las cuales pueden llevar por mecanismos mecánicos e inmunológicos a falla respiratoria, con una alta mortalidad.
Bibliografía
1. Kyung Ch, et al. Clinicopathologic Review of Pulmonary Silicone Embolism with Special Emphasis on the Resultant Histologic Diversity in the lung – A review of Five Cases – . Yonsei Med J.2002; 43: 152-159.
2. Vilde F, et al. (Fatal neumopathy linked to subcutaneous injection of liquid silicone into soft tissue). Ann Pathol 1983;4:307-12. Abstract.
3. Lai YF, et al. Acute pneumonitis after subcutaneous injections of silicone for augmentation mammaplasty. Chest. 1994; 106 (4):1152-5.
4. Chastre J, et al. Acute and latent pneumonitis after subcutaneous injections of silicone in transsexual men. Am Rev Respir Dis. 1987; 135(1):236-40.
5. Solomons ET, Jones JK. The determination of polydimethylsiloxane (silicone oil) in biological materials: a case report. J Forensic Sci. 1975; 20(1):191-9 (Abstract).
6. Goldblum RM, et al. Antibodies to silicone elastomers and reactions to ventriculo-peritoneal shunts. Lancet 1992; 340: 510.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO