Resumen parte I: utilidad clínica de la combinación 17-b estradiol y acetato de noretisterona en pacientes con menopausia
El estudio incluyó mujeres menopáusicas de 45 a 59 años, sin medicación previa y sin enfermedades graves. Se evaluaron sus niveles de lípidos, función hepática y biopsias endometriales, así como síntomas y calidad del sueño. Se repitieron pruebas y biopsias periódicamente. Los autores concluyeron que la combinación de 2 mg de 17 beta estradiol y 1 mg de acetato de noretisterona fue efectiva para aliviar los síntomas menopáusicos, aunque el sangrado vaginal fue el efecto secundario más común, que tendió a disminuir con el tiempo.
Los resultados mostraron mejoras significativas en los niveles de colesterol y en los síntomas menopáusicos a lo largo del estudio. Los efectos secundarios principales fueron sangrado vaginal, mastodinia y cefalea, pero disminuyeron con el tiempo. La mayoría de las biopsias endometriales no mostraron cambios significativos.
Parte 2: utilidad clínica de la combinación 17-b estradiol y acetato de noretisterona en pacientes con menopausia
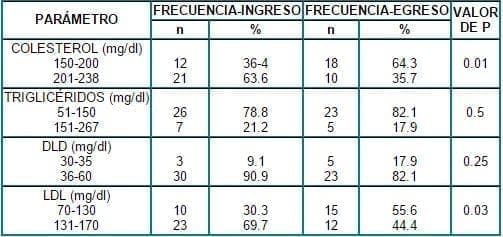
Los niveles de colesterol, triglicéridos, HDL y LDL se dividieron cada uno en dos estratos de acuerdo a los valores reportados por el laboratorio como normales. El número de pacientes con niveles de Colesterol y LDL normales (<200 y <130 mg%, respectivamente) al finalizar el estudio, fue mayor con respecto al ingreso, diferencias que fueron estadísticamente significativas. En los niveles de HDL y de triglicéridos, no hubo diferencias. Tabla 2.
Tabla 2. Valores de lípidos al ingreso y al egreso del estudio
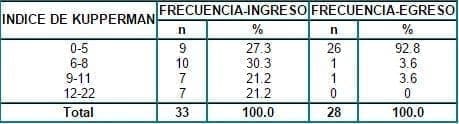
El índice de Kupperman se agrupó en 4 categorías, tomando como valores de referencia en cada estrato la distribución por cuartiles de las pacientes al momento de ingreso al estudio, cuando sólo 27.3% de las pacientes al ingreso presentaron un puntaje de 5 o menor, mientras que un año después, al egreso del estudio éste aumentó a 92.86% (p = 0.000). Tabla 3.
Tabla 3. Evolución del índice de Kupperman
Ninguna paciente presentó un puntaje mayor de 11 al final del estudio y todas presentaron mejoría en su sintomatología. Grafica 2.
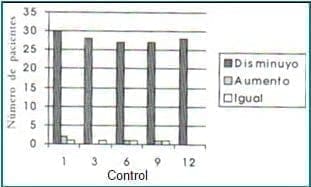
Gráfica 2. Evolución del índice de Kupperman.
Prueba de rango con signos de Wilcoxon (p = 0.000), en todos los controles
Al determinar los parámetros individuales según índice de Kupperman el más frecuente al ingreso fueron los fogajes y el menos frecuente los calambres en 30 pacientes que no los presentaron. Todos los parámetros presentaron mejoría estadísticamente significativa durante el transcurso de la terapia, excepto los calambres, síntoma que se presentó al ingreso sólo en 3 pacientes y todas refirieron disminución en la intensidad de este síntoma al finalizar el estudio. Gráfica 3.
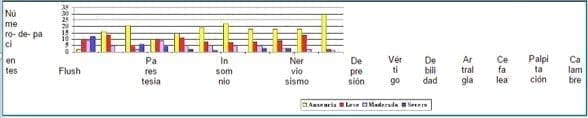
Gráfica 3. Características del índice de Kupperman al ingreso
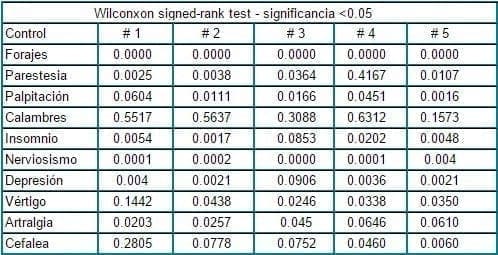
En el caso de los fogajes, las parestesias, el insomnio, el nerviosismo, la depresión, y las artralgias, hubo una disminución significativa del síntoma desde el primer control. En el caso del vértigo y las palpitaciones, la disminución del síntoma se reportó a partir del segundo control y la cefalea sólo a partir del cuarto control, siendo el más tardío de todos los síntomas en desaparecer. Tabla 4.
Tabla 4. Valor de P del índice de Kupperman en cada control
La adherencia al tratamiento se clasificó como total en el caso de recibir en cada mes más de 90% de las tabletas y parcial en caso de pérdida de más de 10% de la terapia. En cada control la adherencia fue de 96%, 83%, 85%, 93%, 85% respectivamente, con diferencias no significativas a lo largo del estudio.
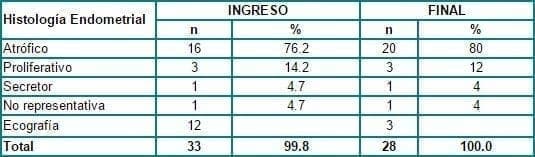
Al ingreso se le realizó biopsia endometrial a 21 pacientes (64%) las cuales fueron informadas así: 16(76.2%) atróficas, 3(14.2%) proliferativas, 1(4.7%) secretora tardía y 1 (4.7%) como no representativa. En los 12 casos restantes, por imposibilidad técnica de realizar la biopsia, se practicó ecografía transvaginal la cual fue informada con espesor endometrial menor de 3 mm en todos los casos (atrofia).
Al egreso se realizó biopsia de endometrio a 25 pacientes de las cuales 20 (80%) fueron atróficas, 3(12%) proliferativas, 1(4%) secretora tardía y 1(4%) no representativa. Las diferencias no fueron significativas. Tabla 5.
Tabla 5. Evolución del tejido endometrial
Los efectos indeseables más frecuentes en el primer control fueron sangrado vaginal de moderado a severo en 18 pacientes (55%), mastodinia 11(33%) y cefalea 4(12%), con disminución de todos ellos al final así: sangrado 0 pacientes, mastodinia 2(7%) y cefalea 2 (7%). En todos los casos la diferencia fue significativa desde el punto de vista estadístico. Gráfica 6.
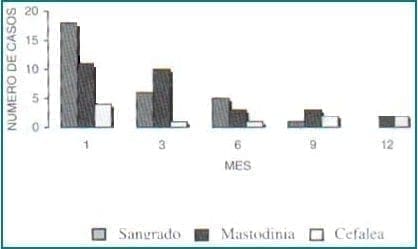
Gráfica 6. Efectos indeseables según control
Discusión
45% de las mujeres premenopáusicas y el 85% de las postmenopáusicas experimentan síntomas vasomotores o fogajes1, los cuales se pueden presentar en cualquier ocasión siendo más frecuentes 5 años antes o después de la menopausia.
Clínicamente los fogajes se experimentan como una sensación de calor, seguida de enrojecimiento de la piel de cara y cuello, seguida de sudoración profusa.
También se presenta aumento del pulso (100-120 pulsaciones por minuto) cambios en la temperatura corporal y caída de la resistencia periférica que desencadenan mareos e hipotensión.
La duración y frecuencia son variables pero los fogajes usualmente duran 1-2 minutos. Se han informado hasta 54 episodios en 24 horas2-3. Se ha mostrado con terapia de reemplazo estrogénico TRE, con estrógenos conjugados equinos (ECE) significativa reducción de la presencia de fogajes4.
La adición de acetato de medroxiprogesterona, AMP, no inhibe ni sinergiza con los estrógenos en la reducción o aumento de los fogajes. También se ha visto igual inhibición con la adición de progesterona micronizada. Además con ECE, comparado con placebo se ha demostrado disminución en el insomnio y la latencia del sueño5.
Recientemente se ha reportado disminución de los síntomas vasomotores en frecuencia e intensidad en un período de 12 semanas, con administración continua de estrógenos y acetato de noretindrona transdérmica6 y una impacto mayor, y más rápido sobre la reducción de los fogajes con estrógenos orales mas acetato de noretindrona comparado con placebo.
También se ha publicado la reducción de los síntomas vasomotores con el uso de estrógenos esterificados o estrógenos esterificados con metiltestosterona, este último, un andrógeno débil7.
Terapia hormonal de reemplazo con 2 mg de 17 b-estradiol y 1 mg de acetato de noretisterona
Esta terapia hormonal mostró en el presente estudio ser una adecuada alternativa de manejo para la disminución de la sintomatología vasomotora y sicoafectiva en pacientes con síndrome menopáusico instaurado.
El índice de Kupperman tanto global, como cada uno de sus parámetros individuales presentaron disminución tanto en la frecuencia como en la severidad de los síntomas a pesar del número reducido de pacientes (n 33) incluidos en el estudio; en la mayoría de estos parámetros, la recuperación se presenta desde el primer control, es decir al primer mes de haber iniciado la terapia.
El único síntoma que no mostró disminución estadísticamente significativa fue la presencia de calambres; esto probablemente es debido a falta de poder del estudio por el tamaño reducido de la muestra y que sólo 3 pacientes refirieron este síntoma al ingreso.
Recientes hallazgos del estudio de la enfermeras de Boston8 confirman que reduciendo los factores de riesgo a través de la dieta, la modificación del estilo de vida, la TRH y el abandono del cigarrillo, alcanza tremenda reducción en eventos cardiovasculares.
Cincuenta millones de mujeres en los EE UU tienen colesterol por encima de lo deseable, 200 mg/dl; más del 50% de mujeres mayores de 55 años tienen colesterol total > 240 mg/dl9. En estudios observacionales la TRH parece que protege contra la enfermedad cardiovascular (ECV). Un análisis de esos estudios muestran un 38-50% de mejoría en el riesgo de ECV10.
Tamizaje de lípidos
Por otra parte, el Panel Nacional para la Educación en Colesterol (NCEP) recomienda un tamizaje de lípidos, para todos los pacientes con colesterol > 200 mg/dl y HDL < 35 mg/dl11-12. Sin embargo, aunque niveles de HDL < de 35 mg/dl se identifican como factor de riesgo independiente para ECV, tal vez niveles < 45 mg/dl podrían ser considerados como un factor de riesgo para las mujeres.
En nuestro estudio, además del beneficio en la disminución de la sintomatología, se encontró una disminución en los niveles de colesterol y LDL, lo cual concuerda con otros esquemas y otros tipos de TRH.
No hubo diferencias en los niveles de triglicéridos. La concentración de HDL disminuyó en algunas pacientes sin que se encontraran diferencias estadísticamente significativas. Sin embargo, este resultado no es concluyente por falta de poder del estudio, lo cual se dilucidará cuando la muestra sea de mayor tamaño.
Sangrado anormal
En el esquema combinado continuo, el sangrado anormal se presenta indistintamente como metrorragias, menorragias e hipermenorreas.
La hipermenorrea es consecuencia de un aumento relativo de estrógenos. Se presenta principalmente cuando se administra la terapia combinada en tomas separadas. En presentaciones que tienen ambos componentes en la misma píldora, es menos frecuente este tipo de sangrado.
El manejo del sangrado en estos casos esta orientado a disminuir la dosis del estrógeno o aumentar la del progestágeno, lo cual es más fácil de llevar a cabo cuando el estrógeno y el progestágeno se administran en dosis separadas.
En la terapia continua con medicación combinada en una dosis, se presentan más frecuentemente, metrorragias y menorragias. La histología endometrial ha sido de tipo proliferativo en estas pacientes y por consiguiente lo indicado sería el incremento del progestágeno13.
Con este esquema, el 56% de los pacientes muestran atrofia a los seis meses de tratamiento.
A pesar de la alta frecuencia de sangrado vaginal al inicio de esta terapia combinada de17 b estradiol y acetato de noretisterona, como se ha reportado con otros esquemas terapéuticos, a medida que aumenta el tiempo de la terapia ésta tiende a desaparecer sin que se requiera complementar con otras medidas terapéuticas.
Adicionalmente no se altera con el transcurso del tiempo la adherencia al tratamiento probablemente por la marcada mejoría en los síntomas vasomotores y en el estado emocional de los pacientes. Por lo anterior podemos concluir que la presencia de efectos indeseables al inicio de la terapia no es una indicación para suspender la medicación, sino por el contrario, nos habla de la necesidad de una adecuada educación para la paciente, enfatizando en la desaparición de los síntomas con el transcurso del tiempo.
Algunos autores han recomendado la toma de la biopsia de endometrio antes del inicio de la TRE/TRH, pero la baja incidencia del cáncer de endometrio en una población de mujeres sin irregularidades, es muy bajo (1.5%) para justificarlo como un procedimiento de rutina. Una condición premaligna se presenta aproximadamente en un 5% o menos, en pacientes con sangrado postmenopáusico inexplicable14-15.
En mujeres postmenopáusicas asintomáticas la incidencia de hiperplasia atípica o de cáncer de endometrio es de 0.76%. Además el grado histológico del tumor es bajo y la sobrevida a los 5 años es de 98%. Estas estadísticas limitan la utilización rutinaria de la biopsia sólo a pacientes con sangrado anormal sin explicación.
En pacientes con tratamiento combinado cíclico quienes reciben progestágenos durante 10-14 días, la biopsia del endometrio sólo sería necesaria cuando hay un sangrado abundante, irregular y prolongado.
Para este estudio no se presentaron alteraciones patológicas a nivel endometrial, sin embargo para establecer una clara seguridad se requiere seguimiento de un mayor número de pacientes, como también un mayor período de seguimiento por la baja frecuencia de patología endometrial reportada en la literatura con esquemas terapéuticos similares; sin embargo, es importante resaltar que ninguna de las pacientes que finalizó el estudio mostró cambios neoplásicos en el estudio patológico.
En el caso de las 5 pacientes que se retiraron del estudio, una se retiró después del cuarto control por salida del país refiriendo mejoría en los síntomas con una disminución en el índice de Kupperman de 11 a 5 y sin referir ningún efecto indeseable
Una paciente se retiro después del primer mes de terapia (40 días) en su primer control por el hallazgo de cifras de tensión arterial diastólica mayor de 110 mm de Hg., que no consideramos se pueda atribuir al tratamiento.
La paciente no refirió ningún efecto indeseable relacionado con la medicación. Tres pacientes no asistieron al tercer control y no se logró determinar la causa del abandono, sin embargo las tres refirieron en el segundo control la presencia de síntomas indeseables como sangrado vaginal moderado y mastodinia, que consideramos son efectos esperados en los primeros meses de terapia que no justifican la interrupción del medicamento.
Reconocimiento
Este trabajo fue realizado con un aporte de Laboratorios Schering de Colombia como parte de un “grant” de investigación mundial.
Referencias
- 1. Bachman GA. Vasomotor flushes in menopausal women. Am J Obstet Gynecol 1999; 180: S312-6.
- 2. Konemberg F. Hot flashes. IN: Lobo RA, editor. Treatment of the postmenopausal woman: Basic and clinical aspects. 2nd ed. Philadelphia: Lippincot, Williams & Wilkins, 1999; 157-77.
- 3. Dennerstein L, Dudley EC, Hoper JL et al. A prospective population _based study of menopausal symptoms. Obstet Gynecol 2000; 96: 351-8.
- 4. Greendale GA, Reboussin BA, Hogan P et al. Symptom relief and side effects of postmenopausal hormones: Results from the postmenopausal Estrogen/progestin Interventions Trial. Obstet Gynecol 1998; 92: 982-8.
- 5. Schiff I, Regestein Q, Tulchinsky D et al. Effects of estrogens on sleep and psychological state of hypogonadal women JAMA 1979; 242: 2405-14.
- 6. Notelovitz M, Cassel D, Hille D et al. Efficacy of continuos sequential transdermal estradiol and noretindrone acetate in relieving vasomotor symptoms associated with menopause Am J Obstet Gynecol 2000; 182: 7-12.
Bibliografía
- 7. Watt NB, Notelovitz M, Timmons MC et al. Comparison of oral estrogens plus androgens on bone mineral density, menopausal symptoms, and lipid-lipoprotein profiles in surgical menopause Obstet Gynecol 1995; 85: 529-37.
- 8. Stampfer MJ, Hu FB, Manson JE et al. Primary prevention of coronary heart disease in women through diet and lifestyle N Engl J Med 2000; 343:16-22.
- 9. American Heart Association. 2000 heart and stroke statistical update. Dallas, TX: American Heart Association, 2000; 11-21.
- 10. Grodstein F, Stamper MJ, Colditz GA et al. Postmenopausal hormone therapy and mortality. N Engl J Med 1997; 336: 1769-75.
- 11. National Cholesterol Education Program Expert Panel on detection, evaluation, and treatment of high blood cholesterol in adults. Circulation 1994; 89: 1333-445.
- 12. Expert Panel on detection, evaluation, and treatment of high blood cholesterol in Adults. JAMA 1993; 269: 3015-23.
- 13. Gómez G, Bueno M, Cuadros A & col. TRH y sangrado anormal. Rev Col Menopausia 2001; 7: 159.
- 14. Thomas AM, Hickey M, fraser IS. Disturbances of endometrial bleeding with hormone replacement therapy: a Review. Human Reprod 2000 Aug 15 Suppl 3:7-17.
- 15. Ettinger B, Li DK, Klein R. Unexpected vaginal bleeding and associated gynecologic care in postmenopausal women using hormone replacement therapy: comparison of cyclic versus continuous combined schedules. Fertil Steril 1998; 69: 865-9.
Preguntas frecuentes
¿Qué hace el acetato de noretisterona?
El acetato de noretisterona es un progestágeno sintético que se utiliza en medicina para una variedad de propósitos. Entre los más comunes están:
Anticonceptivo: se puede utilizar solo o en combinación con estrógeno como anticonceptivo hormonal para prevenir el embarazo.
Terapia de reemplazo hormonal (TRH): en mujeres menopáusicas, puede administrarse como parte de la terapia de reemplazo hormonal para aliviar los síntomas asociados con la menopausia, como los sofocos y la sequedad vaginal.
Tratamiento de trastornos menstruales: puede ayudar a regular el ciclo menstrual en mujeres con trastornos menstruales, como el síndrome de ovario poliquístico (SOP) o el sangrado uterino disfuncional.
Endometriosis: en casos de endometriosis, puede utilizarse para reducir el crecimiento del tejido endometrial fuera del útero y aliviar los síntomas asociados, como dolor pélvico y sangrado irregular.
Cáncer de mama: en algunos casos de cáncer de mama, puede ser parte de la terapia hormonal para reducir el crecimiento del tumor.
Es importante destacar que el acetato de noretisterona solo debe usarse bajo la supervisión y prescripción de un médico, ya que su uso incorrecto o sin supervisión médica puede tener efectos secundarios no deseados y riesgos para la salud.
¿Qué efectos tiene la noretisterona?
La noretisterona, un progestágeno sintético, puede tener varios efectos, que pueden variar según la dosis, la forma de administración y la condición médica específica para la que se esté utilizando. Estos son algunos de los efectos más comunes:
Efectos anticonceptivos: la noretisterona, cuando se usa como anticonceptivo hormonal, inhibe la ovulación y hace que el moco cervical sea menos favorable para la fertilización, lo que ayuda a prevenir el embarazo.
Cambios en el ciclo menstrual: puede causar cambios en el ciclo menstrual, como sangrado irregular o ausencia de menstruación, especialmente durante los primeros meses de uso.
Alivio de síntomas menopáusicos: en mujeres menopáusicas que reciben terapia de reemplazo hormonal, la noretisterona puede ayudar a aliviar los sofocos, la sequedad vaginal y otros síntomas asociados con la menopausia.
Efectos sobre el endometrio: la noretisterona puede afectar el endometrio, el revestimiento del útero, inhibiendo su proliferación excesiva. Esto puede ser útil en el tratamiento de trastornos como la endometriosis o el sangrado uterino disfuncional.
Efectos sobre los tejidos mamarios: en algunos casos de cáncer de mama, la noretisterona puede ser parte de la terapia hormonal para reducir el crecimiento del tumor.
Efectos secundarios: como cualquier medicamento, la noretisterona puede tener efectos secundarios, que pueden incluir náuseas, cambios en el apetito, sensibilidad mamaria, cambios de humor, dolores de cabeza y retención de líquidos, entre otros. Es importante hablar con un médico sobre cualquier efecto secundario experimentado mientras se toma este medicamento.
Es importante tener en cuenta que estos son solo algunos de los efectos posibles y que la respuesta individual puede variar. Siempre es recomendable hablar con un médico antes de comenzar cualquier tratamiento con noretisterona para comprender completamente los riesgos y beneficios potenciales.
¿Qué hormona es la noretisterona?
La noretisterona es un tipo de hormona progestágeno, específicamente un derivado sintético de la 19-nortestosterona. Los progestágenos son un grupo de hormonas sexuales que desempeñan un papel importante en el ciclo menstrual y la reproducción en las mujeres, así como en otras funciones fisiológicas en ambos sexos.
La noretisterona se utiliza en una variedad de formulaciones farmacéuticas, como píldoras anticonceptivas, terapia de reemplazo hormonal y tratamientos para trastornos menstruales, endometriosis y otros problemas de salud relacionados con los niveles de progestágeno en el cuerpo.
¿Qué efectos tiene la progesterona en la mujer?
La progesterona es una hormona crucial en el ciclo menstrual y en el embarazo. Sus efectos en el cuerpo de la mujer son diversos y abarcan diferentes sistemas y funciones fisiológicas. Algunos de los efectos principales de la progesterona en la mujer son:
Regulación del ciclo menstrual: la progesterona es esencial para la fase lútea del ciclo menstrual. Ayuda a preparar el revestimiento del útero (endometrio) para la implantación del óvulo fecundado y mantiene un entorno adecuado para el embarazo.
Mantenimiento del embarazo: durante el embarazo, la progesterona ayuda a mantener el revestimiento del útero y prevenir contracciones uterinas prematuras que podrían provocar un aborto espontáneo.
Desarrollo de las glándulas mamarias: la progesterona es importante para el desarrollo de las glándulas mamarias durante el embarazo, preparándolas para la producción de leche.
Regulación del sistema nervioso central: la progesterona puede tener efectos en el sistema nervioso central, incluida una influencia sobre el estado de ánimo y el comportamiento. Algunas mujeres pueden experimentar cambios de humor durante el ciclo menstrual debido a las fluctuaciones en los niveles de progesterona.
Control de la temperatura corporal: durante la fase lútea del ciclo menstrual, la progesterona puede elevar ligeramente la temperatura basal del cuerpo. A menudo se utiliza en métodos de seguimiento de la ovulación.
Efectos sobre el metabolismo y la retención de líquidos: la progesterona puede influir en el metabolismo y la retención de líquidos en el cuerpo. Esto puede afectar el peso y la sensación de hinchazón en algunas mujeres.
Estos son solo algunos de los efectos principales de la progesterona en el cuerpo de la mujer. Es una hormona clave en la salud reproductiva y el bienestar general de las mujeres.