ecomendaciones para el manejo y Diagnóstico durante el Climaterio Asociación Colombiana de Menopausia
Participantes
Gabriel Acuña D. M.D. Ginecólogo – Obstetra Tesorero Asociación Colombiana de Menopausia.
Carrera. 21 No. 95 – 21 Teléfonos 91 / 6162970 Santa Fé de Bogotá.
María del Pilar Barrera D. Nutricionista Dietistas Docente Departamento de Nutrición. Facultad de Medicina. Universidad Nacional. Carrera. 76 C No. 41 G – 64 Sur. Teléfono: 91 / 2732626 – 2692626. Santa Fe de Bogotá.
Edgar Cortés R. Terapeuta Físico Instructor Asociado. Departamento de Terapias. Facultad de Medicina. Universidad Nacional. Carrera. 22 No. 46-70 Consultorio. 601 Teléfono: 91 / 2852620 – 2854372. Santa Fe de Bogotá.
Israel Díaz R. M.D. Ginecólogo Clínica de Menopausia de Barranquilla. Calle 71 No. 41-46 Teléfono: 758 / 354574 – 342008 Barranquilla
Rosemary Díaz del Castillo. Nutricionista Dietista Universidad Nacional de Colombia Secretaria Capítulo Distrito Capital, Asociación Colombiana de Menopausia Carrera 52 A No. 174-51 Int. 5. Teléfonos: 91/2010877 – 6717647. Santa Fe de Bogotá
Wiltraut Gerstner B. M.D. Medicina Física y Rehabilitación Calle 9 D No. 29-B-49 Teléfono: 92 / 5564949. Cali
Gustavo Gómez T. M. D. Ginecólogo – Endocrinólogo Jefe Sección Endocrinología e infertilidad del Departamento de Ginecología y Obstetricia y Profesor Titular de la Universidad del Valle. Centro Médico Imbanaco – Of. 417 Teléfonos: 92 / 5584303 – 5584748. Fax: 92/ 5584798. – Cali.
Dora Luz González, M.D. Psiquiatra Instituto de Ciencias de la Salud CES y Clínica Las Vegas Calle 2 Sur No. 46 – 55 Cons. 517. Teléfono: 94/ 2689472 Medellín.
Roberto Jaramillo U. M.D. Ginecólogo – Obstetra Profesor Titular del Departamento de Ginecología y Obstetricia de la Facultad de Medicina del Colegio Mayor del Rosario – Hospital San José. Calle 10 No. 18 – 75. Teléfono: 91/ 2015862 – Calle 64 No. 7-42 Cons. 202 Teléfono: 91/ 2492356 – Santa Fe de Bogotá.
Luz A. Ledesma R. Ginecóloga – Obstetra Policlínica Regional – Calle 51 No. 27 A -60 Teléfono: 976 / 473520. Bucaramanga.
Jaime Machicado H. M. D. Ginecólogo – Obstetra Ginecólogo del ISS de Cúcuta. Centro Médico Norte.
Avenida 1 No. 17-93 Cons. 205 Teléfonos: 975/ 712622 – 718957 – 719927. Fax: 975/ 712084. Cúcuta.
Mauricio R. Mendieta, M.D. Ginecólogo – Obstetra Instructor Ad-hoc de Ginecología y Obstetricia de la Universidad Javeriana y Director Científico de química Schering Colombiana S. A. Calle 18 A No. 33 – 15. Teléfonos: 91 / 2011877 – 2477801. Calle 93B No. 17-12 Cons. 413 Teléfonos: 91/ 6182518 – 6184024. Santa Fe de Bogotá.
Edgar Meza D. M.D. Ginecólogo – Obstetra Vicepresidente Asociación Colombiana de Menopausia. Apartado Aéreo 50881. Teléfonos: 958 / 450564 – 343821. Barranquilla.
William Onatra H. M.D. Ginecólogo – Endocrinólogo Profesor Asociado Departamento de Obstetricia y Ginecología. Universidad Nacional de Colombia. Unidad de Biología Reproductiva. Instituto Materno Infantil. Presidente Asociación Colombiana de Menopausia. Carrera 9 No. 48 – 51 Cons. 206. Teléfono: 91/2323656. Santafé de Bogotá.
Alfredo Ruiz R. M.D. Ginecólogo – Obstetra Instructor Asociado del Departamento de Ginecología y Obstetricia del Hospital San José de Bogotá, del Colegio Mayor del Rosario. Calle 50 No. 7-72 Cons 602., Teléfonos 91 / 3100761 . Santa Fe de Bogotá.
Fabio Sánchez E. M. D. Ginecólogo – Endocrinólogo Profesor Titular actualmente ad-honorem del Departamento de Ginecología y Obstetricia de la Universidad de Antioquia – Clínica del Prado. Teléfono: 94/ 2633400. Medellín.
Jaime Urdinola M.D. Ginecólogo – Endocrinólogo Secretario Asociación Colombiana de Menopausia.
Carrera 21 No. 95-21. Teléfono: 91/ 6162970 Fax: 91 / 2150265. Santa Fe de Bogotá.
Clara Ruth Vargas A. Nutricionista Nutricionista del Instituto Materno Infantil. Carrera 5B No. 33-06 Sur. Teléfonos: 91 / 2068404 – 4121799. Santa Fe de Bogotá.
Introducción
El 5 de noviembre de 1994, durante la primera Asamblea Nacional de Delegados de la Asociación Colombiana de Menopausia, llevada a cabo en la ciudad de Santa Fe de Bogotá, se realizó un curso / taller, con el propósito de producir un documento que sirviera como la primera declaración de consenso sobre el tema.
No sólo durante la discusión de los temas en búsqueda del anhelado consenso, sino desde los primeros momentos en que se comenzó a organizar la reunión, se polemizó bastante acerca de si los temas, los conferencistas elegidos o participantes serían los adecuados, si las conclusiones obtenidas serían lo suficientemente dicientes y significativas, y si una declaración así sería lo suficientemente representativa de los procedimientos que se llevan a cabo en nuestro país.
La publicación de esta declaración se hace un poco más de dos meses después de la reunión anotada, y se constituye en el primer número de la Revista de Menopausia.
La publicación periódica de la Asociación refleja el pensar y el sentir de los presentes en la reunión, quienes representaban las diferentes zonas geográficas de la nación así como los grupos que se encuentran trabajando activamente en estas tareas.
Esto no podría haberse llevado a cabo sin una gran cantidad de ayuda de diferentes fuentes.
Agradecemos a Química Schering Colombia, quien proporcionó el apoyo financiero para reunir a los delegados y conferencistas en la ciudad de Santa Fe de Bogotá, especialmente a Luz Marina Cortés y Víctor Moreno sus representantes, quienes contribuyeron con la logística de la reunión.
Así mismo, a todas las Compañías farmacéuticas que con su apoyo financiero han hecho posible la edición de este primer Número de la revista, y que aparecen listadas aparte.
Finalmente, debemos agradecer a todos nuestros colegas de este campo del saber y de al labor, a 18 expertos que se comprometieron a aportar sus conocimientos y sus experiencia, quienes dieron su tiempo, sus pensamientos y quienes en una forma libre y espontánea compartieron su trabajo.
Estaríamos muy complacido, si los lectores llegan a pensar que nuestros esfuerzos valieron la pena.
William Onatra Jaime Urdinola
Presidente Secretario
I. Diagnóstico y manejo de la mujer durante el Climaterio
1.1 Objetivo
-
Mejorara y promover la calidad de vida en esta etapa de la vida.
-
Prevenir la mortalidad prematura, manteniendo sus funciones físicas, mentales y sociales, permitiéndole a la mujer llevar una vida autónoma e independiente.
-
Detección temprana y el tratamiento de las consecuencias del hipoestrogenismo, especialmente a nivel genital, urinario, en la piel y el esqueleto.
-
Oportuno tratamiento de los problemas cardiovasculares y cerebrovasculares como la hipertensión arterial, las dislipidemias, la Diabetes mellitus.
-
Campañas para evitar el consumo de tabaco y alcohol o la dieta inadecuada.
-
Prevención y detección de enfermedades mentales, periodontales, de la visión y del oído.
-
Prevención del cáncer, básicamente del genital, a nivel de la mama y el colon.
1.2 Diagnóstico
-
Aquella mujer quien siempre ha tenido ciclos menstruales regulares y cuya última hemorragia menstrual normal se produjo por lo menos en un año antes.
-
En aquella a quien por cualquier causa, se le practica una histerectomía y además se le realiza oforectomía bilateral.
-
Las oleadas de calor diurnas así como la sudoración nocturna, son prácticamente signos diagnósticos.
-
La ausencia de humedad vaginal puede ser un fuerte indicador. La disminución de la libido, la sensación de pérdida de la energía, la cefalea frecuente o la depresión, pueden ser también indicadores si se combinan con los síntomas anteriores.
-
La hipermenorrea o la irregularidad menstrual en la 5ª. Década de la vida son otros indicadores también.
-
En los casos de duda, pueden realizarse las siguientes determinaciones hormonales con los valores prácticamente confirmatorios: FSH>50 u/1 ó 180 pmol/1.
-
La atención médica de rutina o de control se presentará en forma anual, y ésta debe incluir, además de la historia clínica detallada y del examen físico completo, tensión arterial, peso, talla, énfasis en el examen de los senos y de la pelvis, (toma de citología cérvico-vaginal), el tacto vaginal y el tacto rectal.
NOTA: La toma de la talla es tan sencilla, que permite en muchos casos sospechar una fractura vertebral. -
Se debe prestar un servicio directo a través de personal especializado, sobre las necesidades nutricionales, la actividad física, la prevención de accidentes, sobre los problemas a nivel laboral, sexual, conyugal y de familia, así como atención a los hábitos inadecuados.
-
Se debe recomendar el control anual por parte del odontólogo, del oído y de la vista a los 40-50 y 60 años en forma rutinaria y posteriormente cada año.
-
La consulta de control acerca de los hallazgos o diagnósticos realizados en la primera consulta, o para valorar el impacto del tratamiento establecido, debe realizarse 3 meses después de la primera visita.
1.3 Exámenes básico de laboratorio
-
Glicemia basal y postprandial
-
La determinación de colesterol, no sólo del valor total sino de sus fracciones alta y baja densidad, así como de los triglicéridos debe hacerse en primera consulta, anual hasta los 60 años si no existen anormalidades, o cada 3 meses según criterio médico cuando existan problemas metabólicos.
-
La determinación de sangre oculta en una muestra seriada de materia fecal en número de 3 en forma anual, para la prevención del cáncer de colon.
-
No hubo consenso para determinar en forma rutinaria a los 45 y 60 años la TSH, por lo cual esto queda sujeto al juicio médico sobre cada caso.
– Imágenes diagnósticas
-
La mamografía debe solicitarse con la periodicidad necesaria de acuerdo con los factores de riesgo, pero hubo consenso para solicitarla a partir de los 40 años de edad. Después de los 50 debe realizarse en forma anual.
-
El consenso fue muy fuerte acerca de la gran utilidad de la osteodensiometría, la cual debe realizarse de acuerdo con su disponibilidad.
-
Ecografía pélvica anual cuando existen los ovarios.
– Anatomía Patológica
-
Biopsia Endometrial
Se debe realizar: hemorragia pre y postmenopáusica, en hemorragia post-terapia hormonal de sustitución. No se encontró consenso para realizarla de forma rutinaria.
-
Citología vaginal anual.
– Inmunizaciones
- Refuerzo para el Tétano y la difteria a los 40-50 y 60 años. Anual contra la gripa desde los 65 años, así como contra el pneumococo.
– Suplemento Nutricional.
- Debe administrarse un suplemento de calcio elemental de 1 gramo diario para la mujer que recibe sustitución hormonal y de 1.5 gramos diarios para quien no la recibe.
1.4 Tratamiento Hormonal
-
Esta indicado 1) Falla ovárica prematura y en ooforectomía antes de los 40 años. 2) Hemorragia uterina Disfuncional premenopáusica. 3) Oleada de calor y atrofia genital. 4) Postmenopausia. Contraindicaciones: 1) Antecedentes de neoplasia hormono dependiente (seno, ovario. 2) Trombosis reciente, Hipertensión maligna.
Se suspenderá el tratamiento en caso de: Cefalea, reacción al medicamento.
-
Como prevención de los problemas cardiovasculares y de las secuelas de la osteroporosis.
-
La decisión de la pacientes para llevar a cabo voluntaria y libremente este tipo de tratamiento, dependerá de la información médica adecuada sí como de su grado de motivación para continuar con él, la cual estará basada en el conocimiento de sus riesgos y beneficios.
-
Hubo consenso acerca de la administración hormonal oral, 0.625 mg de estrógenos equinos conjugado, o 2 mg de valerianato de estradiol como equivalentes. Se deben asociar a un gestágeno si la mujer aún conserva su útero. En el caso de no tener útero, no hubo consenso definitivo acerca de no asociar el gestágeno, quedando esto a criterio médico.
(Lea También: Imcumplimiento de la Terapia de Suplencia o reemplazo Hormonal (THS))
II Riego Cardiovascular
2.1 Algunos Datos Demográficos
De acuerdo con el DANE (Departamento Administrativo Nacional de Estadística), el censo de 1993 demostró que existían más de 18 millones de mujeres en Colombia para esa fecha, casi 4.100.000 mujeres mayores de 40 años.
De acuerdo con las proyecciones, habrá 6 millones de mujeres mayores de 50 años para el año 2000.
Y aunque en 1992, la primera causa de muerte informada era la violencia, el infarto agudo de miocardio se encontraba en 2° lugar y la enfermedad cerebrovascular en el décimo lugar.
Estas cifras son muy similares a las que se presentan en los países desarrollados, los cuales presentan una población con un número considerable de mujeres postmenopáusicas.
– Prevención y diferencia de género
Asimismo, las diferencias en el género para presentar problemas cardiovasculares, dejan de ser protectoras para la mujer apenas se presenta la menopausia.
Las medidas preventivas de estos problemas son las que contribuirán a disminuir la mortalidad hasta en un 60-50%. Y aunque la mayoría de la investigación se ha realizado en hombres, la intervención sobre el riesgo llega a ser similar tanto en hombres como en mujeres.
Por lo tanto, hoy en día se considera que la terapia hormonal, postmenopáusica es un componente legítimo de cuidado preventivo.
Aunque deba aclararse, que hasta el momento solo se cuenta con escasos estudios clínicos aleatorizados grandes y suficientes, que permitan resolver la pregunta acerca de si la terapia hormonal postmenopáusica reduce concluyentemente el riesgo cardiovascular en las mujeres.
Los datos para analizar esta problemática desde el punto de vista de mujeres de diferentes razas o condición socio-económica son aún estudios de muchas instituciones relacionadas con el problema que no estarán disponibles hasta dentro de varios años.
2.2 Factores de Riesgo Cardiovascular
- Cigarrillo
- Hipertensión arterial
- Intolerancia a la glucosa y / o Diabetes mellitus
- Dislipidemia
- Hiperandrogenemia
- Edad avanzada: mujeres > 55 años sin suplenci
- Hombres > 45 años
- Obesidad
- Relación cintura / cadera > 0.85
- Historia Familiar de enfermedad cardiaca
- Previa Historia de eventos cardiovasculares
- Historia de dolor precondial como evento cardiovascular
- Estado socio-económico bajo
- Hipercoagulación (Fibvinogeno)
- Uso crónico de cortidoides
- Vida sedentaria
- Ooforectomía bilateral antes de la menopausia
- Falla ovárica precoz sin suplencia hormonal
2.3 Diagnóstico: Colesterol HDL/LDL Triglicéridos ApoB RX tórax Electrocardiograma Prueba de esfuerzo.
– Papel de los lípidos
No se debe utilizar la determinación de los lípidos, como un método de control de tratamiento, pues tendrán variaciones de acuerdo al tipo de esteroide así como a la vía de administración utilizada. En el caso de los triglicéridos > 200 mg/dl, se debe preferir utilizar la ruta no oral para los estrógenos y realizar una determinación posterior de control.
Actualmente, puede usarse los estógenos como parte de prevención secundaria de la enfermedad cardiovacular, es decir usuarios preventivamente en mujeres con patología ya existente.
En la actualidad, se dispone de apoyo epidemiológico al utilizar estrógenos equinos conjugados o valerianato de estradiol para la prevención de la enfermedad cardiovascular. Aunque los datos iniciales lo sugieres fuertemente, no existe comprobación definitiva aún que permita afirmar lo mismo de la vía transdérmica a través de los parches o de otras rutas no orales.
Al elevarse el colesterol de alta densidad por la influencia de los estrógenos, hay una prevención sustancial de la enfermedad cardiovascular. Se produce también una disminución importante del colesterol de baja densidad, pero se piensa que probablemente estos son los mecanismos menos importantes, y que existen otros que aún se desconocen.
El valor del colesterol total no parece ser un factor muy importante, siendo esta la razón para otorgarle mayor credibilidad a la determinaciones de las fracciones del colesterol antes anotadas. En las mujeres, el predictor que parece ser más importante que en los hombres, es el colesterol de alta densidad, no el de baja densidad.
2.4 Administración de Estrógenos y Gestágenos
Hubo consenso acerca de que los datos epidemiológicos existen apoyan la suposición, que los estrógenos orales no opuestos por un gestágeno tienen un papel en la prevención primaria de la enfermedad cardiovascular en mujeres seleccionadas, básicamente en la prevención de la enfermedad arterial coronaria y del accidente cerebrovascular. Que sus beneficios a pesar de todo, sobrepasan los riesgos de la terapia hormonal postmenopáusica.
Tampoco, que existan datos suficientes que indiquen que hay reales grupos de riesgo para recibir este tipo de tratamiento.
Aún más, que los informes existenciales sobre mujeres con riesgo alterado por el antecedente de cáncer de seno o historia familiar sobre esta entidad, no son concluyentes.
Los datos existente son también insuficientes para afirmar que el tratamiento combinado, del estrógeno y el gestágeno, previene la enfermedad cardiovascular. En animales, el gestágeno atenúa los efectos de los estrógenos, pero esto aún no está probado en humanos.
Algunos parámetros metabólicos se alteran ligeramente, dependiendo de la vía de administración y del tipo de gestágeno usado.
Pero debe reconocerse que ciertos gestágenos poseen también un efecto benéfico conservando la masa ósea y aliviando los síntomas vasomotores.
Pero aún es muy temprano para concluir acerca de la real magnitud del significado clínico de todo esto.
La información de la que se dispone, sugiere que el beneficio máximo del tratamiento hormonal se obtiene en el lapso inmediatamente posterior después de la menopausia (6 meses post amenorrea), aunque aún no se pueda establecer ésta como una recomendación inequívoca y definitiva.
2.5 Administración de Esteroides y riesgo de Trombosis
Hasta el momento no existe evidencia que indique que la administración de estrógenos o gestágenos aumente el riesgo de trombosis venosa o arterial.
Las dosis bajas o moderada podrían no estar contraindicados en aquella mujer con historia previa de trombosis venosa.
Por lo tanto, las mujeres con alto riesgo para esta entidad, si llegan a ser evaluadas cuidadosamente podrán beneficiarse mediante la administración de una ruta no oral.
Hoy en día también se acepta que no es necesario descontinuar su uso frecuente a la realización de una cirugía electiva.
– Relación con la presión arterial.
La presión arterial no se verá afectada por la administración de los estrógenos solos o en combinación con un gestágeno.
2.6 Continuidad del Tratamiento
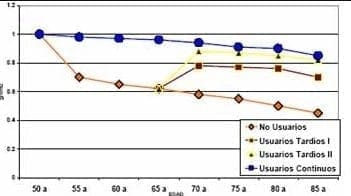
Menos del 1% de las mujeres que potencialmente podrían beneficiarse del tratamiento están siendo tratadas en Colombia. La rasa de continuidad a nivel mundial no va más allá del 50% un años después del haberlo iniciado.
El temor al cáncer de seno, la hemorragia uterina ya sea regular o anormal, la intolerancia a los medicamentos, el temor infundado a la ganancia de peso, o el manejo inadecuado de los medicamentos utilizados sin una aclaración y discusión previa del tratamiento, son las principales razones para que su aceptación no llegue a ser mayor.
Otros factores que afectan el tratamiento son de índole cultural y socioeconómico.
2.7 Recomendaciones relacionadas con el riesgo Cardiovascular
Las preventivas incluyen información y educación por parte de los médicos; del personal que trabaja en salud así como la comunidad, sobre el problema potencial existente sin tratamiento y de los beneficios del tratamiento mismo, lo cual debe ser complementado con dieta y ejercicio adecuados.
Se debe identificar la población en riesgo mediante la determinación del perfil lipídico.
Las de investigación se refieren al estudio epidemiológico específico del país, a través de una ENCUESTA con una muestra maestra obtenida del DANE y con la colaboración del Ministerio de Salud, enfocado inicialmente a las grandes ciudades.
Otros estudios sobre la modificación de los hábitos alimenticios y el papel que puedan tener los estrógenos obtenidos a través de la dieta (fitoestrógenos).
III. Osteoporosis
3.1 Definición
Es un síndrome caracterizado por disminución de la masa ósea (30%), acompañado con deterioro de la microarquitectura del tejido óseo y que tiene como consecuencia un aumento del riesgo de fracturas.
Las fracturas más frecuentes ocurren a nivel del hueso rico en tejido travecular tal como columna vertebral y principalmente a nivel de la región lumbar, cuello de fémur y extremidades distales de cúbito y radio (Colles)
3.2 Factores de riesgo
La mayor susceptibilidad a la osteoporosis se agrava por la presencia de factores de riesgo.
3.2.1 Con respecto a Factores Genéticos:
se debe tener en cuenta como causa de mayor susceptibilidad a la osteoporosis: sexo femenino, raza blanca o caucásica, contextura delgada y antecedentes familiares de osteoporosis.
3.2.2 Factores Dietéticos:
Que inciden en la menor absorción del calcio tal como ingesta rica en proteínas, fosfatos, sodio y café, pobre ingesta de calcio agravada por la intolerancia a la lactosa y aclorhidria, déficit de vitamina D y mala absorción intestinal.
3.2.3 El estilo de Vida:
Incide en la mayor pérdida de masa ósea tal como alcoholismo, tabaquismo, vida sedentaria e inmovilización prolongada.
3.2.4 Algunos Trastornos Endocrinos:
Agravan la estabilidad de la masa ósea: la amenorrea hipoestrogénica (hipo e hipergonadotropa), la lactancia como resultado de la pobre complementación de calcio en la dieta, la menopausia y otras endocrinopatías tal como hipo e hipertiroidismo, hipercorticismo, hiperparatiroidismo y la diabetes.
3.2.5 Medicamentos:
Que en una y otra forma inciden en la mayor destrucción o menos formación ósea y en la menor absorción o mayor excreción de calcio, ellos son: corticoesteroides, heparina, anticonvulsivantes, antiácidos, indometacinas, diuréticos, sicótropos, hormona tiroidea.
3.2.6 Trastornos renales: que aunque poco frecuentes es responsable de una mayor excreción renal tan como sucede en la falla renal crónica y como consecuencia desencadena una hipercalciuria.
3.3 Evaluación Clínica
3.3.1 Para diagnóstico se debe tener en cuenta la anamnesiis donde se evalúa fuera de los factores de riesgo, los antecedentes familiares y personales que inciden en esta patología, además de una serie de síntomas y signos inespecíficos que pueden compartir con otras entidades y que orientan al diagnóstico tal como dolores osteomusculares inespecíficos, y se debe complementar con exámenes específicos.
3.3.2 En el examen físico se debe evaluar el peso y talla con el fin de obtener el índice de masa corporal (IMC) o índice de Quetelet, cuando el índice es menor de 20, la persona tiene mayor riesgo de osteoporosis, además la presencia al examen clínico de deformidades, fracturas y acortamiento en la talla, que orienta al diagnóstico.
3.4 Diagnostico por Laboratorio
Con respecto a los exámenes específicos que orientan al diagnóstico se debe tener en cuanta fuera de la historia clínica de densiometría bioquímica y ósea.
3.4.1 Para evaluar la densiometría bioquímica existen algunas sustancias que son marcadores de formación y otras de resorción ósea
Para valorar a la osteogénesis se utiliza la determinación de las fosfatasas alcalina, la osteocalcina o GLA Proteína, el procolágeno I, la osteonectina y la sialoproteína II, de estos marcadores el más utilizado son las fosfatasas alcalina pero tienen un valor muy limitado por su baja sensibilidad y especificidad, excepto la fosfatasa alcalina propia del hueso que es más específica pero por sus costos elevados no se puede utilizar en forma rutinaria.
Las sustancias más utilizadas como marcador de osteogénesis es la osteocalcina, en tanto para medir la destrucción ósea se han utilizado la determinación de hidroxiprolina en orina de 24 horas, la calciuria en la orina de la mañana, obtenida 2 horas después de elevar la orina al momento de despertar. Y los metabolitos del colágeno tal como la piridinolina la deoxipiridinolina que son metabolitos de la destrucción del colágeno I propio del hueso y por lo tanto más específica, la detección de deoxipiridinolina no sólo es útil como marcador de destrucción del hueso, sino que se puede utilizar para evaluar la respuesta al tratamiento.
La determinante de este metabolito tiene un valor pronóstico, pues permite detectar mucho más precozmente el problema que la misma densitometría ósea, la cual sólo evalúa el daño hecho.
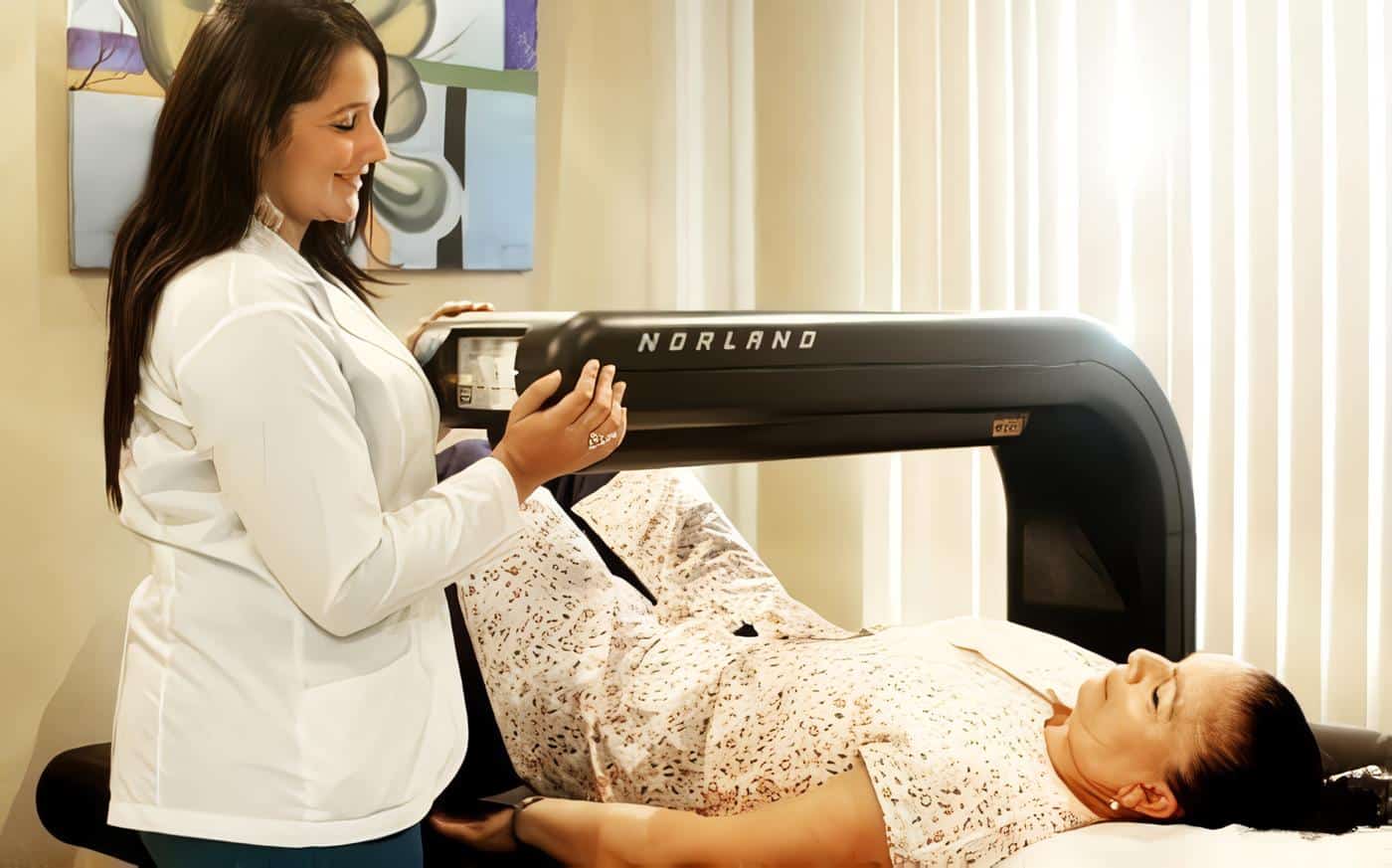
3.4.2 Densitometría Ósea.
Este método diagnóstico es cada vez más utilizado en el sentido que permite diagnosticar pérdidas desde 2 a 3% de masa ósea, además evalúa la masa ósea de cada paciente y su evolución y respuesta al tratamiento. La masa ósea del paciente se compara con respecto al promedio que corresponda al de una persona de 30 años.
Las técnicas de medición de masa ósea más utilizadas van desde los rayos X convencionales que diagnostican la osteoporosis cuando ya se ha perdido un 30 a 405, método que ha perdido importancia.
Actualmente se utilizan métodos más sensible y de un valor pronóstico tales como la densiometríia ósea de fotón que emplea dosis muy bajas de rayos X y que tiene la propiedad de medir la masa ósea a nivel de la columna lumbar específicamente a nivel de L2-L4; en fémur mide a nivel de trocanter, cuello y triángulo de Wards.
Estos sitios son los más frágiles y por lo tanto sitios comunes de fracturas, como consecuencia de la mayor cantidad de tejido travecular. Cada vez que se pierde un 10% de masa ósea o u equivalente a una desviación estándar (DS), se duplica el riesgo de fractura.
La densiometría de doble fotón cuando es anormal, se debe repetir al año con el fin de evaluar la respuesta al tratamiento médico y si es posible controlar cada 2 años.
3.5 Tratamiento
El tratamiento se debe enfocar en dos sentidos: 3.5.1 Profiláctico y 3.5.2 Terapéutico.
3.5.1 El tratamiento Profiláctico es el más importante:
Pues busca evitar la aparición de una entidad que es muy incapacitante. Se debe insistir en la prevención dirigida a disminuir los factores de riesgo, asociada a una alimentación balanceada, ingesta adecuada de lácteos o en su defecto complementarla con sales de calcio, actividad física adecuada para mantener la masa ósea y muscular, y exposición al sol por un mínimo de 10 minutos a la semana.
La prevención se inicia desde la niñez y en la adolescencia, durante esta época se forma cerca de 90% de la masa ósea, además se necesita una suplencia adecuada de calcio durante el embarazo y específicamente en la lactancia, momento en que sucede la mayor demanda de calcio y posteriormente en la menopausia cuando ocurre pérdida de la masa ósea.
Los requerimientos de calcio oscilan entre 800 mg en la adolescencias 1000 a 1200 en la edad adulta y 1500 a 2000 en la menopausia, estos mayores requerimientos son la consecuencia de la menor absorción de calcio a nivel gastrointestinal en la medida en que avanza la edad.
Se administra el calcio en forma de sales que tienen una mayor o menor disponibilidad, es así como el carbonato de calcio libera el 40% de calcio elemental, el fosfato tribásico el 39%, el citrato de calcio el 24% ésta última es recomendad en pacientes con cálculos renales, el lactato de calcio 13% y el gluconato 9%.
Por lo anterior es conveniente establecer campañas educativas dirigidas en los colegios a los niños y adolescentes, en las familias a las madres y a cada uno de sus elementos, al personal médico, profesionales afines y a la comunidad en general, tendientes a la importancia de prevenir la osteoporosis al controlar los factores de riesgo.
3.5.2 La terapia más utilizada para manejar la osteoporosis
Es el tratamiento hormonal, que no sólo es útil en la prevención sino en la estabilización y mejoría del problema.
3.5.2.1 Los esteroides sexuales
Y especialmente el estradiol no sólo detienen la pérdida de masa ósea sino que ejercen un papel osteogénico y aún analgésico. Se administran indefinidamente por vía oral, transdérmica o parenteral.
Los progestágenos tienen también una acción osteogénica por la cual también se pueden utilizar en mujeres histerectomizadas.
Los andrógenos débiles cuyo papel es muy discutido y en especial porque alteran el efecto benéfico que sobre los lípidos ejercen tanto los estrógenos como los progestágenos, se le han atribuido efectos osteogénicos.
3.5.2.2 Se utilizan otros medicamentos
Que tienen efecto benéfico sobre el hueso tales como los bifosfonatos y el fluoruro de sodio a dosis bajas, los que ejercen un efecto osteogénico y la calcitonina cuyo papel a nivel del hueso es antiresortivo.
Actualmente existen otras sustancias para el tratamiento de la osteoporosis cuyo efecto benéfico continúa en investigación y cuyo papel es muy discutido tal como la Vitamina D3 y la PTH.
3.6 Actividad Física
Se debe realizar a lo largo de los años algún tipo de actividad física que no sólo estimule la formación de masa ósea sino que evite su destrucción, siendo los ejercicios de tracción – contracción lo que mejor efecto positivo ejercen sobre la masa ósea tal como caminar en ascenso o subir escalas.
En pacientes con edad avanzada o con vida sedentaria se les debe hacer previamente una evaluación de su reserva cardiaca antes de iniciar cualquier tipo de ejercicio, el cual debe ser progresivo y preferiblemente supervisado. En edades avanzadas no es conveniente el trote.
3.7 Dieta
La alimentación debe ser balanceada evitando excesos en la ingesta de proteínas, cloruro de sodio, alcohol y café, como también la ingesta debe ser rica en lácteos o derivados lo que proveen la mayor cantidad de calcio. En pacientes con hiperlipidemias se debe utilizar productos dietéticos o leche descremada, y aquellos que presentan intolerantes digestivas a los lácteos es necesario reemplazarlos por sales de calcio.
3.8 Exposición al Sol
Se necesita una exposición semanal de por lo menos 10 minutos, para suplir las necesidades de vitamina D.
IV Terapia Física y Rehabilitación
4.1 Introducción
Uno de los factores de riesgo de la osteoporosis es la vida sedentaria. Se deduce por lo tanto la importancia de vida sedentaria. Se deduce por lo tanto la importancia de educar a la comunidad para que realice ejercicio. El ejercicio mantiene la masa ósea, reduce la pérdida promedio de la masa ósea y disminuye la frecuencia de fracturas y lesiones asociadas.
Con el paso de la edad no sólo hay pérdida ósea, también reducción de la masa muscular, tanto del tamaño de sus fibras como de su número.
La fuerza muscular disminuye funcionalmente en un 25% a los 65 años, y en personas muy sedentarias la pérdida de la masa ósea y de la fuerza muscular pueden ser superiores al 40%. Así mismo, con la edad el tejido conectivo cambia las fascias, los ligamentos y los tendones se tornan menos extensibles, reduciéndose los arcos del movimiento articular tanto activo como pasivo.
Es importante insistir también en adecuados hábitos posturales como en la modificación del entorno para prevenir fracturas.
Previo al ejercer mismo, se debe hacer una evaluación completa y cuidadosa que incluya la prueba de esfuerzo, examen de la fuerza muscular y de la movilidad articular y de la elasticidad, de las reacciones de equilibrio, del patrón respiratorio, y de la postura estática y dinámica.
Hay personas que requieren de un programa especial de ejercicio que permita modificar la actividad física para diseñar un programa más agradable y práctico, a la vez que se evitan lesiones o exacerbaciones de las condiciones existentes.
Este es el caso de aquellas con osteoporosis severa, con reemplazo articular, lesiones neurológicas, afecciones reumatoideas, artrosis severas, y con precaución de aquellas afectadas por una enfermedad cardiopúlmonar.
4.2 Terapia Física
– Objetivos
Aliviar el dolor, reducir la aparición de deformidades y las limitaciones articulares, fortalecer la musculatura con énfasis en los músculos espinales y abdominales en forma isométrica para evitar el aumento de la cifosis dorsal. Los grupos superiores, ya que frecuentemente estos son olvidados no se ejercitan durante las caminatas.
Mejorar la capacidad respiratoria y el equilibrio. Mantener una postura correcta en diferentes posiciones en la cama, sentado o de pie. Manejar adecuadamente la espalda, para evitar fuerzas de compresión vertebral innecesarias al levantarse y agacharse, no levantando objetos pesados y en el caso de hacerlo llevarlos cerca al tronco.
– Tipo de actividad
El que satisface la mayoría de las necesidades de salud de las personas mayores es el ejercicio aeróbico, al involucrar una gran número de músculos. Se debe hacer ejercicio con soporte de peso uso de pesas de 1-2 libras, tal como caminar inicialmente en terreno plano o progresivamente con inclinación como subir escaleras, constando con ropa y calzado adecuados.
El ejercicio debe contar con las 3 etapas, calentamiento, central y relajación, sin olvidar ninguna de ellas en su prescripción, recomendando una frecuencia mínima de 3 sesiones semanales, con una intensidad y duración que deben adaptarse individualmente, y aumentarse de manera progresiva de acuerdo a la capacidad de la persona.
Al terminar el ejercicio, el CO2 y la frecuencia cardiaca deben encontrarse en un nivel submáximo, recordando que la frecuencia cardiaca máxima para la edad de la persona se calcula así: Frecuencia cardiaca máxima = 200 – edad.
Existen estudios que demuestran que el la post-menopausia un nivel razonable de ejercicio, como caminar 8 kms a la semana, disminuye la pérdida ósea de un 2% a menos del 0.5% anual.
4.3 Normas Generales para la Prevención de Fracturas
El mayor número de caídas y lesiones se presentan en la casa, ocasionando un alto número de fracturas. Muchas de ellas son evitables, reconociendo los peligros y educando a la comunidad para que tome las medidas necesarias con el fin de reducir los riesgos que son prevenibles.
Escaleras
– Reparar inmediatamente cualquier daño que se produzca, especialmente a nivel de la alfombra o del enmaderado. No colocar ni dejar objetos sobre los escalones. No utilizar materiales o alfombras de color oscuro en la escalera, e instalar pasamanos a lo largo y ambos lagos de la escalera.
– Colocar suficiente luz para ver claramente cada escalón.
Cuarto de Baño
– Usar tapetes antideslizantes cerca de la bañera que la entrada y salida sean seguras
– Colocar bandas adhesivas en la tina o en el piso de la ducha, lo mismo que en las paredes de bañera
Alcobas
– Mantener el piso limpio. Aprovisionar una lámpara y su interruptor cerca de la cama.
– Instalar una luz nocturna a lo largo del trayecto entre la alcoba y el baño.
Sala
– Mantener una camino despejado sin mesas bajitas, descansadores de los pies y las plantas ornamentales.
– Mantener los cables eléctricos y del teléfono fuera del camino, no pararse sobre taburetes, asientos o escalerillas inestables. No encerar el piso.
Cocina
– Mantener el piso limpio
– Usar escalerillas o escalones con pasamanos incorporado.
En resumen, el paso de los años no sólo significa degeneración sino también adaptación. En este sentido, el mejor tratamiento de la osteoporosis es la prevención.
El ejercicio regular y el entrenamiento adecuado aumentan la seguridad física, reduciendo la susceptibilidad a la enfermedad y mejorando el aspecto fisiológico y psicológico de las personas mayores.
V. Aspectos psicológico
5.1 Introducción
Para poder comprender toda la sintomatología que se le ha atribuido a la menopausia, este evento debe ser estudiado como parte del desarrollo, del ciclo vital normal de la mujer.
Así mismo, la mujer debe ser vista dentro de un contexto integral; teniendo en cuenta los aspectos biológicos, psicológicos, sociales y familiares, para su ubicación como miembro de una determinada cultura.
5.2 Objetivos
Los objetivos del trabajo del Psicólogo dentro de una Clínica de Menopausia son los siguientes:
– Adiestramiento de la pacientes en técnicas de afrontamiento psicológico de su situación médica.
– Brindar información a las pacientes sobre los cambios que ocurran durante el Climaterio, con la finalidad de mejorar la adherencia al tratamiento médico y psicológico.
– Realizar evaluación e intervención en ideas irracionales, creencias y expectativas irreales respecto a la menopausia.
– Evaluar e intervenir en los aspectos comportamentales más relevantes con respecto al climaterio.
– Autoimages.
– Relación con los hijos.
– Relación de pareja.
– Depresión.
5.3 Evaluación
Para la evaluación de la mujer como paciente en esta etapa de la vida, además de la historia clínica, se deben tener en cuenta los criterios de una historia psicológica que evalúe las problemáticas específicas de cada paciente en cuanto a: evaluación de los síntomas, rasgos de personalidad, adaptabilidad demostrada durante etapas previas del ciclo vital, experiencias ginecológicas anteriores, balance actual de su vida así como las expectativas, creencias y mitos frente a la menopausia. Dentro de la historia sexual están la actitud y la satisfacción personal.
La actitud, disponibilidad y grado de funcionalidad en la vida de pareja son aspectos primordiales de la evaluación.
Las pruebas o test psicológicos para evaluar personalidad, ansiedad y depresión principalmente, son de gran ayuda clínica siempre y cuando sean realizados por profesionales adecuadamente capacitados.
5.4 Intervenciones
Una vez realizada la evaluación se determina la conveniencia de cada paciente en cuanto a recibir intervención de carácter gradual o individual.
En la intervención de carácter grupal se trabajan en la modalidad del taller los siguientes temas: Aspectos Fisiológicos del Climaterio y de la Menopausia, Reestructuración Cognoscitiva, Depresión y Solución de Problemas, Autocontrol ha Hábitos de alimentación y Autoestima.
La intervención de carácter individual está recomendada para aquellas pacientes que por rasgos de su personalidad o problemáticas específicas, requieren una atención e intervención más individualizada. En este caso la intervención estará guiada por los criterios psicológicos específicos a la problemática de cada paciente en particular.
VI. Aspectos nutricionales
6.1 Introducción
La nutrición es uno de los determinantes del estado de salud durante las diferentes etapas de la vida. Es básica en la prevención de un gran número de enfermedades así como en el manejo no farmacológico de muchas de ellas.
La menopausia conlleva una serie de cambios que pueden constituirse en factor de riesgo para la aparición de osteoporosis, así como para la obesidad, la hipertensión arterial y las dislipidemias. Estas últimas son factor de riesgo para la enfermedad cardiovascular. En la etiología de las patologías antes mencionadas están involucrados factores de tipo dietario
También existen factores denominados ambientales para los cuales se necesita de programas de información y educación ya que pueden influir negativamente sobre las entidades mencionadas anteriormente. Se trata en este caso de factores como el incremento en el hábito de fumar o hábitos alimentarios inadecuados como la baja ingesta de calcio, o el exceso en el consumo de cafeína o de bebidas colas o carbonatas.
Preocupa también la alta incidencia de obesidad asociada a la vida sedentaria y la automedicación durante el climaterio, especialmente de suplementos vitamínicos y minerales.
6.2 Prevención
Los programas nutricionales deben estar dirigidos a la identificación de factores dietarios inadecuados durante este etapa de la vida, a la detección de actitudes frente a los alimentos que afectan el estado nutricional, así como a la necesidad de brindar información y educación nutricional a las mujeres, con el fin de enfatizar la importancia de una dieta balanceada que incluya un adecuado consumo de calcio, necesario durante la etapa de la vida por la cual atraviesa.
El estado nutricional y de salud de la mujer en la etapa del climaterio dependen en parte de la alimentación que haya recibido durante la niñez y la adolescencia.
6.3 Diagnóstico
La valoración nutricional incluye parámetros como: – Antropometría:
- Índice de masa corporal = Peso en kg/Talla-m2 normal 20-25.
- Medición de reserva grasa y muscular.
- Relación cintura/cadera.
- Bioquímicos y laboratorios
- Glicemia.
- Anamnesis alimentari
Si el diagnóstico nutricional es de obesidad, es indispensable lograr una reducción del peso en forma individualista.
6.4 Recomendaciones
-
El aporte de proteínas debe ser del 10-12% del Valor Calórico Total (50% de origen animal y el 50% de origen vegetal. Cuando existan entidades asociadas como obesidad, hipertensión e hiperlipidemias se puede incrementar el aporte en un 12-15% del Valor Calórico Total (30% de origen animal y 70% de origen vegetal, en especial para hiperlipidemias).
-
Se recomienda restrigir el consumo de grasa en un rango inferior al 30% del Valor Calórico Total, manteniendo una relación de grasa poliinsaturada/grasa saturada > 1, siendo el consumo del colesterol < 300 mg/día.
-
Los carbohidratos deben aportar el 50-70% del Valor Calórico Total, disminuyendo la ingesta de carbohidratos simples y aumentando la de fibra dietaria, soluble e insoluble.
-
El consumo de calcio debe aumentarse en forma preventiva, desde el nacimiento hasta la adolescencia. En las mujeres postmenopáusicas con osteoporosis debe oscilar en un rango de 1.0-1.5 gramos diarios, correspondiendo mínimo a 800 mg de calcio dietario. Para la dosis restante se pueden utilizar los suplementos necesarios se debe hacer la suplementación necesaria de Vitamina D.
-
Debe restringirse al mínimo de ingesta habitual de sal.
-
Asimismo, se debe desestimular el consumo de alcohol, cafeína y tabaco.
-
Unido todo esto a la motivación de la paciente, al fomento de los cambios de compromiso dietario necesarios, controlando periódicamente el proceso de cuidado nutricional, para establecer los correctivos que se necesiten en el momento oportuno