Se analizaron un total de 425 cepas de Staphylococcus sp. de las cuales 27% mostraron resistencia a la meticilina por el método de difusión en disco, 25% crecieron en las placas de oxacilina y solamente 21% portaban el gen mecA.
Del total de cepas analizadas, 273 fueron Staphylococcus aureus y 133 estafilococos coagulasa negativo.
De las cepas de Staphylococcus aureus analizadas, 22% mostraron resistencia a oxacilina por el método de difusión en disco, mientras que 20% crecieron en placas de oxacilina y mostraron la presencia del gen mecA, indicando una prevalencia de 98% de cepas MRSA portadoras del fenotipo de resistencia clásico para meticilina, mientras que para las cepas de estafilococos coagulasa negativo, 24% eran portadoras del gen mecA, mostrando la prevalencia de 57% del fenotipo de resistencia clásico por la presencia de la proteína PBP2A.
Los resultados del estudio de la concentración mínima inhibitoria para las cepas resistentes a meticilina demuestran la presencia de cepas con valores de MIC limítrofes para oxacilina (2 y 8 ug/mL), lo que condiciona la presencia de un fenotipo de resistencia heterogéneo para las cepas portadoras del gen mecA o la hiperproducción de beta-lactamasas. En el caso de las cepas de S. aureus se suman a esto la presencia de PBP2A modificadas y la hiperprodución de beta-lactamasas.
De las 59 cepas de Staphylococcus aureus resistentes a meticilina, 95% mostraron valores de MIC >de 16ug/mL, indicando así que el mecanismo prevalente de resistencia es homogéneo por la presencia del gen mecA.
Solamente tres cepas mostraron valores de MIC entre 2 y 8 ug/mL, de las cuales sólo una no mostró resistencia cruzada con otras familias de antibióticos, indicando la posible presencia en esta cepa de proteínas de unión a penicilina (PBP) modificadas.
Para las cepas de estafilococos coagulasa negativo, 54% presentaron el fenotipo de resistencia homogéneo, mientras que 33% mostraron valores de MIC limítrofes (2 y 8 ug/mL), indicando la presencia del fenotipo de resistencia heterogéneo y en el porcentaje restante la resistencia se atribuyó a otros mecanismos.
Si analizamos estos resultados podemos ver la relación entre el método clásico de detección de resistencia (Kirby-Bauer) y la detección de la concentración mínima para la detección de resistencia a meticilina. Sólo 23% de las cepas con valores de MIC cercanos a 4g/ml fueron detectadas, mientras que 100% con valores de MIC> 8 g/ml fueron confirmadas por el MIC. De estos resultados podemos concluir cuán importante es el método a emplear para la detección de resistencia a la meticilina del Staphylococcus, teniendo en cuenta la baja sensibilidad del Kirby Bauer para la detección de estas y cómo los niveles de resistencia presentes en cada cepa pueden afectar los resultados en el laboratorio.
La Tabla 1 resume los ensayos realizados a las cepas y el porcentaje de resistencia encontrado para cada método utilizado.
Tabla 1.
Resumen de los resultados obtenidos en las cepas de Staphylococcus sp analizadas.
| Cepas | Resistencia Oxa por KB | OSP | Gen mecA | Resistencia Peni por KB | ß-lactamasa | Resistencia Eritro por KB | Fenotipo inducible MLS |
| S. aureus n=273 |
59 (22%) |
56 (20%) |
56 (20%) |
262 (96%) |
262 (100%) |
165 (60%) |
77 (28%) |
| S. C. neg n=133 | 55 (42%) |
50 (38%) |
32 (24%) |
133 (100%) |
133 (100%) |
77 (58%) |
6 (5%) |
| Total n=425 |
114 (27%) |
106 (25%) |
88 (21%) |
395 (100%) |
395 (100%) |
142 (33%) |
73 (17%) |
| S.aureus: Staphylococcus aureus, S. C. neg: Staphylococcus coagulasa negativo. Oxa: oxacilina, KB: Método de Kirby-Bauer, OSP: Crecimiento en placas con oxacilina, Peni: penicilina, Eritro: eritromicina, MLS: macrolidos-lincosamidas y estreptograminas. | |||||||
Los resultados encontrados para las cepas de estafilococos coagulasa-negativo (SCN) coinciden con los informados por diferentes autores acerca de la baja correlación entre el ensayo de susceptibilidad por el método de difusión en disco, el crecimiento en placas de oxacilina y la presencia del gen mecA. En las guías NCCLS aprobadas en enero de 2000 (13) se plantea que la detección de resistencia a meticilina en cepas de SCN mediante la utilización de las metodologías vigentes (difusión, dilución y crecimiento en placas con oxacilina) ha mostrado una baja correlación con los resultados de los métodos moleculares. Por lo tanto, a partir del año 1999 se han propuesto cambios en los puntos de corte para las pruebas de difusión y dilución con oxacilina y no se recomienda el uso de la prueba de crecimiento en oxacilina para detectarlas (14-18).
La incidencia de cepas resistentes a la meticilina varía según las regiones geográficas.
Recientemente fueron publicados los datos del programa multinacional de vigilancia (SENTRY), donde se informan frecuencias de aislamientos de cepas de Staphylococcus aureus resistentes a meticilina en Estados Unidos (26%), Canadá (3%), Europa (24%) y América Latina (50%).
Para los aislados coagulasa negativo, los reportes son diferentes, encontrando que en EE.UU la frecuencia es de 57%, en Canadá de 51%, en Europa de 59% y en América Latina de 68% (14-26).
Los resultados descritos para los aislados cubanos, Staphylococcus aureus (22%) y Staphylococcus coagulasa negativo (42%), aún no alcanzan los niveles declarados para estas cepas (14-26), lo que no constituye un serio problema hoy en nuestro país, pero nos alerta acerca de su existencia y de la importancia de la vigilancia, pues los cambios de frecuencia pueden presentarse y llegar a convertirse en un serio problema de salud.
Los resultados obtenidos son el reflejo de la disponibilidad y uso de antibióticos betalactámicos de amplio espectro en nuestros hospitales ya que estos son bastante limitados, ejerciendo un verdadero control en la aparición de resistencia en estos organismos.
A pesar de estos resultados, no podemos dejar de vigilar las cepas de SCN, las cuales han sido consideradas desde 1995 como un patógeno emergente. El número de cepas informadas como causantes de patologías clínicas serias va en aumento y paralelamente las cepas de SCN son portadoras de múltiples mecanismos de resistencia (27-33).
La mayoría de las cepas de MRSA son resistentes a una amplia gama de agentes antimicrobianos dejando como única alternativa terapéutica a los glicopéptidos. Desde un inicio se pensó en la posibilidad de aparición de cepas de S. aureus resistentes a la vancomicina ya que existían evidencias in vitro del traspaso de esta resistencia de enterococos a estafilococos (34).
Hoy en día existen siete reportes de cepas de MRSA con susceptibilidad disminuida a vancomicina, lo que representa un verdadero desafío para la terapéutica antimicrobiana (35-39). Afortunadamente todas las cepas MRSA ensayadas se mostraron sensibles a la vancomicina.
La vancomicina fue introducida en nuestro país en la década de 1990 e inmediatamente incluida en el grupo de antibióticos controlados dentro de la política del sistema nacional de salud. Es de gran importancia informar a los médicos acerca de los riesgos e implicaciones del uso indiscriminado de esta droga.
El CDC de Atlanta planteó la necesidad de conformar una guía para el control de estas cepas y tratar a los pacientes infectados por cepas de MRSA con vancomicina, con el fin de prevenir la aparición de más cepas resistentes.
Los porcentajes de resistencia encontrados para las cepas de MRS frente a otras familias de antibióticos se muestran en la Tabla 2.
Tabla 2.
Porcentaje de resistencia para otros antibióticos en cepas de Staphylococcus meticilina resistentes.a
| Antibióticos | Porcentaje de resistencia | |
| Staphylococcus Aureus meticilina resistentes n=56 | Staphylococcus coagulasa negativo meticilina resistentes n=32 | |
| Penicilina Amoxicilina Oxacilina Gentamicina Eritromicina Clindamicina Cloranfenicol Tetraciclina Vancomicina Sulfa con timetoprim Ciprofloxacina |
100% 100% 100% 48% 60% 12% 43% 45% 0% 72% 10% |
100% 100% 100% 50% 58% 10% 41% 50% 0% 84% 25% |
Como podemos observar, 100 % de las cepas MRS detectadas por el método de KirbyBauer mostró resistencia a la penicilina y la amoxicilina, mostrando además valores elevados de resistencia para el resto de los antibióticos ensayados. Esto confirma los datos de la literatura acerca de la incidencia de resistencia cruzada en estas cepas.
Sin embargo, las cepas MRS se mostraron sensibles a quinolonas, por lo que éstas pudieran ser una opción terapéutica en el tratamiento de pacientes adultos. El uso de las fluoroquinolonas está muy limitado en nuestro país debido a su reciente introducción y su uso en hospitales, pudiendo explicar la baja prevalencia de resistencia en estas cepas en conjunto con la naturaleza per se del mecanismo de resistencia desarrollado para esta familia de antibióticos, el cual no está mediado por plásmidos y cuya transmisión se dificulta.
Los resultados obtenidos para cada hospital se informan en las Figuras 2 y 3, observándose diferencia en cuanto a la distribución de estas cepas y los mecanismos de resistencia presentes en ellas.
Deben destacarse las diferencias encontradas en cuanto al porcentaje de resistencia a antibióticos en los hospitales analizados. En la Figura 2 se pueden observar los resultados obtenidos para los hospitales pedriáticos.
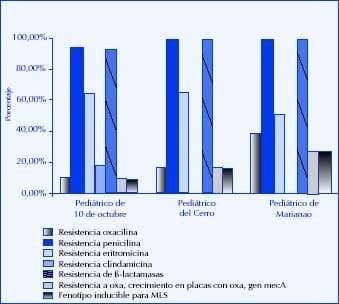
Figura 2.
Resultados de las cepas de Staphylococcus aureus en los hospitales pediátricos analizados.
En la Figura 2 podemos ver las diferencias en cuanto al porcentaje de incidencia de Staphylococcus aureus meticilinaresistente para cada hospital, siendo el Pediátrico de Marianao el que aporta mayores índices de resistencia y en su totalidad mediados por el mecanismos de producción de PBP2A. En este mismo hospital se observan valores elevados de resistencia a eritromina, así como el mayor porcentaje de cepas portadoras de fenotipo inducible para macrólidos, lincosamidas y estreptograminas. En el pediátrico de 10 de Octubre se observa una incidencia pobre de resistencia a la clindamicina y un bajo porcentaje de cepas portadoras del fenotipo inducible para MLS, lo que indica la prevalencia en estas cepas de un fenotipo constitutivo. La resistencia a la penicilina es elevada en todos los hospitales analizados, así como la producción de beta- lactamasas. Los resultados encontrados para los antibióticos macrólidos son significativos desde el punto de vista clínico. La resistencia a este grupo de antibióticos puede ser inducible o constitutiva y el fenotipo inducible implica resistencia a todos los antibióticos macrólidoslincosamidas y estreptograminas, elemento que se debe tener en cuenta en el momento de administrar la terapia antimicrobiana ya que pueden ocurren fallas terapéuticas.
En la Figura 3 se pueden observar los resultados obtenidos para los hospitales clínico-quirúrgicos y ortopédicos.
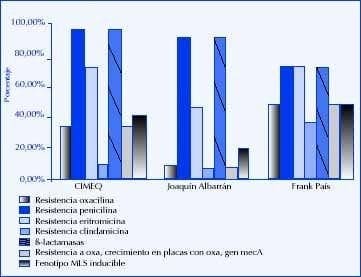
Figura 3.
Resultados obtenidos para Staphylococcus aureus en los hospitalesclínicos quirúrgicos.
Analizando estos resultados podemos observar cuán diferentes son los datos obtenidos, la incidencia de cepas meticilinaresistentes está elevada en el CIMEQ (35%) y en el Frank de 50%. En todos los hospitales ensayados se observa que el mecanismo de resistencia que prevalece es el de PBP 2A. La resistencia a penicilina se encuentra elevada al igual que en los hospitales pediátricos. Es de destacar la alta incidencia de resistencia a la eritromicina y a la clindamicina, con un porcentaje elevado para todos los casos de fenotipo inducible de resistencia para esta familia de antibióticos.
En general se observan porcentajes elevados de resistencia en el Hospital Frank País (Ortopedia), donde la mayoría de los aislados son resistentes y multirresistentes. Es necesario establecer una vigilancia rápida en este hospital con el objetivo de tomar las medidas necesarias para bajar estos índices de resistencia.
Los resultados obtenidos en el CIMEQ y el Joaquín Albarrán responden sin dudas a la política de antibióticos seguida en cada hospital que responde a su vez a la disponibilidad de antibióticos. El CIMEQ posee un formulario más amplio de antibióticos a recetar, mientras que en el Joaquín Albarrán éstos son más limitados, ejerciendo una verdadera presión selectiva en los resultados encontrados.
El MRSA es una causa común de infecciones nosocomiales. Su incidencia en los hospitales refleja la efectividad, en la práctica, de los programas de control de infecciones. Estas cepas, aun cuando reemplazan a las cepas susceptibles, incrementan la proporción de infecciones nosocomiales por Staphylococcus aureus.
Las mismas causan además sustanciales índices de morbilidad y mortalidad, y en caso de infecciones severas por MRSA, resulta necesario utilizar vancomicina.
Consecuentemente, los hospitales con altos índices de MRSA presentan mayor uso de este agente antimicrobiano lo que incrementa el riesgo de seleccionar enterococos vancomicina-resistentes o estafilococos vancomicina-resistentes.
Este fenómeno condiciona el desarrollo de programas por parte de los profesionales de la salud para evitar la transmisión de estos organismos dentro de las instituciones (31-34).
La dirección del hospital debe tener en cuenta varios factores: seleccionar en primer lugar un método de control basado en la frecuencia de aparición de MRSA de cada institución, el tipo de servicios que ofrece, los factores de riesgo presentes en su población de pacientes, los reservorios que presenta y los modos de transmisión específicos de cada hospital. Todos estos programas deben contener además las medidas básicas para el control de una infección: limpieza de los locales, lavado de las manos, uso y cambio de guantes, aislamiento de los pacientes, etc. Sumado a esto, el control del uso de antimicrobianos, la realización de cultivos de vigilancia, la tipificación molecular de las cepas, la descolonización de MRS de la flora de pacientes y trabajadores del hospital, etc.
En caso de brote de infección por MRSA resulta imprescindible: un aislamiento estricto de los pacientes infectados y los colonizados; deben evitarse los antibióticos sistémicos en los pacientes colonizados asintomáticos y por último, los antibióticos tópicos como el mupirocin deben reservarse para administraciones durante períodos cortos (18,19,21,23-26).
