Existen patógenos, tanto virales como bacterianos, que pueden actuar como gatillos o mediadores del proceso inmune, contribuyendo a la génesis de la placa aterosclerótica, a cambios en su configuración de estable a inestable y aun a la erosión de la superficie endotelia, precipitando la formación de un trombo endoluminal. Si bi en existen datos experimentales importantes en relación a cada una de estas etapas fisiopatológicas, en ningún caso las evidencias son concluyentes.
Los patógenos que han sido relacionados, con distintos grados de solidez científica, a la enfermedad ateroeclerótica, son los Herpesvirus, el Cytomegalovirus, el Mycoplasma pneumoniae, el Helicobacter pylori y la Chlamydia pneumoniae .
El interés por su posible papel es tal, que en los últimos años se han realizado varios estudios clínicos de intervención con macrólidos en pacientes con enfermedad coronaria, buscando establecer una relación con la C. pneumoniae.
Infección y Formación de Placa Aterosclerótica
Se han identificado patógenos intracelulares (la forma aparente en la cual, particularmente la C. pneumoniae, ingresa a la pared vascular), en un alto porcentaje de placas en sus diferentes estadios evolutivos. En un modelo animal, Muhlestein et al. indujeron aterogénesis por medio de la administración de C. pneumoniae en forma inhalatoria (13). Por otro lado, en las placas inestables se observa un mayor porcentaje de marcación para C. Pneumoniae por medio de inmunofluorescencia directa o histoquímica.
Los agentes bacterianos y virales comparten características que hacen difícil confirmar la relación de causa-efecto con la aterosclerosis y la inestabilidad de la placa, particularmente debido a los métodos de diagnóstico utilizados, la alta prevalencia en la población adulta detítulos de anticuerpos contra estos agentes, las dificultades para el cultivo, la existencia de infecciones cruzadas y la elevada tasa de uso de antibióticos por otras patologías.
Mecanismos de Acción de Bacterias y Virus
Distintos mecanismos pueden explicar la acción de los patógenos. Las infecciones viral es inducen la secreción de compuestos protrombóticos como el TF y la trombina (13, 14). Por otro lado, las endotoxinas pueden incluso estimular la isoforma inducible de la sintetasa del óxido nítrico endotelial (ENOS) como lo explicáramos anteriormente. Virus como el Cytomegalovirus pueden interactuar con la proteína p53, la cual interfiere con el ciclo celular normal al permitir la proliferación celular de miocitos y otras células (15).
Entre las hipótesis que se han formulado par explicar los posibles mecanismos de relación del H. pylori con la aterosclerosis, es de especial interés la posibilidad de que las infecciones gastrointestinales crónicas produzcan malabsorción y déficit de vitaminas B6 y B12, que son factores esencial es para la conversión de homocisteína en metionina. Por ende, la acción sería indirecta, relacionada con hiperhomocisteinemia (16). Por otro lado, esta bacteria, al igual que la C. pneumoniae, es capaz de sintetizar un antígeno de superficie conocido por su aparición bajo condiciones de inestabilidad térmica, denominado heat shock protein similar a la forma humana 60 (HSP60). Se ha demostrado que los anticuerpos contra la HSP 60 guardan relación con la enfermedad ateroeclerótica difusa. En el caso de la C. pneumoniae, los lipopolisacáridos de la pared bacteriana parecerían contribuir al colonizar las células inflamatorias tales como los macrófagos, al estimular la liberación de interleuquinas, TNF-á e interferón-ã, los cuales son mediadores del proceso inflamatorio (17). Un mecanismo posible por el cual la C. pneumoniae desencadena la secuencia de fenómenos antes explicada, es una reacción autoinmune. Existe una secuencia peptídica en la pared bacteriana, análoga a una de las cadenas aminoacídicas de parte de la miosina pesada, la cual podría provocar una respuesta cruzada autoinmune y detonar o acelerar el proceso de formación de la placa (18).
Además de los mecanismos intra placa atribuibles apatógenos intrace lulares ,en caso de infecciones por gramnegativos las moléculas de lipopolisacáridos bacterianos producen un incremento en la síntesis hepática de fibrinógeno, inhibidor de activación de plasminógeno y tromboxano A2, todos ellos factores protrombóticos.
¿Existe un Lugar para los Macrólidos en el Tratamiento de la Enfermedad Coronaria?
La presencia de C. pneumoniae en las placas ateroscleróticas guarda relación proporcional con la severidad de las lesiones (19). Esta interesante observación, así como las dificultades para reproducir en modelos experimentales la secuencia de formación de las placas ateroscleróticas, abrió paso a una serie de estudios clínicos que investigaron el efecto del tratamiento con macrólidos en pacientes con enfermedad coronaria aguda y crónica (Tabla 1).
Tabla 1. Estudios clínicos controlados con administración de
macrólidos a pacientes con enfermedad coronaria sintomática.
| Estudio | Antibiótico | Población | Puntos finales, rama activa |
Títulos de IgG/IgA C. pneumoniae inflamación |
Marcadores de (PCR, TF, IL6) |
| ROXIS | Roxitromicina | AI/IAM-nQ. | ⇓ | NS | ⇓ |
| Gupta y col. | Azitromicina | Sobrevivientes de IAM | ⇓ | ⇓ | ⇓ |
| ACADEMIC | Azitromicina | Sobrevivientes de eventos agudos |
NS | NS | ⇓ |
| Abreviaturas | |||||
| NS = No significativo IAM = Infarto agudo de miocardio AI = Angina inestable IAM-nQ=Infarto.agudo.de.miocardio.tipo.no-Q |
PCR = Proteína C reactiva TF = Factor tisular IL G = Interleuquina G |
||||
.
Se han publicado tres estudios diseñados para investigar el efecto de los macrólidos sobre la evolución de pacientes con enfermedad coro- naria sintomática. Gupta y col. (20) incluyeron 200 pacientes sobrevivientes de IAM a los cuales midieron niveles de IgG para C. pneumoniae, seleccionando a los 80 que presentaron títulos persistentemente positivos para un tratamiento aleatorio con azitromicina 500 mg por vía oral durante tres días, o placebo. Los puntos finales primarios fueron serológicos a los seis meses, etapa en la cual se observó una caída de IgG a
Basándose en estas observaciones, Anderson y col. realizaron el estudio ACADEMIC (21), el cual consideró una población de pacientes coronarios estables, de bajo riesgo, tratados con azitromicina v.o. en dosis semanales durante 3 meses, evaluando puntos finales en términos de IgG,TF y proteína C reactiva.Los resultados preliminares no mostraron diferencias en las tasas de eventos clínicos mayores Teniendo en cuenta el tipo de población, sumado al tamaño pequeño de la muestra, es poco probable que se encuentren diferencias en el seguimiento preestablecido a dos años (22).
El estudio argentino ROXIS (23) es el único que incluyó pacientes con síndromes agudos tipo no Q. Los mismos fueron asignados en forma aleatoria y en doble ciego para recibir por vía oral 300 mg/día de roxitromicina, o su correspondiente placebo, durante 30 días. Los 202 pacientes incorporados recibieron tratamiento convencional completo, incluyendo anticoagulación. Al cabo de 30 días, se observó una significativa reducción de eventos primarios en el grupo de roxitromicina (muerte, infarto no fatal o isquemia recurrente severa). El análisis secundario de seguimiento demostró que tal beneficio se sostuvo hasta los 90 días, conservando una tendencia no significativa a los 6 meses (Figura 1). El tratamiento fue bien tolerado. Los títulos de IgG fueron positivos en aproximadamente la mitad de los pacientes al ingreso y no variaron luego del tratamiento. El número de pacientes con niveles elevados de PCR, en cambio, fue significativamente menor en el grupo con antibiótico al cabo de un mes, lo cual indica una posible acción inespecífica (24).
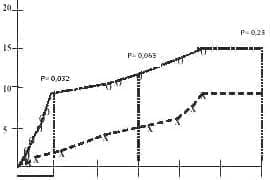
Figura 1. Eventos clínicos combinados en el estudio ROXIS (muerte, IAM no fatal o isquemia recurrente severa). Se observa una reducción significativa a favor de la rama con antibiótico a 30 días. A los seis meses persiste una tendencia, que no alcanza significación estadística.
