Aceite de pescado (ácido eicosapentanóico, ácido graso-omega3).
En estudios con placebos controlados, el ácido eicosapentanoico, el ingrediente activo de las cápsulas de aceite de pescado y un potente inhibidor de la síntesis de leucotrienos fue presentado como una terapia efectiva en la CU de leve a moderada. Sin embargo no se encontró ningún papel en la terapia de mantenimiento.
Su uso está limitado por el gran número de cápsulas que deben ser tomadas diariamente y por el aliento producido al tomar estas cápsulas.
La sulfasalazina ha sido presentada como mejor tratamiento que el aceite de pescado (ácido graso-omega3) en pacientes con CU leve a moderada (77).
Parches transdérmicos de nicotina.
Estos pueden ser efectivos en el control de la UC de leve a moderada sin embargo su eficacia es mucho menor que las dosis moderadas de corticoides.
Algunos estudios preliminares han evaluado la eficacia de formulaciones alternativas de nicotina incluyendo enemas y cápsulas orales. Los cuales podrían prevenir efectos colaterales sistémicos encontrados en los parches de nicotina especialmente los no fumadores (77, 78).
Heparinas no fraccionadas.
En las pasadas décadas se ha visto incrementada la evidencia de un rol terapéutico de estas heparinas.
Sus mecanismos de acción incluyen efectos anticoagulantes, acción antinflamatoria por inhibición del reclutamiento de neutrófilos y reducción en la producción de citoquinas proinflamatorias. Facilitando la mejoría de las ulceraciones intestinales a través de la unión del factor de crecimiento de fibrolastos.
En un estudio no controlado, 75% de los pacientes admitidos con CU severa resistentes a los esteroides entraron en una remisión a la primera semana de la adición de heparina el cual no incrementó el sangrado rectal.
En un estudio multicéntrico en pacientes con CU moderada a severa se reportó que la monoterapia con heparina no fue efectiva comparada con metilprednisolona y fue asociada con sangrado rectal significativo.
El papel de la hepa rina se mantiene incierto aunque la heparina se recomendaría como terapia coadyuvante en cortos periodos de tiempo de pacientes con enfermedad refractaria o que no han tenido respuesta al tratamiento con otros inmunosupresores.
Se necesitan estudios de seguimiento a largo plazo en pacientes que han respondido inicialmente (77).
Tacrolimus (FK506).
Es un macrólido que potencialmente inhibe la respuesta de células T por unión a la inmunofilina y la inhibición de la fosforilación de calcineurina.
Fue originalmente desarrollado para el uso de trasplantes y enfermedades autoinmunes y posteriormente se investigó su potencial en la actividad de la colitis ulcerativa.
Tiene una respuesta inmunosupresiva y efectos adversos similares a la ciclosporina, pero tiene una mejor absorción oral.
En un estudio 10 de 14 pacientes con CU refractaria a esteroides, que recibieron diariamente 0,01 a 0,02 mg/kg intravenoso por una semana y fueron subsecuentemente pasados a un régimen por vía oral durante la segunda semana, exhibieron una mejoría después de 14 días.
Cinco de siete pacientes con colitis ulcerativa severa que recibieron tacrolimus oral respondieron inmediatamente (62, 77).
Inhibidores de la fosfodiesterasa (PDE4).
Debido a una clara necesidad no satisfecha de nuevas terapias efectivas y no tóxicas para la inducción y mantenimiento de remisión, se han introducido pequeñas moléculas terapéuticas para el tratamiento de la EII.
Los eicosanoides (tromboxano A2, leucotrienes y PAF) son producidos a una tasa incrementada por la mucosa intestinal inflamada y se considera que tienen efectos proinflamatorios.
En varios modelos animales, compuestos que inhiben estos eicosanoides proinflamatorios fueron protectores, pero la eficacia clínica ha sido decepcionante.
Los inhibidores PDE4 tienen efectos antiinflamatorios, pero la inhibición de la producción de citoquinas proinflamatorias es relativamente débil, y los efectos colaterales gastrointestinales son comunes (79).
Talidomida.
Tiene efectos biológicos complejos incluyendo la estimulación de subpoblaciones de linfocitos T, y la inhibición de IL-12 y TNF alfa.
Todavía está por verse cuál de estos efectos es responsable de la eficacia terapéutica en varias enfermedades mediadas por linfocitos T.
Dos estudios controlados han reportado que la talidomida puede ser efectiva en la enfermedad esteroide refractaria de Crohn; estos datos tienen que confirmarse (79).
Receptor perixosomal proliferactivo activado (PPAR).
Nuevas y pequeñas moléculas promisorias para el tratamiento de la EII incluyen actividades de PPAR, las cuales resultan en la inhibición de caminos de trasducción de señal que son importantes para la producción proinflamatoria de citoquina.
Además, pequeñas moléculas que directamente interfieren con los caminos de NFkB, JNK, y MAPK tienen efectos promisorios en modelos animales.
Uno de estos componentes podría tener una eficacia terapéutica importante en la enfermedad severa de Crohn.
Esto puede anunciar una clase emergente de nuevas y pequeñas moléculas terapéuticas para el tratamiento de la EII (79).
Oligoneuclótidos anti sentido. Alicaforsen (ISIS2302).
Los potenciales efectos secundarios y la acción inespecífica de los inhibidores de los factores de transcripción utilizados hasta la actualidad han llevado a la búsqueda de fármacos que actúen de modo distinto en la vía de la síntesis proteica específicamente relacionada con el proceso de inflamación. Una de estas estrategias que ha proporcionado resultados significativos es el uso de oligodeoxineuclotidos (ODNs) antisentido. Estas son secuencias de DNA de cadena única complementarias de un RNAm. En teoría los ODNs antisentido, por medio de un apareamiento de base complementario se unen de una forma específica a un determinado ARNm bloqueando la síntesis de la proteína codificada por éste.
El ODNs antisentido para el ICAM1 humano ISIS2302 inhibe de forma selectiva la expresión de ICAM1 inducido por citoquinas en diversos tipos celulares in vivo e in vitro. En un reciente estudio los resultados sugirieron que el ISIS2302 puede ser efectivo en la enfermedad de Crohn esteroide dependiente induciendo una remisión de ésta e inclusive como ahorrador de esteroides. Aún faltan estudios controlados para verificar la dosis adecuada y limitar su toxicidad (80, 81).
(Lea También: Riesgo de cáncer colorrectal en la CU)
Conclusiones sobre el tratamiento
La EC y la CU representan un espectro de EII crónicas que se manifiestan de forma variada y se acompañan de diversas secuelas sistémicas.
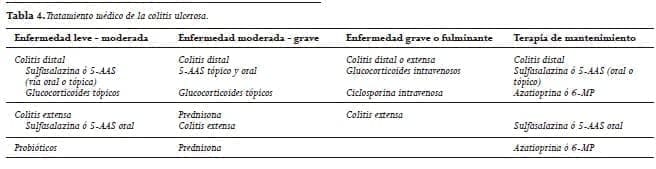
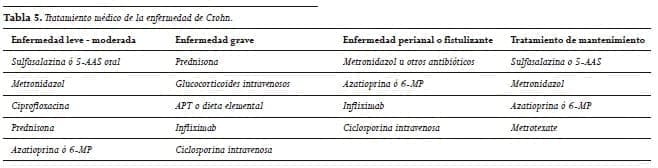
La sulfasalazina y los 5-AAS más recientes son importantes para el tratamiento de la enfermedad leve a moderada, mientras que los glucocorticoides siguen siendo la terapia más adecuada en la mayoría de los pacientes con una enfermedad de moderada a severa (Tablas 4 y 5).
La toxicidad asociada a una terapia esteroidea a largo plazo, en combinación con su ineficacia como medicación de mantenimiento. Han llevado al creciente empleo de inmunomoduladores como azatioprina y 6-MP, para el tratamiento de la EII dependientes de esteroides o resistentes a su acción.
El infliximab es una nueva alternativa terapéutica para la EC activa y fístulizante; la ciclosporina sigue siendo un método alternativo a la colectomía de urgencia en la CU grave que no responde a los corticoides y también en pacientes con EC grave y fístulas que no responden al tratamiento.
Ultimamente se ha dado mucha importancia al papel de las bacterias en la EII es por ello que con el uso de antibióticos de amplio espectro como el metronidazol y la ciprofloxacina se hayan obtenido buenos resultados en la EC leve a moderada y en la enfermedad fístulizante.
Aunque se han efectuado muchos progresos en el manejo de la CU y la EC no se ha desarrollado ningún tratamiento innovador a excepción del infliximab y los probióticos que parecen ser los agentes biológicos más prometedores que se han investigado en ensayos clínicos (Tablas 4 y 5).

 Indicaciones de cirugía en la EII
Indicaciones de cirugía en la EII
Indicaciones quirúrgicas en la CU
La enfermedad resistente al tratamiento es la indicación quirúrgica más frecuente de la CU. La mejor manera de caracterizar la falta de respuesta al tratamiento puede ser la de una reducción grave y persistente de la calidad de vida del paciente por culpa de la enfermedad subyacente o por los efectos colaterales y adversos debido al tratamiento empleado para inducir la remisión y mantenimiento de la enfermedad.
La indicación más frecuente de cirugía en la enfermedad extracolónica es el retraso del crecimiento y desarrollo corporal en niños y adolescentes.
Urgencias quirúrgicas. Sólo 15% de los pacientes con CU presentan de entrada una enfermedad catastrófica. Las indicaciones quirúrgicas de urgencias son las siguientes:
- Hemorragia masiva incohersible.
- Megacolon tóxico con perforación presente o inminencia de ésta en breve.
- La CU fulminante que no responde a esteroides o inmunosupresores.
- La obstrucción colónica por estenosis.
- Demostración de un cáncer de colon.
La perforación es la complicación más letal en la CU, con una mortalidad de 40 a 50%. Aunque la perforación libre del colon se presenta con mucha mayor frecuencia en el caso de un megacolon tóxico, ésteno es un requerimiento previo para el desarrollo de ésta. Obstrucciones secundarias a la formación de estenosis benigna se presenta en 11% de los casos y 34% de éstas lo hacen en el recto. La hemorragia masiva secundaria a una colitis ulcerosa es infrecuente y apenas en menos de 1% de los pacientes, al tiempo que representa casi 10% de las colectomías de urgencias practicadas en la CU. Un megacolon tóxico agudo se presenta en 6 a 13% de los pacientes con CU y la cirugía se asocia con una morbilidad y mortalidad operatoria elevada (82).
Tratamiento quirúrgico de la EC.
Más de 75% de los pacientes han de ser operados a los 20 años de iniciados los síntomas y 90% a los 30 años. Los pacientes cuya enfermedad comienza en el ileon terminal y el colon son los que presentan más indicaciones quirúrgicas.
La indicación más frecuente de cirugía en la EC del intestino delgado es la obstrucción intestinal debido a fibrosis y estenosis.
Los métodos quirúrgicos para tratar una EC del intestino delgado con obstrucción son la derivación intestinal, la recesión del segmento enfermo y la estenosoplastía.
Se define la recidiva postquirúrgica como la vuelta de los síntomas, con dolor, fiebre, diarrea y pérdida de peso; casi 20% la sufren a los dos años; 30% a los tres años y cerca de 50% a los cinco años. También parece que son predecibles en su mayoría las recidivas quirúrgicas, según el sitio de la afección intestinal.
Se ha observado que la EC ileocólica tiene una tasa de recidiva de 53%, la del intestino delgado de 46% y la colorectal de 40%.
En cuanto al tratamiento quirúrgico de la EC en el colon y el recto la mayoría de las indicaciones es por falta de respuesta médica. Enfermedad fulminante o lesiones anorrectales (82).


 Indicaciones de cirugía en la EII
Indicaciones de cirugía en la EII