Uno de los objetivos del control prenatal es la identificación temprana de los factores de riesgo asociados a patología hipertensiva de la gestación, con la finalidad de intervenir dichos factores o realizar un diagnóstico oportuno.
Uno de los objetivos del control prenatal es la identificación temprana de los factores de riesgo asociados a patología hipertensiva de la gestación, con la finalidad de intervenir dichos factores o realizar un diagnóstico oportuno.
Cuidados de enfermería durante el control prenatal:
• Desde la primera consulta el profesional en enfermería debe identificar factores de riesgo asociados a la patología.
• Valorar factores de riesgo biopsicosociales (estrés, ansiedad, llanto fácil, depresión) y remitir a ayuda psicológica.
• Durante la consulta de enfermería realizar control estricto de tensión arterial, ganancia de peso corporal, evolución del crecimiento fetal intrauterino, aparición y evolución del edema, alteración en el estado de conciencia y presencia de síntomas de vasoespasmo (cefalea, epigastralgia, fosfenos, tinitus, hiperreflexia), con el fin de diagnosticar en forma temprana la aparición de preeclampsia.
Para realizar un adecuado control de peso se deben seguir las siguientes recomendaciones:
– Báscula calibrada, pesar a la madre a la misma hora, posición correcta sobre la báscula (brazos a los lados, mirada al frente, y pies en el área demarcada de la báscula), la madre debe estar con la vejiga vacía, mínima ropa y sin zapatos.(6)
• Para realizar la toma de tensión arterial correctamente, se deben seguir las siguientes recomendaciones:
– Verificar que el manómetro del tensiómetro esté calibrado y que el tamaño del manguito sea el apropiado.
– La paciente debe estar tranquila y en reposo de más de cinco minutos.
– El brazo de la paciente debe estar relajado, apoyado sobre una superficie firme y a nivel del corazón.
• Valorar en cada consulta el bienestar fetal, por medio de fetocardia y movimientos fetales referidos por la madre.
• En caso de que se identifiquen pacientes de alto riesgo se deben remitir a consulta por especialista.
• Informar a la paciente, a la pareja y a la familia signos de alarma: cifras de tensión mayores de 140/90 mm Hg, edema matutino, epigastralgia, cefalea, fosfenos, tinitus, aumento exagerado de peso, disminución o ausencia de movimientos fetales, sangrado vaginal y amniorrea.
• Sugerir reposo en decúbito lateral izquierdo, con el fin de mejorar el flujo útero – placenta – feto.
• Ordenar una dieta nutritiva y equilibrada (60 a 70 gramos de proteínas, 1200 mg de calcio y zinc, magnesio y vitaminas adecuadas). No hacer restricción de sodio; sin embrago, se deben evitar las comidas saladas, consumir alimentos ricos en fibra, beber de ocho a diez vasos de agua al día y evitar el alcohol.(8)
hospitalario
El manejo hospitalario está enfocado en disminuir las complicaciones materno-fetales, para tal fin el profesional de enfermería debe:
• Vigilar cada dos horas signos vitales, en especial tensión arterial y frecuencia cardiaca fetal.
• Sugerir reposo, este mejora la perfusión placentaria, optimiza el manejo electrolítico a nivel renal, favorece el crecimiento fetal y disminuye la hiperactivación de reflejos neurohumorales durante el ortostatismo y el ejercicio, mejorando el control tensional.(12)
• Realizar control de peso diario, idealmente en la mañana y con la misma báscula todos los días.
• Realizar control de líquidos administrados y eliminados.
• Canalizar vena periférica con un catéter de buen calibre.
• Valorar del estado de conciencia y toma de reflejos osteotendinosos.
• Sugerir a la paciente la posición en decúbito lateral izquierdo.
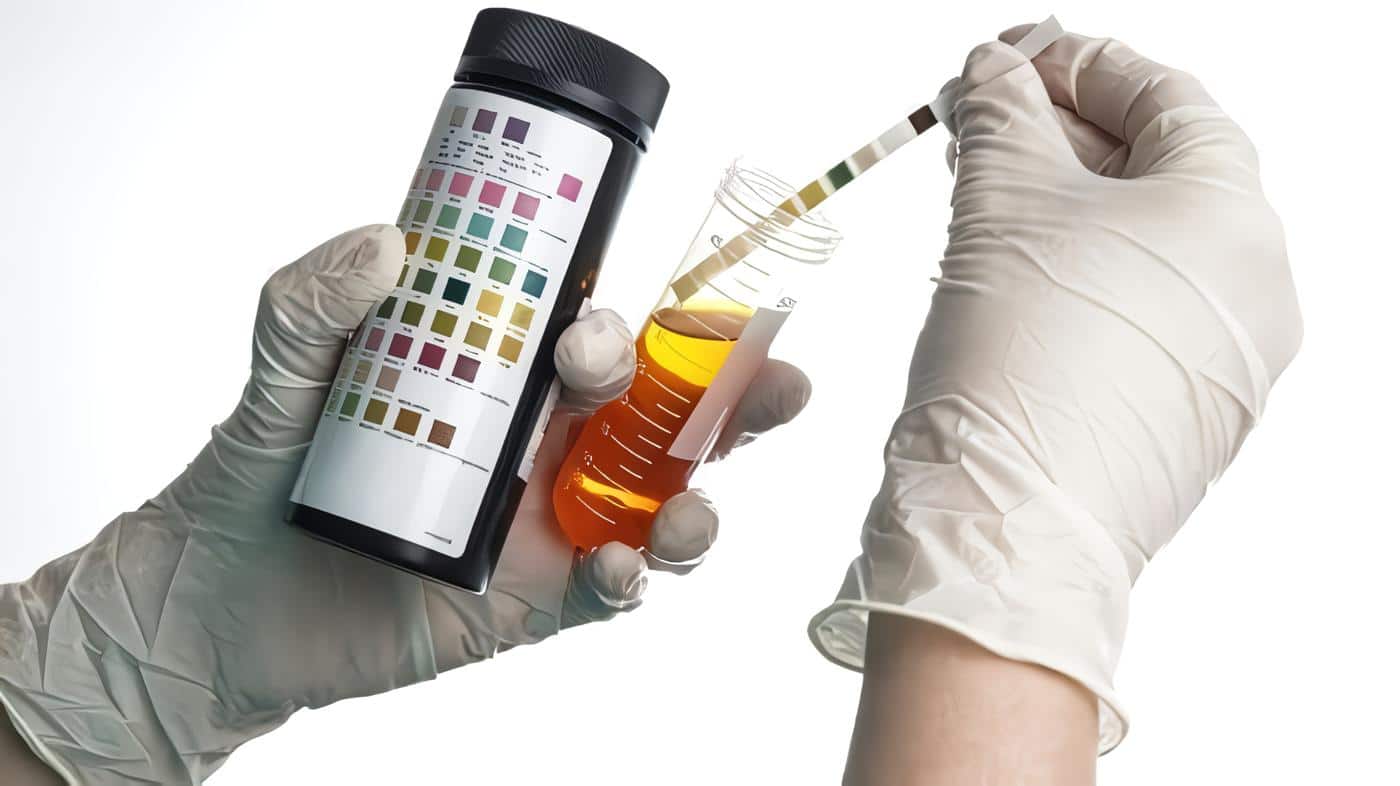
• Tomar e interpretar exámenes de laboratorio con el fin de contribuir con el diagnóstico oportuno o con la evaluación del curso de la patología. Los exámenes de laboratorio indicados son: hemoglobina, hematocrito, recuento de plaquetas, tiempo de protrombina, tiempo de tromboplastina, pruebas de función renal (creatinina, ácido úrico, nitrógeno ureico, proteinuria cuantitativa y cualitativa y depuración de creatinina), pruebas de función hepática (transaminasas y bilirrubinas).
Para hacer la recolección de orina de 24 horas se debe usar un frasco de 500 a 1.000 ml de capacidad, limpio y seco; eliminar la primera orina de la mañana, anotar la fecha y hora de inicio y desde ese momento recoger la restante hasta la misma hora del siguiente día.(13)
• Valorar bienestar fetal, el profesional en enfermería lo puede valorar por medio de movimientos fetales, toma de frecuencia cardiaca fetal y realización de monitoria fetal electrónica, además está indicada la toma de ecografía obstétrica y perfil biofísico.
• Iniciar maduración pulmonar fetal, la cual está indicada en embarazos entre 26 y 34 semanas con el fin de disminuir el riesgo de enfermedad de membrana hialina. El medicamento de elección es la betametasona como se enuncia en el tratamiento. Tener en cuenta que la administración debe ser I.M. (intramuscular) y que su aplicación puede producir leucocitosis.
• Proporcionar medidas de seguridad a la paciente: barandas elevadas, almohadilladas, dejar el timbre de llamado al alcance de la paciente y/o familiar y tener el carro de paro al alcance en caso de convulsión y paro cardiorrespiratorio.
• Valorar la tensión arterial antes de administrar tratamiento antihipertensivo.
• Administrar con precaución el sulfato de magnesio, en la paciente con diagnóstico de preeclampsia se utiliza para evitar las convulsiones; para su administración tenga en cuenta:
– Explicar a la paciente su indicación y posibles efectos secundarios del medicamento.
– Colocar a la paciente sonda vesical a drenaje para verificar la función renal.
– Administrar la dosis de impregnación y de mantenimiento a través de bomba de infusión, teniendo en cuenta la guía de manejo de la institución.
– Valorar y registrar cada hora: tensión arterial, frecuencia cardiaca, frecuencia respiratoria, frecuencia cardiaca fetal, reflejos osteotendinosos y estado de conciencia.
– Realizar control de líquidos administrados y eliminados, ya que la vía de eliminación es renal.
– Tener al alcance el antídoto (gluconato de calcio).
– No administrar en pacientes con antecedentes de cardiopatía o falla renal.
– Valorar signos de intoxicación: hiporreflexia, frecuencia respiratoria menor de 12 por minuto, oliguria y paro cardiorrespiratorio.
– Valorar signos de flebitis química.