Una vez revisados los efectos y composición de las soluciones se presentan a continuación los aspectos fundamentales que debe tener en cuenta el equipo de enfermería durante la administración de las soluciones. Dichas recomendaciones son resultado de la revisión bibliográfica y las experiencias reportadas por algunos profesionales de enfermería.
Es fundamental determinar la indicación de la terapia con líquidos endovenosos, el inicio y la suspensión. Esta decisión se basa en la valoración del estado hemodinámico del paciente y no en las facilidades para la administración de la terapéutica médica y/o farmacológica.
>> Ver: Beneficios para Médicos en la Compra de su Carro <<
Dentro de los objetivos que tiene la fluidoterapia, se encuentra: reemplazar las pérdidas basados en el tipo de líquidos para mantener la volemia y el volumen de líquido extracelular funcional, mantener los signos vitales y la presión arterial en valores normales y estables.(6)
Recomendaciones para la administración de soluciones
- Es necesario tener en cuenta las normas universales o reglas de oro para la administración de medicamentos durante la fluidoterapia, recordando que las presentaciones comerciales de las soluciones y líquidos son muy similares siendo un factor de riesgo importante para cometer errores.
- El control y balance de líquidos administrados y eliminados (teniendo en cuenta las cargas adicionales por medicamentos) se debe realizar de forma permanente. Se requieren reportes parciales cada 4 6 horas, evitando sacar sólo un balance en 24 horas que en muchas ocasiones no permite detectar las alteraciones y correcciones respectivas en el momento indicado.
- Un adulto ingiere normalmente de 1.500 a 3.000 ml de agua por día y tiene una producción endógena por catabolismo de proteínas, grasas y carbohidratos de 300 ml/día, para un total de 1.800 a 3.300 ml diarios. Para excretar la carga osmótica de 450 mOsm diarios a una concentración de 450 mOsm/L, el riñón debe excretar 1.500 ml en 24 horas, es decir una tasa de 62,5 ml/hora.(5)
- La excreción mínima obligatoria del riñón es de 500 ml en 24 horas. Cifras inferiores significan oliguria. Normalmente y en presencia de una ingesta adecuada de agua, el riñón excreta aproximadamente 1 ml de orina por hora y por kilogramo de peso ideal.(6)
- De acuerdo con lo anterior, se infiere la importancia de realizar un control adecuado de diuresis para determinar la rata urinaria (ml/kg/hora orina) y por tanto la presencia de oliguria o anuria.
- El balance hídrico se puede desequilibrar en forma grave si las pérdidas de agua se dan por fenómenos fisiológicos o por condiciones patológicas y no se responde a ellas con una terapéutica efectiva de soporte, ya que en el adulto en ayuno total se produce un balance negativo de unos 1000 ml/día.(6)
- Un balance de líquidos normal debe ser positivo (administrados mayores que los eliminados), con una diferencia que no supere los 1000 ml/día (correspondientes aproximadamente a las pérdidas insensibles que no se cuantifican como tal).Diferencias superiores deben suponer posible retención. Así mismo todo balance de líquidos negativo (eliminados mayores que los administrados) se considera anormal, asumiéndose deshidratación, circunstancia que tiene graves efectos metabólicos y hemodinámicos.
- Así mismo, es necesario tener en cuenta las pérdidas insensibles que se dan por evaporación a través de la piel (75%) y el pulmón (25%) de unos 800 ml/día.(6) Estas pérdidas pueden ser de gran dimensión. Eventos como la fiebre, las quemaduras, hiperventilación suponen pérdida significativa de agua libre de electrolitos.
- La determinación de las vías de administración, circulatoria venosa periférica o central, de los líquidos depende de varios factores dentro de los que se encuentran la osmolaridad de la solución a infundir y de su carácter irritativo para el endotelio; características de los catéteres y cánulas de infusión, duración de la terapia de nutrición parenteral y experiencia del personal en las canulaciones centrales.(13)
- Las soluciones isotónicas, hipotónicas o ligeramente hipertónicas con relación a la osmolaridad del plasma (290 mOsm/l) pueden administrarse por venas periféricas (SSN 0,9%, Lactato de Ringer, DAD 5%, DAD 10%).(13)
- Las soluciones con osmolaridad mayor de 600 mOsmol/L conducen en el 100 % de los casos a flebitis (DAD 50%, Solución salina hipertónica al 3% ó al 5%) por lo que requieren ser administradas por vías centrales. Mezclas con osmolaridades mayores de 500 mOsm/L no se deben administrar por venas periféricas.(13)
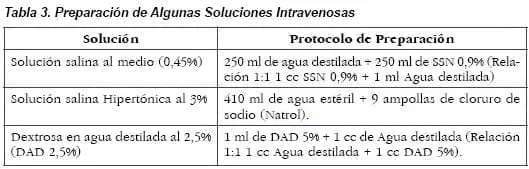
- Algunas soluciones requieren ser preparadas en las instituciones.
Preferiblemente en áreas específicas para tal fin, ya que no vienen en presentaciones comerciales. Para ello se deben seguir los protocolos establecidos. (Tabla 3)
- Durante la administración de soluciones con glucosa (dextrosas) es de vital importancia tener en cuenta su carga hídrica ya que se puede presentar un cuadro grave de intoxicación acuosa por una sobrecarga, especialmente en pacientes renales.(14)Para proporcionar los gramos de dextrosa de acuerdo con las necesidades del paciente se pueden utilizar diferentes concentraciones a expensas de menor volumen. Por ejemplo, si la necesidad es 5 gramos/ hora, se puede administrar 50 ml/hora de DAD 10%, 100 ml/hora de DAD 5% ó 10 ml / hora de DAD 50%.
- Todas las soluciones se deben administrar idealmente con bomba de infusión para asegurar el paso de volúmenes exactos por hora. Ello no significa que se deba dejar de proporcionar los líquidos que necesita el paciente por la ausencia de dichas bombas. Para esto se utilizan con cierta frecuencia las fórmulas tradicionales de cálculo de goteo.Sin embargo, las soluciones glucosadas (dextrosas), las hipertónicas y coloides así como las mezclas de medicamentos para goteo continuo, los niños, los ancianos y los enfermos con nefropatías y o cardiopatías requieren la administración por bomba de infusión ante los riesgos que tienen para el paciente.
- La administración de solución hipertónica debe ser lenta ya que la infusión rápida puede precipitar la mielinolisis póntica.(15)
Requiere además la monitoria cada 8 horas aproximadamente de los niveles de sodio para que estos no sobrepasen los 160 mEq/L y mantener la osmolaridad sérica por debajo de 350 mOsm/L. - Cobra gran importancia la valoración permanente del paciente con el fin de identificar los efectos de la terapéutica instaurada, así como los signos y síntomas asociados con la sobrecarga de líquidos. Esto incluye, valoración del estado de conciencia, función cardiorrespiratoria y renal (diuresis), toma de signos vitales, estado de la piel y mucosas, entre otros.Mantener la diuresis a razón de 1 ml /kg/min, lo cual equivale a unos 50 ml/hora. La diuresis es un índice muy fiable de volumen de gasto cardíaco. (6)
La medición de la concentración de sodio urinario y el cálculo de su fracción excretada provee una herramienta útil para el análisis de los pacientes con alteraciones de la homeostasis hidrosalina.(15)
Conclusión
El profesional de enfermería es participante activo en la administración de líquidos y soluciones, esto es un proceso y no una actividad de rutina. Requiere la valoración, planeación, ejecución, seguimiento y control permanente así como la toma de decisiones y comunicación activa con los demás miembros del equipo de salud. Muchos de los efectos adversos no identificados durante la estancia hospitalaria generan importantes alteraciones tardías sobre la homeostasis de la persona que se pueden evitar en la mayoría de ocasiones.
Resumen soluciones cristaloides y coloides
Las soluciones cristaloides y coloides son dos tipos de soluciones utilizadas en medicina, especialmente en situaciones de fluidoterapia para el tratamiento de pacientes con diferentes condiciones médicas.
Soluciones cristaloides
Las soluciones cristaloides son aquellas que contienen pequeñas partículas disueltas, como sales minerales y azúcares, que pueden pasar fácilmente a través de las membranas celulares y distribuirse por todo el cuerpo.
Estas soluciones son útiles para reponer líquidos y electrolitos, corregir desequilibrios ácido-base y mantener el volumen plasmático. Algunos ejemplos comunes de soluciones cristaloides incluyen:
- Solución salina isotónica (cloruro de sodio al 0,9%)
- Solución salina hipotónica (cloruro de sodio al 0,45%)
- Solución salina hipertónica (cloruro de sodio al 3%)
- Solución de Ringer lactato
- Solución de Hartmann
Soluciones coloides
Las soluciones coloides contienen partículas más grandes y no se disuelven completamente en el solvente (por lo general, agua). Estas partículas son lo suficientemente grandes como para permanecer en el espacio intravascular y aumentar la presión oncótica del plasma, lo que ayuda a retener líquidos en el torrente sanguíneo y previene la fuga de fluidos hacia los tejidos circundantes.
Esto las hace útiles para aumentar el volumen circulatorio y mejorar la presión arterial en casos de shock y otros trastornos de la perfusión. Algunos ejemplos de soluciones coloides incluyen:
- Albúmina humana
- Gelatina
- Dextrano
- Hidroxietilalmidón (HES)
Referencias bibliográficas
- Rosenthal K. Intravenous fluids: The whys and wherefores. Nursing. 2006; 36(7): 26-7.
- Guzmán F, Carrizosa E, Vergara A y col. Soluciones hidroelectroliticas. En: Líquidos y electrolitos en Cirugía, Bogotá: Editorial Médica Internacional; 2004, p. 81-5.
- Opliner L. Choosing the right fluid to counter. Nursing. 2004; 34(3): 52.
- Kee Jl. Handbook of fluid Electrolyte, and Acid-Base Imbalances. Stamford, Conn: Thompson Lerning: 2003.
- Miranda M, et al. Fluidoterapia. En: Prin-cipios de Urgencias, Emergencias y Cuida-dos Críticos. Disponible en: www.uninet. edu/tratado/indicel Consultado: Octubre de 2006.
- Patiño JF. Líquidos y electrolitos en la práctica clínica. Revista Tribuna Médica. 1995; (91): 69.
- Cone J, Wallace B, Caldwell F, et al. Bene-ficial effects of hypertonic solution for re-suscitation in the presence of acute hemo-rrage. Am. J. Surg. 1987;154: 587.
- Sterns R. Severe hyponatremia: The case of conservative management. Critical Care Medicine. 1992; 20(4).
- Kruse J, et al. Saunders Manual of critical Care, 1st edición. Philadelphia, Pa.: W.B. Saunders Co; 2000.
- Prieto W, Navarro J. Manejo Perioperatorio de líquidos en cirugía. Disponible en: www. scare.org.co/rca/archivos/articulos/2002. Consultado: Octubre de 2006.
- Trumble R. Coagulopathy with the use of hetastrach in the treatment of vasoespam. Journal Neurosurgery.1995;82:44-8.
- Zhuang J, et al. Colloid infusion after brain injury: Effect on intracranial pressure, cerebral blood flow and oxygen delivery. Critical Care Med. 1995; 23:140-8.
- Mora R. Soporte Nutricional Especial. Bo-gotá: Editorial Médica Panamericana; 2002, p. 155-8.
- Longstreth W. High blood glucosa level on hospital admision and poor neurolo-gical recovery alter cardiac arrest. Annal Neurol. 1989;210: 466-73
- Roversi M, Matijasevic, E. Trastornos del sozdio. En: Guías para el Manejo de Urgen-cias. Fundación Santa Fe de Bogotá. Dis-ponible en: www.fepafem.org.ve/Guias_de_Urgencias/Alteraciones_endocrinas_y_metabolicas. Consultado: Octubre de 2006.





Muchas gracias por el material; muy completo y claro.