A. MURCIA, MD, SCC.
Palabras claves: Trauma, Arterias carótidas, Heridas por arma blanca, Heridas por proyectil de arma de fuego, Estado de Volemia, Condición Neurológica.
Se presentan 69 casos de heridas de las arterias carótidas tratadas en el departamento de Cirugía de la Universidad Nacional de Colombia, Hospital San Juan de Dios de Bogotá, durante el período comprendido entre enero de 1981 y diciembre de 1989. Se revisa la anatomía y los mecanismos compensatorios extra e intracraneanos. Se definen, clasifican y analizan los efectos de la “isquemia” sobre las estructuras nerviosas y vasculares inracraneales. Se establecen las bases para el diagnóstico clínico y paraclínico de las lesiones carotídeas y de los órganos vecinos, y las medidas de reanimación inicial. Se discriminan los 69 casos porcentualmente por sexo, edad y etiología, destacando la lesión carotídea por cuerpos extraños (espinas de pescado) sin antecedentes en otras publicaciones médicas. Para una evaluación y tratamiento más objetivos, se clasifican los pacientes al ingreso en tres categorías, teniendo en cuenta el estado de volemia y la condición neurológica. Se muestran los diferentes procedimientos quirúrgicos y adicionales utilizados y el control posoperatorio. Se revisa la literatura mundial sobre el tema. Se analizan los resultados .finales, los cuales muestran un 62% de los pacientes sin ninguna secuela y una mortalidad del 12.96%, igualo mejor que la de los grandes centros que se ocupan de este tipo de trauma.
Introducción
A pesar de los grandes avances científicos y tecnológicos logrados en el manejo del trauma arterial en general y de las arterias carótidas en particular, la manera como el cirujano ha afrontado tradicionalmente estas lesiones ha sido controversial (3, 4, 14, 16) Y en la actualidad sigue representando un reto de alto juicio quirúrgico, aun para cirujanos adiestrados en tratar frecuentemente este tipo de alteraciones. Se sabe que diferir el tratamiento de una herida de vasos carotídeos puede conducir a situaciones incontrolables como hemorragia masiva, compromiso respiratorio alto y lesiones isquémicas cerebrales que pueden llegar a ser irreversibles y aun a causar la muerte.
Muchos han sido los criterios expuestos para afrontar el trauma de carótidas desde cuando Flemming (14, 22, 94) en 1803, al parecer practicó con éxito la ligadura de una de las arterias carótidas comunes en un marinero que intentó suicidarse.
Se estima que existe una serie de puntos claves que deben tenerse en cuenta luego de la admisión de este tipo de trauma en los servicios de Urgencias, que tratado con las variantes individuales, en la mayoría de los casos puede conducir a la obtención de resultados satisfactorios.
Consideraciones Anatomicas-Fisiologicas y Fisiopatologicas de la Circulacion Cerebral
Para comprender con bastante aproximación la mayoría de los fenómenos que se suceden en el nivel cerebral y sus efectos cuando se disminuye o se suprime de manera aguda el t1ujo que le proporciona su irrigación, como ocurre en el trauma de las arterias carótidas y en los accidentes cerebrovasculares oclusivos para poder enfrentarlos con mayores posibilidades de éxito, se hace indispensable conocer al menos los siguientes principios: 1) Circulación arteria cerebral. 2) Mecanismos circulatorios compensatorios. 3) Isquemia cerebral. 4) Efectos de la isquemia.
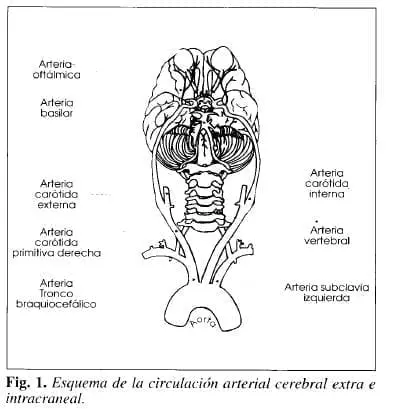
Circulación arterial cerebral
Arterias extracraneales. Tres arterias de gran calibre se originan en el cayado aórtico: la innominada, la carótida primitiva izquierda y la subclavia izquierda, las cuales en conjunto proporcionan la irrigación a los miembros superiores y a la cabeza (2, 33).
De la innominada se originan la carótida común derecha y la subclavia derecha. Las carótidas primitivas, se bifurcan en sus dos ramas: carótida interna y carótida externa (Fig. 1).
Arterias intracraneales. La carótida interna termina en la cerebral anterior, la cerebral media, la comunicante posterior y la coroidea; las tres primeras forman con la cerebral posterior, rama del tronco de la basilar, y con la comunicante anterior, el llamado polígono de Willis al unirse con las arterias del lado opuesto (33). Esta conformación es nonnal únicamente en el 5% de los pacientes.
Anatomía topográfica
Se han descrito en el cuello zonas que permiten en determinado momento y especialmente en los pacientes con traumatismos vasculares de esta región, obtener una impresión muy cercana del vaso que puede estar comprometido (2, 32, 39,41). Estas son:
Zona l. En nivel de la clavícula e inmediatamente por debajo; en ella se encuentran del lado derecho, la innominada, la carótida común, la subclavia, la vertebral con sus venas correspondientes y el cayado aórtico; del lado izquierdo, parte del cayado aórtico, la carótida común, la subclavia, la vertebral y sus venas correspondientes.
Zona II. Comprende desde l cm por encima de la clavícula hasta el ángulo del maxilar inferior, y en ella se ubican, la carótida común, la interna y la externa con sus diferentes ramas, la vertebral y las venas yugulares.
Zona III. Se ubica por encima del ángulo del maxilar inferior, en la cual se encuentra la carótida interna y algunas ramas de la externa.
Mecanismos circulatorios compensatorios
Se desconocen dos variedades de suplencia con importante circulación colateral que se constituyen en mecanismos compensatorios cuando el flujo a través de las grandes arterias se disminuye o se suprime. Estos son:
Intracraneal. Este se logra gracias a que las arterias pares (carótidas y vertebrales), mediante el polígono de Willis, permiten el flujo cruzado entre uno y otro hemisferio y entre la parte anterior y posterior o entre ésta y la anterior; así,al disminuir o cesar el flujo de una arteria importante, se incrementa el de la otra, con lo que se logra mantener la presión y el flujo dentro del polígono (33).
Extracraneal. Este sistema está dado por arterias que aunque tienen una función netamente extracraneal, se anastomosan con arterias intracraneales, facilitando en determinadas circunstancias, especialmente en la enfermedad oclusiva crónica, el suministro de flujo extra-intracraneal como un mecanismo compensatorio importante.
Isquemia cerebral
La isquemia se define como una condición en la cual el flujo sanguíneo es insuficiente para suplir la demanda metabólica de los tejidos.
En relación con la isquemia, se conocen dos tipos (16):
Isquemia regional. Presente siempre en las alteraciones arteriales oclusivas de vasos que le proporcionan flujo directamente al cerebro, tales como: 1) Enfermedad ateroesclerótica oclusiva. 2) Tortuosidades arteriales. 3) Displasia fibromuscular. 4) Trauma. 5) Aneurismas. 6) Oclusión venosa. 7) Oclusión venosa y arterial simultánea. 8) Arteriopatías inflamatorias (16). El trauma carotídeo, especialmente el abierto, suele comportarse como una oclusión aguda.
Isquemia global. Observada con frecuencia en alteraciones circulatorias no oclusivas, que no comprometen vasos de flujo directo al cerebro (15, 16) como: 1) Hipotensión. 2) Shock. 3) Paro cardíaco. 4) Trauma craneano. 5) Estado epiléptico. 6) Tromboembolismo pulmonar.
En el trauma de las carótidas el origen de la isquemia puede ser doble: a) Por alteración arterial directa, y b) Por hipotensión, shock, etc.
En cualesquiera de las dos modalidades o en la combinada, el episodio puede ser transitorio o permanente y su manifestación dependerá del tiempo y de la severidad del déficit neurológico, a través de un cuadro clínico, generalmente de aparición aguda.
En la oclusión o en el trauma con sección completa o parcial de una arteria, la isquemia es casi siempre .incompleta en cualquier órgano, pero particularmente en el cerebro, por la gran cantidad de conexiones que existen entre los diferentes sistemas colaterales y, ante todo, por la aparición del flujo retrógrado.
Efectos de la Isquemia
Los estudios han demostrado que son diferentes y que afectan distintos territorios (9, 16, 19, 42); todo depende de si la isquemia es regional o global pero en general, las consecuencias se observan en neuronas, axones y vainas mielínicas, astrocitos y elementos gliales, capilares y vasos intraparenquimatosos. Habitualmente los tres primeros elementos se alteran en su metabolismo y modifican sus respuestas por aumento del volumen mitocondrial debido al edema masivo de su matriz interna. Los capilares y demás componentes de la microcirculacion, sufren cambios significativos en su endotelio (1, 16, 17, 42, 46) en términos de capacidad de transporte de varios metabolitos y del agua. “El agua cerebral aumenta en proporción directa a la disminución del flujo sanguíneo del cerebro” y su acumulación siempre precede al desarrollo de la falla de las transmisiones sinápticas y de las bombas de iones (16, 42, 46). Así mismo, gran número de estudios han mostrado el marcdo incremento de la permeabilidad de las proteínas como consecuencia de la isquemia (9, 16, 18, 42).
Mecanismos de la Lesion Arterial
La violencia moderna, la industrialización, la sociedad mecanizada, las caídas de diferentes alturas y las contiendas bélicas, son factores que desencadenan una serie de mecanismos de lesión, no sólo de las arterias carótidas, sino en general de todo el organismo que, dependiendo especialmente de la manera como actúe el trauma y de la energía cinética en acción van a ocasionar lesiones en diferentes grados de gravedad en el paciente (2, 5, 8, 10, 23, 34,47).
La lesión arterial, y por ende la de las carótidas, se produce or: 1) Trauma penetrante: a) Arma cortopunzante. b) Proyectil de arma de fuego. 2) Trauma cerrado: a) Directo. b) Desaceleración.
En el primer caso la alteración se produce por acción directa del arma sobre la arteria, lo que ocasiona lesiones que pueden variar desde una lesión puntiforme hasta la sección parcial o completa del vaso, generalmente de corte nítido si es por arma cortopunzante y con desgarro y pérdida de tejido si es por prooyectiles. Estos pueden producir, además, lesiones sin impacto directo a través de las ondas explosivas (2, 5, 8, 10).
El trauma penetrante puede lesionar las carótidas en cualesquiera de sus niveles, pero habitualmente compromete la carótida común, incluyendo las lesiones por cuerpos extraños (espinas de pescado, huesos de pollo) los cuales, al incrustarse en el esófago y no ser extraídos oportunamente, pueden migrar a la carótida, llegando inclusive a producir fístulas esofagocarotídeas. En contraste, el trauma cerrado compromete más comúnmente la carótida interna como resultado de la acción directa sobre la arteria o de la hiperextensión del cuello durante el accidente. Por este mecanismo el desgarro de la íntima o de una placa ateromatosa, llega a ser el origen de la disección distal entre la íntima y la media, lo cual invariablemente termina en estenosis o trombosis (2, 5, 8).
Sin embargo, sin importar la causa o el mecanismo productor de la lesión carotídea en la gran mayoría de los casos suelen existir lesiones de estructuras adyacentes tales como las venas yugulares, el esófago, la tráquea, las estructuras óseas y aun de los grandes vasos.
Complicaciones
Son de tipo multifactorial, y pueden resumirse así:
Isquemia
Es la condición que origina o desencadena de manera dirécta o indirecta la gran mayoría de las complicaciones de tipo neurológico, tales como los estados de coma, hemiparesias, hemiplejias, lesiones de los pares craneanos, etc. Su acción es menor o mayor según el grado y el tiempo o si la lesión es de tipo global, regional o si coexisten los dos tipos de lesiones; también depende del número de colaterales cerebrales de suplencia y de la integridad o alteración del polígono de Willis.
Edema cerebral
En las lesiones carotídeas es consecuencia directa de la alteración del transporte de agua, electrolitos y de proteínas que desencadena la isquemia y puede estar localizado en áreas de isquemia directa o en otras zonas distantes.
Trombosis
Ocurre con mayor frecuencia en lesiones de carótidas ocasionadas por trauma cerrado o contundente, donde el desgarro de la íntima, y aun de la capa media, desencadena el proceso. Otras veces puede suceder por errores de técnica durante la reconstrucción (estenosis, alerones oflaps, etc).
Hemorragia
En el postoperatorio inmediato su origen es casI siempre por error de la técnica quirúrgica. La hemorragia tardía es secundaria en la mayoría de los casos a infección con dehiscencia de las suturas, y generalmente es de aparición súbita.
Infección
Es una complicación catastrófica, pues además del proceso local puede desencadenarse una septisemia y aun shock séptico. En estos casos la reintervención del paciente es obligatoria, casi siempre para efectuar ligadura arterial. Además, suele originar hemorragia.
Diagnóstico y Tratamiento Inicial
Por tratarse de lesiones que pueden comprometer la vida del paciente u ocasionar lesiones cerebrales que pueden llegar a ser irreversibles y dejar secuelas irreparables, el diagnóstico y el tratamiento deben ser simultáneos.
Algún integrante del grupo quirúrgico debe interrogar a familiares o a quienes condujeron el paciente al hospital sobre: tipo de arma o de accidente, hemorragia, tiempo transcurido desde el trauma hasta la llegada al hospital, estado de conciencia y manejo durante el transporte, etc.
Las manifesaciones clínicas de ingreso deben ser registradas para su evaluación posterior.
El paciente debe ser clasificado por categorías o grupos teniendo en cuenta el estado de conciencia, la volemia y la existencia o no de signos de lateralización neurológica, tales como hemiparesia, hemiplejia, compromiso de pares craneanos, síndrome de Homer, etc.
En la historia clínica debe quedar consignada la zona de la herida en el cuello (1, 11, IlI), la presencia de hemorragia activa o de hematoma aparente, el grado de shock y todos los síntomas y signos ya mencionados.
Al auscultar el cuello se debe registrar la existencia de soplos de tipo sistólico (falso aneurisma) o de carácter continuo (fístula arteriovenosa).
Los pacientes con trauma cerrado de las carótidas pueden presentar síntomas de trombosis más que de hemorragia y su evolución es diferente (5, 8, 12, 34).
La historia de un paciente sin signos de lateralización y sin alteraciones de la conciencia inmediatamente después del accidente o durante su transporte pero con ulterior aparición de hemiparesia o hemiplejia, sugiere una lesión de la carótida y debe ser sometido a arteriografía después de una tomografía axial del cerebro (2, 13, 34).
Simultáneamente con la evaluación clínica debe solucionarse la dificultad respiratoria, si la hay, mediante intubación endotraqueal y la corrección del volumen circulante con la aplicción de fluidos de tipo cristaloides, efectuar la clasificación sanguínea, revaluar el estado general neurológico y decidir la conducta expectante, incluyendo estudios como tomografía axial computarizada, arteriografía, gases arteriales, etc. o su traslado al quirófano.
En casos de hemorragia activa, se hace necesario efectuar compresión manual desde la misma sala de urgencias hasta el momento del control quirúrgico. Si existen lesiones asociadas de órganos como el esófago o la tráquea, se debe iniciar la aplicación de antibióticos de amplio espectro en el preoperatorio, aun desde la misma sala de emergencias.
Material y Métodos
Edad y sexo
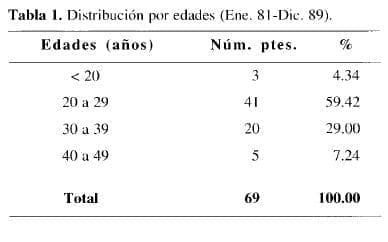
En el período comprendido entre enero de 1981 y diciembre de 1989 acudieron al Hospital San Juan de Dios de Bogotá, 69 pacientes con heridas de las arterias carótidas, de los cuales 59 (86%) correspondieron al sexo masculino y 10 (14%) al femenino. La edad de 41 pacientes (59.42%), osciló entre 20 y 29 años; 20 (29.00%) entre 30 y 39 años; 5 (7.24%) entre 40 y 49; Y 3 (4.34%) eran menores de 20 años (Tabla 1).
Etiología
El grupo ya mencionado incluye traumatismos por proyectil de arma de fuego, arma cortopunzante, trauma cerrado, lesiones iatrogénicas y por cuerpos extraños. Al discriminar las diferentes causales del trauma se puede observar cómo la gran mayoría de los traumatismos fueron ocasionados por proyectiles de arma de fuego y por armas cortopunzantes, en número de 64, de los cuales 35 (50.74%) correspondieron a proyectiles y 29 (42.04%) a arma cortopounzante (ACP). Tres casos fueron producidos por cuerpos extraños (espinas de pescado) que luego de perforar la faringe o el esófago alto, lesionaron la carótida común (Tabla 2).
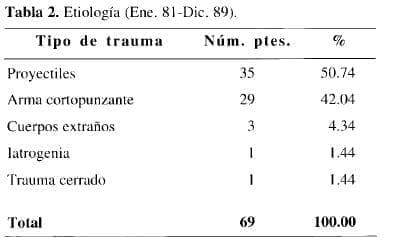
Un caso fue iatrogénico (arteriografía directa por punción), y otro por trauma cerrado.
Clasificación de los pacientes
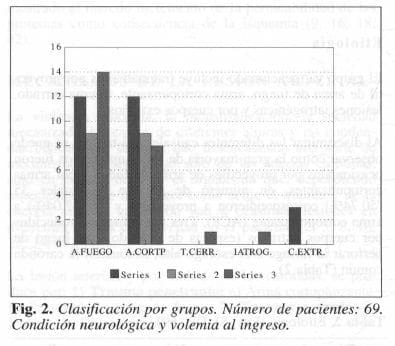
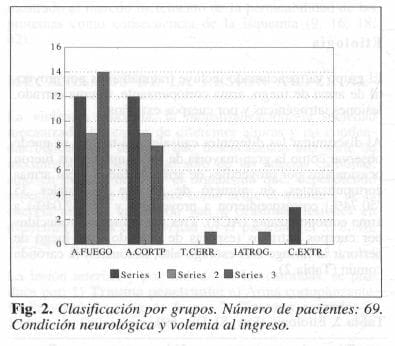
Con el propósito de obtener coclusiones reales y poder analizar lo que representan los diferentes tipos de lesiones carotídeas y su repercusión cerebral, los pacientes fueron divididos preferentemente teniendo en cuenta la alteración neurológica y su estado de hipovolemia al ingreso, en tres grupos así: 1) Con mínima modificación de la conciencia, signos de lateralización neurológica y con estados leves de shock. 11) Con alteración moderada de la conciencia, signos neurológicos de mínimo cambio cerebral y sin o con estado de shock moderado. 111)En coma o shock severo, y con signos francos de lateralización neurológica.
El grupo I estuvo constituido por 27 pacientes (39.20%) de los cuales 12 fueron traumatizados con proyectil de arma de fuego, 12 con arma cortopunzante y en 3 la lesión carotídea fue ocasionada por cuerpos extraños (Fig. 2).
Del grupo II, fueron admitidos 18 pacientes (26.00%) de los cuales 9 fueron heridos con proyectil de arma de fuego y 9 con arma cortopunzante. En el grupo 111se recibieron 24 pacientes (34.80%), 14 con lesiones ocasionadas con proyectil de arma de fuego, 8 con arma cortopunzante, 1 por traumatismo cerrado y 1 con lesión iatrogénica después de arteriografía directa por punción (Fig. 2).
Al momento del ingreso, 29 pacientes (40.02%) presentaron shock moderado o severo, el cual fue tratado mediante la utilización inmediata de volúmenes masivos de cristaloides y, posteriormente, sangre completa; se efectuó simultáneamente soporte ventilatorio en aquellos pacientes que presentaban signos de insuficiencia respiratoria. Cuando se observó hemorragia externa, el único procedimiento fue la compresión manual hasta el momento de tener control quirúrgico.A aquellos pacientes con fracturas, se les practicó inmovilización rápida y temporal; a los que se les evidenció clínica o radiológicamente hemotórax o neumotórax, se les efectuó toracostomía con drenaje cerrado.
A todos los pacientes, sin tener en cuenta su condición clínica, se les colocó catéter vesical.
Siete pacientes que ingresaron en condición hemodinámica estable o a los que se logró equilibrarla muy rápidamente después de su ingreso sin deterioro posterior o en quienes se sospechó lesiones complejas, falsos aneurismas, fístulas arteriovenosas o trauma en las zonas I o 111 del cuello, fueron ‘sometidos a arteriografía carotídea por el método de Seldinger.
Segmento carotídeo comprometido
Por su mayor longitud y diámetro, la carotídea común fue el segmento más lesionado; 48 de los 69 pacientes tuvieron compromiso de este segmento (69.56%). En 15 casos (21.73%), la carótida interna extracraneal fue la comprometida; 5 pacientes presentaron heridas en la carótida externa (7.24%) y 1 paciente con trauma craneano cerrado, tuvo lesión en la carótida interna intracraneal. Ninguno de los pacientes de la serie presentó compromiso de la bifurcación.
Conducta Quirurgica
De los 69 pacientes, 57 fueron invervenidos durante las primeras 3 horas después de su ingreso, siendo llevados algunos de manera inmediata al quirófano, luego de la reanimación circulatoria y respiratoria inicial, sin tener en cuenta su condición neurológica o grupo de clasificación. Los demás fueron operados dentro de las 24 horas de su admisión, incluyendo aquellos que consultaron por hematemesis o por fístula carotideoesofágica ocasionada por trauma con cuerpos estraños. La vía utilizada fue la cervicotomía, siguiendo el borde anterior del esternocleidomastoideo.
Características de las lesiones
Las lesiones ocasionadas por proyectiles de arma de fuego, especialmente los de alta velocidad y los traumatismos cerrados, ocasionaron lesiones de gran significación con pérdida de pared arterial; las producidas por arma cortopunzante no produjeron lesiones de tipo destructivo (por baja energía cinética) (1, 2, 5).
De la casuística analizada, los 35 pacientes con heridas de proyectil tuvieron importante compromiso de la pared arterial con pérdida parcial o total.
En las lesiones ocasionadas por armá cortopunzante (ACP) puede observarse cómo de los 29 pacientes cuyo factor etiológico fue esa noxa, sólo 1 mostró pérdida parcial de la pared carotídea.
Cabe destacar de esta serie los 3 pacientes admitidos con lesiones carotídeas producidas por cuerpos extraños (espinas de pescado) lo cual es significativo, sobre todo porque en la literatura médica mundial, no se menciona esta causa como origen de lesión de la arteria carotídea. En los 2 pacientes restantes, una de las lesiones se produjo dentro del hospital durante la práctica de arteriografía carotídea por punción directa y el otro sufrió traumatismo cerrado.
Lesiones asociadas
Se puede decir que el único componente del cuerpo humano por donde pasan todos los sistemas y aparatos, es el cuello, razón por la cual sin importar el mecanismo de la lesión, cualesquiera de ellas puede ser lesionada.
En esta serie de 69 pacientes, 33 (51 %) tuvieron lesiones en órganos del cuello, 8 en el tórax y 3 en los miembros superiores.
La lesión más común fue la de la vena yugular interna en 21 de 35 pacientes (66%), pues la contigüidad de este vaso con la arteria carotídea permite sospechar su lesión siempre que exista traumatismo carotídeo.
Otros órganos como la laringe y la tráquea, bastante cercanos a la carótida, fueron lesionados en 6 pacientes. En otros 4 casos se observaron lesiones del esófago; en 3, del tiroides y en 1 hubo lesión medular.
Aunque la gran mayoría de los enfemos ingresaron relativamente pronto al hospital, 5 de ellos presentaron seudoaneurismas y 5 hicieron fístulas carotideoesofágicas.
Tipo de reconstrucción arterial
Para el restablecimiento de la continuidad arterial se tuvo en cuenta el tipo de lesión, si existía sección parcial o completa de la arteria y si presentaba pérdida de parte de la pared carotídea (Fig. 3).
La sutura simple fue practicada en 31 pacietnes (44.92%), la gran mayoría de ellos con lesiones ocasionadas por arma cortopounzante. En 17 pacientes (24.63%) fue posible practicar anastomosis terminoterminal (Fig. 3).
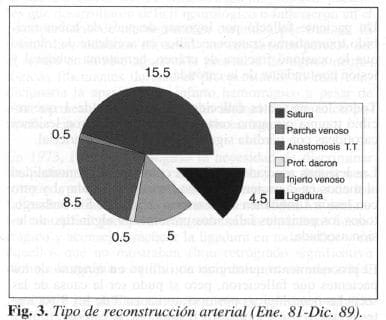
Cuando la pérdida de tejido arterial no permitió realizar esa técnica, se hizo necesario interponer un injerto venoso en 10 casos (14.49%), prótesis de dacrón en 1 caso y parche venoso en otro.
En 9 pacientes que presentaron severas lesiones carotídeas y en quienes la reconstrucción arterial fue imposible, se practicó ligadura así: 5 en la carótida externa, 2 en la carótida común (a uno de estos se les ligó, además, la subclavia del mismo lado), y a 2 pacientes se les ligó la carótida interna.
Procedimientos adicionales
1. Todos los pacientes sin contraindicaciones absolutas recibieron una dosis única de 5.000 a 10.000 unidades de heparina durante el procedimiento quirúrgico, la cual se descontinuó en el postoperatorio.
2. Durante el transoperatorio se continuó la aplicación de soluciones cristaloides y de sangre en los casos necesarios, siempre bajo el control de parámetros hemodinárnicos.
3. A todos los pacientes se les aplicó antibióticos parenterales del tipo de las cefalosporinas de primera o segunda generación, o penicilina cristalina, iniciando la primera dosis inmeddiatamente después de la inducciónanestésica para los casos inmediatos y en el preoperatorio para los casos tardíos.
4. El puente (shunt) carotídeo interno se utilizó únicamente en 9 pacientes, en los que se observó reducción del flujo distal a la lesión.
5. No se efectuó cuantificación de la presión distal a la lesión en ningún paciente, factor que hubiera facilitado la decisión de colocar o no el puente o shunt.
Control postoperatorio
Se realizó en la gran mayoría de los pacientes en la Unidad de Cuidados Intensivos, por 24 o 48 horas. Allí se practicó monitoría de todos los parámetros hemodinámicos necesarios en cada caso, se continuó la aplicación de líquidos parenterales y la terapia antibiótica. Cuatro pacientes requirieron, además, soporte ventilatorio y medicación antiedema cerebral con barbitúricos, diuréticos y esteroides. Dos pacientes fueron sometidos a coma barbitúrico por presentar episodios convulsivos a repetición. La estancia hospitalaria promedio por paciente fue de 12 días. Todos los pacientes con algún déficit neurológico fueron sometidos a un proceso de rehabilitación específica desde el postoperatorio inmediato, el cual se continuó de manera ambulatoria para los de pequeño déficit, luego de abandonar el hospital. Aquellos con severo compromiso neurológico, fueron trasladados al Departamento de Rehabilitación para continuar allí su fase de recuperación.
El seguimiento postoperatorio ambulatorio se efectuó por 12 semanas. Tres pacientes que tuvieron lesiones de la carótida común, 2 por arma cortopunzante y 1 por proyectil de arma de fuego y a quienes se les practicó sutura o anastomosis terminoterrninal respectivamente, fueron controlados en el postoperatorio con Doppler continuo bidireccional, oculopletismografía y Duplex Scanning lmaging de carótidas (30, 31, 38, 44), con lo cual se obtuvo satisfactoria continuidad de la carótida sin alteraciones hemodinámicas carotideocerebrales, con resultado óptimo de la cirugía.
Resultados
Los resultados se evaluaron ante todo teniendo en cuenta la condición de los pacientes al salir del hospital, mediante el análisis de los diferentes aspectos que pudieron influir en el estado final, tales como:
1. Condición neurológica y de volemia al momento del infreso (grupos 1, 11 Y I1I).
2. Tipo de traumatismo.
3. Características de las lesiones carotídeas.
4. Lesiones asociadas.
5. Tipo de procedimiento quirúrgico.
6. Utilización del puente (shunt) interno.
Dependiendo de la condición física en el momento de abandonar el hospital, los pacientes fueron clasificados en tres estados o categorías, así:
A. Satisfactorio. Aquellos cuyo resultado fihal demostró ausencia de secuelas al momento de abandonar el hospital.
B. Con pequeño déficit neurológico. Paresia de una de las extremjdades, disartria, disfonía, etc.
C. Con severo déficit neurológico. Hemiplejia o paraplejia.
Al abandonar el hospiital, de los 69 pacientes admitidos, 43 (62.31%) salieron sin ninguna secuela física; 13 (18.84%), con pequeño déficit neurológico y únjcamente 5 presentaban secuelas neurológicas de imporotancia.
La mortalidad global, sin tener en cuenta la condición del ingreso, el tipo de traumatismo recibido ru el procedimiento quirúrgico, fue de 8 pacientes (11.59%) (Fig. 4), que se encuentra dentro de los promedios de los mejores hospitales del mundo que tratan este tipo de lesiones, la cual oscila entre 10 y 40% (22, 34, 36, 37).
Al discriminar la mortalidad por grupos, teniendo en cuenta el estado neurológico de ingreso así como la volemia y el tipo de arma que ocasionó el trauma, se observa cómo de los 8 pacientes fallecidos, 4 de ellos recibieron la lesión por proyectiles de arma de fuego (Tabla 3) y todos fueron agrupados dentro de la categoría 111, por haber ingresadoen estado de shock o grave lesión neurológica. Dos tuvieron el trauma por arma cortopunzante e ingresaron en severo estado de shock. Un paciente ingresó con importantehematemesis y estado de shock por fístula carotideoesofágica ocasionada’ por lesión por cuerpo extraño.

Un paciente falleció por ingresar después de haber recibido traumatismo craneoencefálico en accidente de tránsito que le ocasionó fractura de cráneo, hematoma subdural y lesión contundente de la carótida.
Todos los pacientes fallecidos, a excepción de 1 que recibió trauma por arma cortopunzante, presentaron lesionescarotídeas con pérdida significativa de la pared arterial.
Las lesiones asociadas pudieron contribujr a la mortalidad al menos en 2 pacientes: 1 con hematoma subdural y otro con lesión simultánea de la arteria subclavia. Sin embargo, todos los pacientes fallecidos presentaban algún tipo de lesión asociada.
El procedimiento quirúrgico no influyó en ninguno de los pacientes que fallecieron, pero sí pudo ser la causa de las secuelas neurológicas postoperatorias en 3 de los 9 pacientesa quienes se les practicó ligadura de la carótida (33%); 1 de ellos abandonó el hospital con hemiplejia, otro conhemiparesia y un tercero con monoparesia de uno de los miembros superiores. De los 69 pacientes intervenidos, a 9se les colocó puente o shunt interno durante el procedimientoquirúrgico.
Aunque esta valiosa alternativa que permite mantener el flujo cerebral durante el postoperatorio no pareció ser determinante en los.casos de mortalidad, ya por la severidad de las lesiones o por el estado de gravedad en el momento del ingreso al hospital, sí nos hace retlexionar el hecho de que sólo en 1 paciente de los fallecidos se utilizó shunt. De los 8 pacientes restante a quienes se les colocó este puente interno, sólo 1 presentó monoparesia del miembrosuperior derecho durante el postoperatorio.
Discusion
Numerosas han sido las pulicaciones que se han efectuado a nivel mundial, en las que se informa sobre las experiencias en el tratamiento del trauma de las carótidas, bien en la población civil o en la militar. Inicialmente muy poca atención se prestó al estado neurológico preoperatorio, por lo que la evolución postoperatoria no era determinante para índicies discriminatorios.
La ligadura de la carótida por trauma y otras entidades, fue la única opción entre la primera y la segunda guerras mundiales con mortalidad del 44% y secuelas neurológicas del 29.6%, según estadísticas norteamericanas y británicas (6,36, 14).
En la guerra de Korea (4, 36) se estableció la reconstrucción. A partir de esa época, empezaron a aparecer informes originales en los que se comparaban los resultados de la reconstrucción con la ligadura. En este sentido son clásicos los trabajos de Eascott, Pickering y Rob en 1954 (3, 4,26).
En 1963, Bruetman (3, 36) Y Wyle, Hein y col, y Adans de manera independiente, describieron un grupo de pacientes que desarrollaron déficit neurológico o fallecieron en el postoperatorio de reconstrucción carotídea por trauma. El común denominador expuesto por los autores pareció serel reparo en la fase aguda o la presencia de signos neurológicos tluctuantes durante el preoperatorio, lo cual condicionaríala aparición de infarto hemorrágico a pesar de estar permeable la reconstrucción arterial. La situación paraellos era similar a la de la trombosis aguda.
En 1973, Bradley (3) sugirió la necesidad de discriminar los pacientes con trauma carotídeo, con y sin déficit neurológico, pues luego de practicar algunas autopsias de los fallecidos, concluyó que invariablemente todos los pacientes con déficit preoperatorio, terminaban en infarto hemorrágicoy aconsejó practicar la ligadura en todos ellos y en aquellos que no mostraban tlujo retrógrado significativo durante la c’irugía o en los que técnicamente era imposible.
Para 1978 las publicaciones de Liekweg y Greenfield (28) demostraron que no se podía comparar el ACV trombótico con el trauma arterial, pues las diferencias son marcadas y, en consecuencia, recomendaron reconstruir todos los casos técnicamente posibles a excepción de aquellos que presentaban coma profundo.
En 1980, Unger (44), demostró los mejores resultados con la reconstrucción y mencionó que no había justificación para dejar de operar pacientes aun en coma.
En el mismo año, Fry (14), estableció la posibilidad de reconstrucción intra-extracraneal.
Por la misma época Perry y Snyder (34), clasificaron los pacientes a quienes se les debía practicar arteriografía yaconsejaron que todo paciente sangrante por lesión de carótidasdebía ser intervenido. Mencionaron, además, que para aquellos con trauma cerrado lo mejor era la observacióny la ligadura sólo para casos especiales y con excelente tlujo retrógrado.
Una vez superada la reanimación inicial, Cohen (6) enfatiza la necesidad de una exploración quirúrgica urgente, siendo ésta imperativa especialmente en aquellos casos en los cuales la lesión es obvia o donde existen evidencias clínicas claras de compromiso carotídeo; así se disminuye la morbilidad.
Sin embargo, aunque la causa de todas las secuelas neurológicas en el trauma carotídeo, es de origen francamente multifactorial, juegan un papel preponderante los siguentes hechos: 1) Interrupción del tlujo (tiempo de isquemia e hipovolemia). 2) Capacidad compensatoria inadecuada del polígono de Willis. 3) Edema cerebral (4, 6, 18), razón por la cual tanto dentro del acto operatorio como en el postopeoratorio, el cirujano, el anestesiólogo y los diferentesinvestigadores, se han preocupado por efectuar medidas que conduzcan a solucionar estos factores adversos.
Se estima que muchas de las alteraciones se podrían abolir o disminuir teniendo en cuenta los siguientes aspectos: oxigenación óptima, mantenimiento adecuado de la volemia, utilización de agentes anestésicos con alguna acción vasodilatadora, barbitúricos, diuréticos del tipo manitol, esteroides, etc. (4, 29, 42, 48).
Gran importancia han dado algunos autores a la utilización del puente o shunt interno, pues permite mantener el tlujo sanguíneo cerebral durante el transoperatorio. Precisamente a mediados de los años 60’s, Beall, Shirkey y Debakey sugirieron que la ayuda de este puente temporal ( 1) podía ser importante en la prevención de la isquemia. Sin embargo, en los 70’s algunas publicaciones de Monson, Salette, Freeark Cohen y Fichet (6, 10, 32) pusieron en entredicho las bondades de esta ayuda y trataron de demostrar que su uso no era definitivo para la prevención de la isquemia, pues varios de los pacientes intervenidos por ellos y a quienes se les sometió a oclusión total de la carótida durante la reconstrucción de heridas importantes, hasta por 60 minutos, no desarrollaron secuelas en el postoperatorio.
Pero a pesar de la controversia que se ha establecido sobre su utilización, todos están de acuerdo en que los factores más importantes para la aparición o no de la isquemia postoperatoria es la integridad del polígono de Willis y de la circulación colateral de suplencia que pueda tener el paciente (1, 2, 4, 6, 33), pues es bien conocido que pacientes sometidos a ligaduras de la carótida interna en la base del cráneo en aquellos casos de dificultad técnica reconstructiva, pueden evolucionar sin presentar cambios neurológicos, si existe muy buena circulación de suplencia intracraneal. En lo que sí existe acuerdo es en la aplicación de heparina transoperatoria, siempre y cuando no existan contraindicaciones de cualquier orden.
Abstract
69 cases of carotid artery wounds treated between January, 1981 and December, 1989, at the Department of Surgery, San Juan de Dios Hospital, National University of Colombia, Bogotá, are presented. After reviewing anatomical distribution of the carotid arteries and their branches, as well as likely compensatory mechanisms of craneal and extracraneal irrigation, the effects of ischemia on vascular and neurologic intracraneal structures are analyzed and classified. Clinical bases for lesions of the carotid arteries and neighboring structures are estahlished as well as those procedures employed for initial reanimation of patients. Cases have been dividen according to age, sex and type of lesion; one important etiological factor in our series has he en the piercing of the vessel by swallowed sharp jish hones, rel’erences ahout which we have not been ahle to find in the medical literature. 1ncoming patients were dividen into three main categories, according to their loss of blood and their neurological condition. Details of different surgical procedures and other ancillary tecniques, as well as methodologies for postoperative control of these patients are given. 62 percent of the patients recovered unmeventfully, general mortality was 13%. These These results are comparable with tyhose obtained in the hest trauma centers throughout the world.
Referencias
1. Beall A C, Shirkey A L, Debakey M E: Penetrating Wounds of the carotid arteries. J Trauma 1963; 3: 276
2. Blaisdell F W, Trunkey D D: Injuries of the cervical cerebral vcssels. Trauma management. Cerv Thorac Trauma 1986; 3: 262-81
3. Bradley E L: Manangement of penetrating carotid injuries; an alternative approach. J Trauma 1973; 166: 248-55
4. Brow M F, Grahan J M, Feliciano D Y, Mattox K L et al: Carotid Artery Injuries. Am J Surg 1982; 144: 748-53
5. Burrows P E, Tubman D E: Multiple extracranial arterial lesions following closed craniocervical trauma. J Trauma 1981; 21: 497-8
6. Cohen A C, Brief L, Mathewson C Jr.: Carotid Artery Injuries: an analisis of eighty five cases. Am J Surg 1979; 120: 210-3
7. Chaquera T M H: Bilateral extracraneal Internal Carotid Artery Injury due to non-penetrating trauma, report of three cases. Br J Radiol 1979; 152: 704-8
8. Crissey M M, Berstein F F: Delayed presentation of internal carotid tear following blunt cranio cervical trauma. Surgery 1974; 75: 543
9. Farber J L, Martin J T, Chien K R: Irreversible Ischemic Cell’ Injury. Am J Pathol 1978; 92: 713
10. Fichett Y H, Parmerantz A L, Butchs A L, Simon R, Esman B: Penetrating Wounds of the neck. Arch Surg 1969; 99: 307
11. Fisher E G, Ames A et al: Reassesment of Cerebral Capillary Changes in Acuteglobal ischemia and their relationship to the “No reflow Phenomenon”. Stroke 1977; 8: 36
12. Fleisher A S, Guthkelch M A: Managment of high cervical intracranial internal Carotid Artery traumatic Aneurysms. J Trauma 1987; 27: 330-2
13. French B N, Coob C A, Dublin A B: Cranial computcd tomography in the diagnosis of simptomatic indirect trauma to the carotid artery. Surg Neurology
1981; 15: 256-63
14. Fry R E, Fry W J: Extracranial carotid artery injuries. Surgery 1980; 88: 581-7
15. Gamache F W, Myers R F: Effects of hypotension on rhesus monkeys. Arch Neurol 1975; 32: 374
16. García J H, Conger K J: Pathology and pathofisiology of cerebral ischemia. Pathophisiology of shock. Anoxia and inchemia 1980; 16: 645-57
17. García J H, Cox J Y, Hudgins W R: Ultrastructure of the microvasculature in experimental cerebral infartion. Acta Neuropathol 1971; 18: 273
18. García J H, Conger K J, Norawest R, Halsey H J: Post-ischemia brain edema: Quantitation and evolution. Adv Neurol 1980; 28: 147-69
19. García J H, Kalimo J L, Kamijyo R et al: Cellular events during early cerebral ischemia. I. Electron microscopy of feline cerebral corty after middle cerebral artery oclusion. Yirchows Arch 1977; 25: 191
20. Gewertz B L, Sanson D S, Ditmore Q M, Bone G E: Managment of penetrating injuries of the internal carotid artery at the base of the skull utilizing extracranial intracranial by pass. J Trauma 1980; 20: 365
21. Hossman K A, Sakaki S. Zimmerman Y: Cation activities in reversible ischemia of de cats. Stroke 1977; 8: 77
22. Karlin R M. Marks Ch: Extracranial artery injury. Am J Surg 1983; 146: 225-7
23. Jernigan W R. Gardner W C: Carotid artery injuries due lo cloosed cervical trauma. J Trauma 1971; I 1: 429
24. Kauffman F C. Conger K, García J H: Alanine and glutamae concentrations as an index of ischemic brain damage. J Neuropath Exp Neurol 1978; 37: 640
26. Ledgerwood A M, MUllins R J, Lucas C E: Primary repair versus ligation for carotid artery injuries. Arch Surg 1980; 115: 488-93
27. Levy D E. Dultly T E: Cerebral energy metabolism during transent ischemia and recovery in the g’erbil. J Neurochem 1977; 28: 63
28. Liekwig W G, Greenfield L J: Management of penetrating arterial injury. Ann Surg 1978; 188: 587-92
29. Michelfelder J D, Miide J H. Sundt T M Jr: Cerebral protection by barbiturate anesthesia: use after middle cerebral artery oeclusion in Java monkeys. Arch Neurol 1976; 33: 345-50
30. Miles R D, Moore D J, McAllister R N, Summer D S: Effeetiviness of O.P.G. Gee in earotid diagnosis. Bruit 1986; 10: 19-21
31. McRae L P, Kartchner M M: Real time B-Mode ultrasoncic carotid imaging with gated doppler. Noninvasive Diagnosis of Vascular Disease. Applcton Davies. Pasadena, 1984
32. Monson D, Salleta J D, Freeark R J: Carotid and vertebral trauma. J Trauma 1969: 9: 987
33. O’Connor R A J: The anatomy and pathophysiology of the extracranial atheroesc1erotic cererobrovascular di sease. Noninvasive Diagnosis 01′ Vascular
Disease. Appleton Davies. Pasadena, 1984
34. Perry M O, Snyder W H, Thal E R: Carolid artery injuries eaused by blunl trauma. Ann Surg 1980; 192: 74-7
35. Reimmuth O M, Scheimberg P, Bourne B: Total cerebral l100d and metabolism. Arch Neurol 1965: 12: 49-66
36. Rich N, Spencer F C: Carotid and vertebral artery injuries. Vascular Trauma. (Philadelphia), W. B. Saunders, 1978
37. Robbs J V, Human R, Rajamuthman P et al: Neurological deficit and injuries involving the neck arteries. Br J Surg 1983; 70: 220-2
38. Roederer G O, Falcarelli R H, Dixon R D, Bauman F G, Riles T S: Combined use of OPG Gee and Duplex Seanning in clinical setting. Bruil 1987; 10: 22-4
39. Roon A J, Cristensen N: Evaluation and treatment of penetrating cervical injuries. J Trauma 1979; 19: 391
40. Rubio P A, Reul G J Jr. et al: Acule earolid injury: 25 years experience. J Trauma 1967; 14; 167-73
41. Seymon L, Branston N M, Chilovani O; Ischemic brain edema following middle cerebral artery occlusion in baboons; Relationship betwen regional cerebral water content and blood flow at I to 2 hours. Stroke 1979; 10: 184
42. Smith A L, Holf J T, Nielsen S L et al: Barbiturate protection in aeute focalcerebral isehemia. Stroke 1967; 5; 1-7
43. Thal E R, Snyder W H, Hays R J, Perry M O:Management 01′ carotid injuries. Surgery 1977; 76: 955-62
44. Unger S W, Tueker W S Jr. et al: Carotid arterial trauma. Surgery. 1980; 87; 477-87
45. Ward R E, Hudson M, Flyn T C: Gram negative infeetions 01′ arterial injury. Ann Surg 1978; 188: 581
46. Watanabe O, West C R, Brewer A: Experimental regional cerebral isehemia in the middle cerebral artery territory in primates, Part 2. Effects in brain water and electrolytes in the early phase of MCA. Stroke 1977; 8: 71
47. Welling E, Saul T G, Tew J M et al: Managemenl of blunt trauma injury to the internal earotid artery. J Trauma 1987; 27: 1221-5
48. Yatsu F M, Diamond L, Graciano C.Lindquist P: Experimental brain ischemia protection from irreversible damage with a rapid acting barbiturate. Stroke 1972; 3: 726-32
Doctor Alvaro Murcia Gómez, Pro! Asoc. de Cirugía, Fac. de Med. de la Univ. Nal., Hosp. San Juan de Dios, Bogotá, D.C., Colombia.