Se presenta el caso de una paciente de sexo femenino de 54 años. Consulta con clínica consistente en un año de evo lución de parálisis facial derecha y otorrea ocasional. Fue remitida a urgencias con una semana de otorragia fétida, edema retroauricular, lateropulsión hacia la izquierda, ilusión rotatoria constante y otalgia derecha. Sin antecedentes personales.
Al examen físico de ingreso, se encuentra parálisis facial derecha grado VI según escala de House Brackman, sin nistagmus y presencia de masa retroauricular derecha renitente, caliente, eritematosa, otorrea sanguinolenta activa abundante y fétida. Neurológicamente presentaba imposibilidad para la marcha, bipedestación con lateropulsión izquierda.
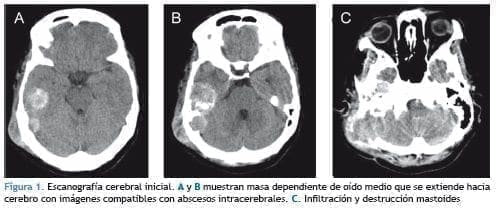
Paraclínicos: La audiometría mostró cofosis de oído derecho. La escanografía cerebral simple evidencia masa en oído medio que infi ltra y destruye mastoides y parte del hueso temporal con gran remodelación y ensanchamiento del conducto auditivo interno derecho, destrucción del tegmen timpani ipsilateral, escutum indemne, con imágenes radiopacas intracerebrales a nivel de fosa media y posterior (Figura 1).
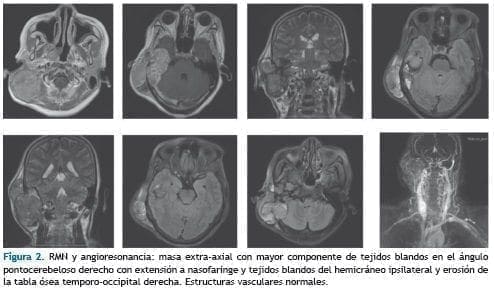
RMN y angioresonancia reporta “gran masa extra-axial con mayor componente de tejidos blandos en la porción lateral del cuello, que compromete el ángulo pontocerebeloso derecho con extensión hacia la nasofaringe y los tejidos blandos del hemicráneo ipsilateral y erosión de la tabla ósea temporo-occipital derecha. Estructuras vasculares evaluadas normales” (Figura 2).
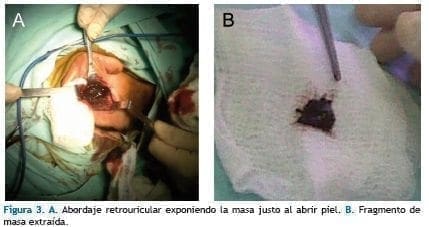
Con estas imágenes y la clínica se consideró patología maligna por lo que se lleva a biopsia por vía retroauricular bajo anestesia general. Durante el abordaje, se presenta salida de abundante material coloide/arenoso negro intenso y sangrado de difícil control. (Figura 3)
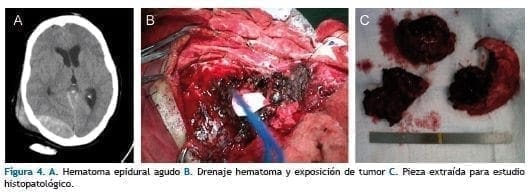
Hematoma Epidural Agudo
Paciente con retraso en despertar anestésico, posteriormente hemiparesia izquierda y anisocoria, se toma TAC cerebral el cual confirma sospecha diagnóstica de hematoma epidural agudo (Figura 4 A) y se lleva de urgencia a drenaje de hematoma y tumorectomía por servicio de neurocirugía (Figura 4 B y C).
Como hallazgos intraquirúrgicos, se enuncian: Lesión tumoral de características malignas en el área de la región mastoidea, infi ltrativo a mastoides y a músculo temporal que invadió la fosa media y posterior.
Paciente evoluciona hacia la mejoría por setenta y dos horas aproximadamente, posteriormente presenta trastorno metabólico y respiratorio y fallece cuatro días después.
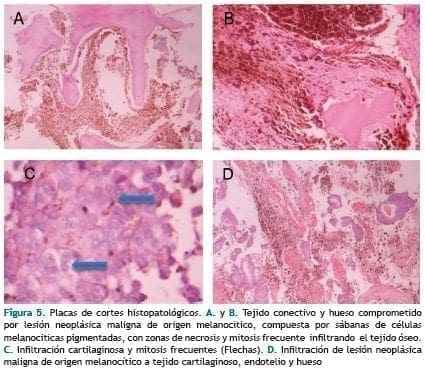
Resultado histopatológico: En la totalidad de las muestras se identifica lesión neoplásica maligna de origen melanocítico conformado por células grandes e irregulares con marcado pleomorfismo y cromatina grumosa con nucléolo rojo visible y pigmento melánico abundante que se organizan en nidos separados por trabéculas fibrovasculares con actividad mitótico atípica y necrosis extensa.
Se identifica músculo esquelético y tejido fibroconectivo comprometida por lesión neoplásica maligna de origen melanocítico compuesta por sábanas de células melanocíticas pigmentadas con zona de necrosis, mitosis frecuentes infiltrando tejido óseo adyacente. Conclusión diagnóstica: melanoma maligno con infiltración a hueso (Figura 5).
Escanografías de tórax, abdomen y examen minucioso de piel y mamas, no evidenciaron otras lesiones melanocíticas ni tumorales. La familia rechazó realización de necropsia.
Discusión
El factor más importante para el éxito en el tratamiento del melanoma de cualquier localización es el diagnóstico temprano, esto parece tener sentido para melanomas con posibilidad de ser observados precozmente como los melanomas cutáneos; sin embargo, en melanomas del hueso temporal, la detección temprana no existe.
El diagnóstico basado en imágenes no es válido para este tipo de cáncer debido a que no presenta características exclusivas ni propias. Por lo tanto, no se hace diagnóstico presuntivo en esta entidad. Se requiere un diagnóstico histopatológico y en algunos casos, se recomienda inmunohistoquímica (17).
Los tumores melanocíticos primarios del SNC se desarrollan debido a transformación neoplásica de células pigmentadas, las cuales, se pueden encontrar normalmente en las meninges. Existen diferentes hipótesis sobre el origen de estas células; sin embargo, la más aceptada es que se derivan de la cresta neural.
Los melanomas malignos del SNC no presentan un patrón histológico uniforme. En la literatura se han descrito cuatro subtipos de acuerdo a la estructura celular de sus componentes. De morfología epitelioide (75% de los casos), en forma de huso, mixtos y de células pleomórficas (18).
Debido a la baja ocurrencia de melanomas primarios de SNC y aún más del hueso temporal, no existe documentación exclusiva de la descripción histopatológica de las mismas. Sin embargo, se parte del patrón común a todos los melanomas malignos y su capacidad infiltrativa. Poseen grandes núcleos de contornos irregulares, en los que la cromatina forma grumos característicos en la periferia de la membrana nuclear y núcleos rojos (eosinófilos) prominentes.
Estas células crecen formando nidos mal delimitados o células sueltas en todos los niveles de los tejidos afectados y produciendo nódulos redondeados y expansivos (19).
La predicción de la evolución clínica se ha mejorado aún más gracias a la valoración de factores tales como el número de mitosis y la magnitud de la respuesta de los linfocitos que infiltran el nódulo tumoral (20).
La escisión quirúrgica es el tratamiento primario para el melanoma. En este momento, múltiples estudios prospectivos randomizados se están llevando a cabo alrededor del mundo en un esfuerzo para definir los márgenes quirúrgicos óptimos, sin embargo, por la poca frecuencia de los casos a nivel de SNC y más aún del temporal, estos estudios no se realizan para estas localizaciones y por las características de estos melanomas, las investigaciones existentes no son extrapolables (21).
Conflicto de intereses
Ninguno declarado
Referencias
1. Clark LJ, Narula AA, Morgan DA, Bradley PJ. Squamous carcinoma of the temporal bone: a revised staging. J Laryngol Otol. 1991; 105(5):346–8.
2. Morton RP, Stell PM, Derrick PP. Epidemiology of cancer of the middle ear cleft. Cancer. 1984; 53(7): 1612–7.
3. Arena S, Keen M. Carcinoma of the middle ear and temporal bone. Am J Otol. 1988; 9(5):351–6.
4. Conley JJ. Cancer of the middle ear and temporal bone. N Y State J Med. 1974; 74(9):1575–9
5. Moody SA, Hirsch BE, Myers EN. Squamous cell carcinoma of the external auditory canal: an evaluation of a staging system. Am J Otol. 2000; 21(4):582–8.
6. Lobo D, Llorente JL, Suarez C. Squamous cell carci noma of the external auditory canal. Skull Base. 2008; 18(3):167–72.
7. Gidley PW, DeMonte F. Temporal Bone Malignancies. Neurosurg Clin N Am. 2013; 24(1): 97–110.
8. Parkin DM, Bray F, Ferlay J, Pisani P. Global cancer statistics, 2002. CA Cancer J Clin. 2005; 55(2):74-108.
9. Deroee AF, Joglekar S, Paparella M. Malignant Melanoma Metastasis to Temporal Bone. Otol Neurotol. 2009; 30(2): 248-9.
10. Kan P, Shelton C, Townsend J, Jensen R. Primary Malignant Cerebellopontine Angle Melanoma Presenting as a Presumed Meningioma: Case Report and Review of the Literature. Skull Base. 2003; 13(3): 159-66.
11. Ater JL, Rytting M. Rare malignant brain tumors. In: Black PM. Cancer of the Nervous System. 1a Ed. Malden, Massachusetts: Blackwell Science Inc.; 1997: p. 626–654.
12. Jellinger K, Chou P, Paulus W. Melanocytic lesions. In: Kleihues P, Cavenee WK. Pathology and Genetics: Tumours of the Nervous System. 1a Ed. Lyon: IARC Press; 2000: p.193-195.
Bibliografía
13. Jaenisch W, Schreiber D, Guther H. Primare Melanome der ZNS. En: Jaenisch W. Neuropathologie. Tumoren des Nervensystems. 1a Ed. Stuttgart: Fischer; 1988; p. 347-353.
14. Muir CS, Waterhouse J, Mack T, Powell J, Whelan S. Cancer incidence in five continents. IARC Sci Publ. 1987; (88):1-970.
15. Martínez T, Murillo H. Informe certificados de defunción expedidos en el Instituto Nacional de Cancerología 2000 [Internet]. Bogotá: Instituto Nacional de Cancerología; 2001 [consultado 2 Ene 2014]. Disponible en: http://www.cancer.gov.co/index.php
16. Instituto Nacional de Cancerología [Internet] Bogotá: Instituto Nacional de Cancerología. 2011. Cáncer en cifras; 14 Marz 2011[consultado 3 Ene 2014]; Disponible en: http://www.cancer.gov.co/contenido/contenido.aspx?catID=434&conID=790
17. Bar H, Schlote W. Malignant melanoma in the CNS, subtyping and immunocytochemistry. Clin Neuropathol. 1997; 16(6): 337-45.
18. Freudenstein D, Wagner A, Bornemann A, Ernemann U, Bauer T, Duffner F. Primary Melanocytic Lesions of the CNS: Report of Five Cases. Zentralbl Neurochir. 2004; 65(3): 146-53.
19. Lazar A, Murphy G. La piel. En: Cotran RS, Kumar V, Collins T. Robbins Patología estructural y funcional. 6ª Ed. España: McGrawHill; 2000. p.1222-1225.
20. Clark WH Jr, Elder DE, Guerry D, Braitman LE, Trock BJ, Schultz D, et al. Model predicting survival in stage I melanoma based on tumor progression. J Natl Cancer Inst. 1989; 81(24): 1893-9.
Fuente
21. National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology Guidelines Version 2.2014. Melanoma. [Internet]. Washington D.C: NCCN, Inc; 2013 Dic 09. [Citado 2013 Dic 28]. Disponible en: https://www.nccn.org/store/login/login.aspx?ReturnURL=http://www.nccn.org/professionals/physician_gls/PDF/melanoma.pdf
22. National Comprehensive Cancer Network. NCCN Guidelines Version 1.2013. Central Nervous System Cancers. Washington D.C: NCCN, Inc; 2012 Dic 2. [Citado 2013 Dic 28]. Disponible en: http://www.nccn.org/professionals/physician_gls/pdf/cns.pdf