Se realizó una búsqueda en bases de datos virtuales como Pubmed y Scielo utilizando los términos “paraganglioma” y “tumor del cuerpo carotídeo” con el fin de encontrar documentos actualizados sobre este tema, una vez indentificados, se revisó la blibliografía obtenida y se sintetizó la información más pertinente y actualizada sobre el tema.
Resultados
De las fuentes bibliográficas halladas, se depuraron según impacto, población objeto y tiempo de publicación hasta obtener 48 documentos incluyendo artículos de revisión, reportes de caso y libros, de los cuales se sintetizó información sobre el abordaje del paraganglioma del cuerpo carotídeo en una revisión narrativa de la literatura.
Discusión
Clínica
Los paragangliomas del cuerpo carotideo se presentan generalmente en la adultez media, como lesiones no funcionantes, asintomáticas, que en algunos casos pueden presentar manifestaciones por efecto de masa (9).
En forma característica, el paciente refiere una masa indolora, de lento crecimiento, móvil, sin sintomatología clínica; aunque en raras ocasiones puede causar disfonía, estridor, paresia lingual, u otros síntomas por compresión. En casos de gran tamaño, puede presentarse incluso con disfagia (10).
Muy infrecuentemente (menos del 1% de los casos) pueden presentar clínica “funcionante” por secreción de catecolaminas, manifestándose con hipertensión arterial constante o paroxística, palpitaciones, cefalea, palidez/flushing, diaforesis, pérdida de peso e hiperglicemia (11).
Al examen físico se presenta como un tumor localizado bajo el ángulo mandibular, profundo al borde anterior del músculo esternocleidomastoideo; indoloro a la palpación. Es móvil en sentido lateral, pero fijo en sentido longitudinal, característica semiológica conocida como signo de Fontaine, que se debe a su localización al interior de la vaina carotidea (12).
Generalmente son unilaterales, aunque un 4% de los casos esporádicos y hasta un 31% de los familiares son bilaterales o se asocian a paragangliomas en otros sitios anatómicos (2,13).
Imagenología
Para el estudio de los paragangliomas, la tomografía computada (TC) y la resonancia magnética (RM) cervical son los exámenes imagenológicos de elección.
La TC presenta una sensibilidad de 77–98% y una especificidad de 29–92% para detectar paragangliomas, mientras que la RM presenta una mayor sensibilidad (90–100%) y especificidad (50–100%) (14).
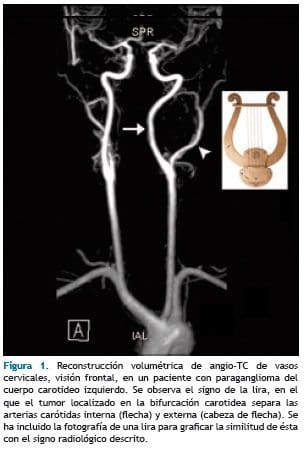
El signo imagenológico característico es el signo de la lira, descrito inicialmente en el estudio con angiografía, en el que el tumor localizado en la bifurcación carotidea separa las arterias carótidas interna y externa. (15) (Figura 1)
En la TC, los paragangliomas se visualizan como una masa con densidad de partes blandas situada en el espacio carotideo, que presenta rápido e intenso realce tras la administración de medio de contraste endovenoso debido a su alto grado de vascularización y que separa las arterias carótidas interna y externa (16,17).
En la RM la masa presenta baja o intermedia señal en T1 y alta señal en T2, con rápido e intenso realce tras la administración de Gadolinio.
En los tumores de mayor tamaño puede existir el característico aspecto en “sal y pimienta” en las secuencias T1 y T2, debido a la coexistencia de regiones puntiformes hiperintensas por hemorragia o flujo sanguíneo lento (sal) y áreas hipervascularizadas puntiformes con vacío de señal (pimienta) (17). Habitualmente, el uso de TC y/o RM es suficiente para el estudio de la mayoría de los paragangliomas cervicales.
La ecotomografía Doppler es un examen que ha mostrado cierta utilidad, dada la alta vascularización del tumor. En ella se ve una masa hipoecogénica, heterogénea, bien definida y altamente vascularizada. Su desventaja es la baja predictibilidad del tamaño del paraganglioma, determinado por la presencia del ángulo mandibular que impide una adecuada evaluación con ultrasonido (18).
La angiografía sirve como apoyo diagnóstico pero ha ido siendo reemplazada por otros métodos no invasivos (angio- TC y angio-RM). Los hallazgos angiográficos habituales incluyen una marcada hipervascularidad, múltiples arterias nutricias prominentes, un denso llenado del tumor y drenaje venoso rápido (17).
En la actualidad la angiografía puede tener un rol terapéutico al permitir la embolización selectiva preoperatoria o paliativa del tumor (17,19). Además, este examen permite evaluar el aporte vascular del tumor y la permeabilidad del polígono de Willis en el estudio preoperatorio, aunque su valor predictivo de complicaciones neurológicas en la cirugía no ha sido adecuadamente establecido (15).
La cintigrafía con octreótido es una herramienta que permite establecer el origen neuroendocrino de la neoplasia estudiada. Su ventaja frente al resto de los estudios de imágenes es que permite localizar otros paragangliomas ocultos y no sólo los sospechados al momento de solicitar el estudio (20).
También la cintigrafía con yodo-131-metayodobenzilguanidina (MIBG) sería útil en el diagnóstico de feocromocitomas, no obstante, su utilidad se ve reducida en cabeza y cuello al tener baja sensibilidad en tumores que no secretan catecolaminas, como los paragangliomas parasimpáticos (21).
Anatomía patológica
En el paraganglioma carotideo se describen 2 tipos de células glómicas: las tipo I o principales, que se disponen en un patrón alveolar o zellballen, que corresponde a un patrón sólido en nidos celulares, altamente vascularizados, y las tipo II o sustentaculares que se disponen rodeándolas (4).
Las células sustentaculares se identifican por tinción inmunohistoquímica para la proteína S-100. Las células principales pueden ser uniformes o pueden mostrar pleomorfismo nuclear pronunciado. Presentan inmunohistoquímica positiva para cromo-graninas y sinaptofisina, sin embargo, son negativas para citoqueratina, en contraste con algunos feocromocitomas y otros paragangliomas (22).
Estudio genético
Se considera que en hasta un 40% de los casos podrían identificarse mutaciones genéticas conocidas, algunas de ellas con un mayor riesgo de malignización.
Aunque el estudio genético no se realiza de rutina, algunos centros recomiendan el estudio de todo paciente portador de paragangliomas o feocromocitomas, para identificar las variantes asociadas a peor pronóstico y recurrencia (23,24).
Clasificación
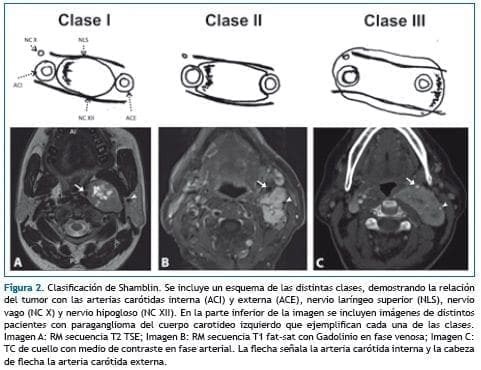
La clasificación más ampliamente aceptada es la descrita por Shamblin en 1971, que se basa en los hallazgos intraoperatorios y se correlaciona con la complejidad del procedimiento quirúrgico y las complicaciones asociadas (25).
Los tumores clase I de Shamblin corresponden a tumores pequeños y localizados, de fácil disección de la pared vascular, y por tanto su resección se consigue con bajo riesgo de lesión de estructuras vasculares o nervios craneales.
Los tumores clase II rodean parcialmente los vasos carotideos en su bifurcación. Finalmente, los de clase III corresponden a tumores grandes que rodean completamente al menos una de las arterias carótidas y son de difícil disección de la pared arterial (22).
En la figura 2 se muestra un esquema de la clasificación de Shamblin, junto con imágenes de TC o RM de cada una de las clases.