Juan David Rueda1, Margarita Otálora1, Diego Rosselli2
Resumen
Introducción: Se revisó la literatura internacional sobre alta temprana (24-48 horas) y su relación con complicaciones, para elaborar un modelo de costo-efectividad en recién nacidos, por parto vaginal a término no complicado, comparándola con ultratemprana ((<24 horas) que incluya un programa de control posnatal organizado que permita evaluar a la madre y al bebe a las 48-72 horas.
Materiales y Métodos: servicio de obstetricia, desde la perspectiva del sistema de salud colombiano. El horizonte de tiempo fue el periodo neonatal (primer mes de vida extrauterina). La efectividad fue medida en los siguientes desenlaces: reconsultas evitadas y hospitalizaciones evitadas.
Resultados: Se estima que cada año nacen 336.000 niños por partos vaginales a término. Cada día de reducción de estancia hospitalaria implicaría 29 mil millones de pesos de ahorro para el sistema de salud colombiano. Comparada con el alta temprana ($88.015) el alta ultratemprana cuesta más ($93.129) y se asocia con una mayor tasa de hospitalización (55 incrementales por cada 1000) y de reconsultas (320 adicionales por cada 1000).
Conclusión: Un alta ultratemprana se justificaría solo si se cumpliera con una detallada lista de chequeo para garantizar que el ahorro para el sistema no se traduzca en mayores complicaciones para la madre y el niño. (Lea también: Binomio Madre-Hijo después de un Parto Normal: Resultados)
Palabra clave: recién nacido; parto obstétrico; parto normal; nacimiento a término; alta del
paciente.
Implications and Cost-Effectiveness of Early Discharge of the Mother-Child Pair after Normal Parturition
Abstract
Introduction: We reviewed international literature on early discharge (24-48 hours), and its relationship with complications, to develop a cost-effectiveness model in normal uncomplicated vaginally delivered newborns, compared with “ultra-early” discharge ((<24 hours) which includes an organized postnatal program to assess the mother and the baby at 48-72 hours.
Materials ans Methods: A decision tree model was designed for a hospital providing obstetrical service, from the perspective of the Colombian health system. The time horizon was the neonatal period (first month after birth) Effectiveness was measured in the following outcomes: reconsultations avoided and hospitalizations avoided.
Results: It is estimated that each year 336.000 children are born at term vaginal deliveries. Each day reduction in hospital means 29 billion pesos in savings for the health system in Colombia. Compared with early discharge ($ 88.015), “ultra-early” discharge costs more ($ 93.129) and is associated with a higher rate of hospitalizations (55 more per 1000) and reconsultations (320 more per 1.000).
Conclusion: “ultra-early” discharge could be justified only if the hospital complies with a detailed checklist to ensure that the saving to the system do not result in major complications for mother or child.
Key words: infant newborn;; delivery obstetric;; natural child birth;; term birth;; patient discharge.
Introducción
Muchas razones, entre ellas la creciente demanda de camas hospitalarias y los costos crecientes del sistema de salud, han llevado a que el tiempo de permanencia de la madre y su bebé, después de un parto, se haya reducido progresivamente.
Entre 1970 y 1990 la estancia hospitalaria del neonato tras un parto vaginal no complicado en Estados Unidos se redujo de 4 días a 2,1 (1). Entre los argumentos a favor de una estancia corta tan figurado la desmedicalización del parto, la búsqueda de una mayor participación e integración del neonato con su familia, un ambiente más tranquilo para el inicio de la lactancia (2, 3) y la reducción del riesgo de una infección nosocomial (4, 5).
La lista de argumentos en contra de una salida temprana es más larga: retraso en la detección y el tratamiento oportuno de trastornos de la madre y del niño (6), falta de apoyo profesional en asuntos de puericultura y lactancia (7), mayor riesgo de depresión puerperal (8), e incremento de reingresos de la madre y del niño (9).
En 1996, el Congreso de los Estados Unidos obligó a las aseguradoras a cubrir como mínimo 48 horas de estancia luego de un parto normal (96 horas para una cesárea) (10).
En países como Australia, Canadá, Reino Unido, Estados Unidos y Suecia, la estancia hospitalaria pasó de hasta 14 días en los años cincuenta a 24 horas para partos vaginales no complicados;; esta “alta temprana” se convirtió en norma desde mediados de los años noventa (11).
Con el paso de los años, y con los estudios que muestran resultados en pro y en contra del alta temprana, se ha observado que más que el tiempo que transcurra desde el parto, lo más importante es la preparación antes del parto, y el soporte médico, de enfermería y de trabajo social después del mismo (12).
Desde los años cincuenta se hicieron esfuerzos por probar que la estancia hospitalaria corta se relacionaba con resultados adversos para la madre y el niño. Los primeros estudios sugerían la posibilidad de una demora en la detección y el tratamiento de la morbilidad tanto de la madre como del niño, con probable aumento de la mortalidad, con desconfianza de la madre por falta de apoyo profesional, así como mayor depresión puerperal y aumento en los reingresos (11, 13).
Cuatro artículos publicados en Pediatrics en 1995 plantearon preocupaciones aún mayores, dado un aumento en el número de casos de hiperbilirrubinemia neonatal (6,14-16). Sin embargo, cada uno de estos informes se basó en una serie de casos limitados y sesgados.
Poco después empezaron a aparecer estudios que señalaban las posibles ventajas clínicas del alta temprana, tales como una oportunidad para que los miembros de la familia estuvieran juntos durante el alumbramiento, una mayor participación del padre y hasta una menor rivalidad entre hermanos (13). Hellman en 1962, sugirió una disminución de la exposición de la madre y el niño a las infecciones nosocomiales (4).
A la fecha de la última actualización de la revisión sistemática de Cochrane (12) no había evidencia de una relación entre el alta temprana de madres y niños sanos después del parto con mortalidad o
con complicaciones serias, siempre y cuando se cumpliera con una serie de requisitos básicos. Cabe agregar que ninguno de los estudios reseñados o incluidos en la revisión de Cochrane contempla salidas tempranas a las 6 horas del parto.
El objetivo de este trabajo fue revisar la literatura sobre “alta temprana” después de un parto normal y su relación con posibles complicaciones, y analizar su conveniencia para el sistema de salud colombiano.
Materiales y Métodos
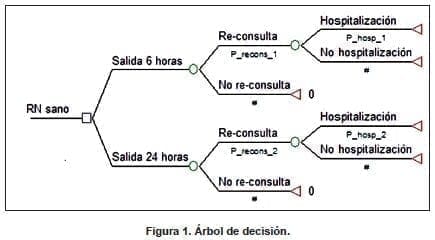
Se diseño un árbol de decisión (figura 1) en el que se modelaron todos los recién nacidos a término por parto vaginal sin factores de riesgo conocidos, en todo el territorio colombiano. El contexto es un hospital que preste servicio de obstetricia.
Los dos comparadores son un alta temprana ( definida como egreso de madre y recién nacido a las 24 horas, tras la comprobación del cumplimiento estricto de unos criterios de egreso) y un “alta ultratemprana” ) definida como salida alrededor de las 6 horas del parto, con un programa de control prenatal organizado que permita evaluar luego a la madre y al bebé a las 48-72 horas del parto).
Cabe agregar que la práctica usual en Colombia no está acompañada de actividades sistemáticas de seguimiento ambulatorio temprano. La perspectiva empleada es la del tercero pagador (sistema de salud colombiano); el horizonte de tiempo es el periodo neonatal (primer mes de vida extrauterina). Dado que el horizonte temporal no supera el año, no se aplicó tasa de descuento. La efectividad fue medida en reconsultas y en hospitalizaciones evitadas.
Efectividad y seguridad
Según la revisión sistemática de Brown (12), hay siete ensayos clínicos publicados que no muestran diferencias significativas en ninguno de los desenlaces de interés entre el alta hospitalaria temprana y el alta hospitalaria tardía, considerando tanto los recién nacidos como las madres, después de parto vaginal normal (3-4,7,17-20).
Se empleó la misma estrategia de búsquedas de este metaanálisis de Cochrane para Pubmed: (“parturition”[mesh]) AND “hospitalization”[mesh], (“term birth”[mesh]) AND “hospitalization”[mesh], (“postpartum period”[mesh]) AND “hospitalization”[mesh], “postnatal care”[mesh], (“postnatal care”[mesh]) AND “patient discharge”[mesh] así como los términos libres “length of postpartum”, “length of stay”, “postpartum period”, “patient readmission”, “postpartum period”.
Así, se encontraron otros dos estudios observacionales de cohortes, tanto retrospectivos como prospectivos, que tampoco encontraron incremento del número de hospitalizaciones, disminución en la duración de la lactancia materna o incremento del riesgo de desarrollar depresión materna en los siguientes seis meses (8, 21).
Vale aclarar que en prácticamente todos estos casos hay una característica esencial de los programas de alta temprana, y es la asociación de cointervenciones consistentes en atención pre y posparto a la madre y al recién nacido, empleo de listas de chequeo, y mecanismos de seguimiento a la madre y el neonato, con estrategias como control telefónico al alta, visita domiciliaria de una matrona o enfermera en las primeras 48 horas después de la salida, posteriores visitas al domicilio durante las dos primeras semanas de vida y asistencia temprana a la consulta de enfermería o pediatría de atención primaria (ver por ejemplo (5, 22)).
Solo un estudio observacional retrospectivo sobre altas tempranas comparadas de los años 1989-90 y 1996-97 en Canadá (9) encontró que durante el periodo de estudio la duración de la estancia estaba relacionada de forma inversa con el incremento de readmisiones. Estancias de 4,2 días tenían 27 reingresos por mil nacidos vivos, frente a estancias al nacer de 2,7 días que presentaban readmisiones en 38 por mil nacidos.
No comenta esta publicación si estas familias tuvieron algún tipo de intervención o asistencia posparto en el domicilio o en la consulta de atención primaria en la primera semana de vida. Concluye, sin embargo, que el alta debe darse después del cumplimiento estricto de una serie de criterios, indicados por la American Academy of Pediatrics (23).
Según los estudios y las guías internacionales de atención del parto y el puerperio:
1) los procesos indicados deben individualizarse tanto a las características geográficas y culturales del lugar en donde ocurre el nacimiento, como a las circunstancias particulares de la materna;
2) más que el tiempo cronometrado al minuto, lo esencial es que se cumplan fielmente una serie de criterios, basados tanto en el trabajo previo con la mujer gestante y su entorno social, como en los equipos de apoyo a la lactancia y el puerperio con que cuente el prestador de los servicios obstétricos;
y 3) es poco probable que, en la práctica, estos procesos se realicen en un lapso menor de 24 horas.
Uso de recursos y costos
Un aspecto de la salida temprana que nunca ha sido objetado es que reducir la estancia representa un ahorro significativo de recursospara el sistema de salud. Esta conclusión es importante, en particular, dado que el parto suele ser la causa única más importante de ingreso a un hospital, representando más de medio millón de admisiones a nivel nacional.
Como lo comprendieron rápidamente las aseguradoras colombianas, el sistema de salud (y más directamente los pagadores) pueden ahorrar grandes sumas de dinero con un programa de alta temprana.
Para la valoración de los recursos, se emplearon bases de datos nacionales para procedimientos manuales tarifarios usados por las instituciones prestadoras de servicios de salud en sus contrataciones–, de las cuales la más usual para contratar es la que corresponde a tarifas del Instituto de Seguros Sociales (ISS) del año 2001, que ajustado a la fecha, corresponde a un 30 % adicional al valor definido. Los costos empleados en el modelo se presentan en la Tabla 1.
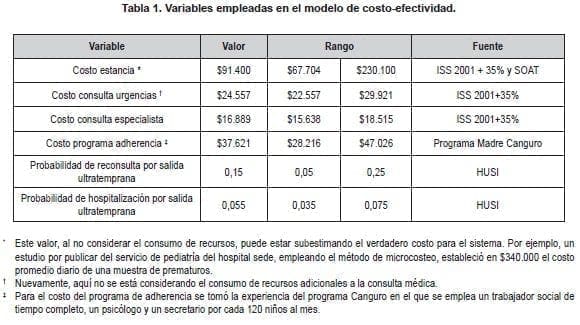
En Colombia, el costo tarifario de un día de estancia hospitalaria varía entre $67.704 pesos (a tarifas ISS 2001) y $230.100 pesos (a tarifas SOAT 2011). Este costo diario multiplicado por medio millón permite estimar el ahorro total que una reducción de un día tendría sobre el sistema de salud, sin contar los posibles insumos, medicamentos o pruebas de laboratorio que se pidieran en ese día adicional.
La estrategia de muchas aseguradoras es pactar una tarifa global (“paquete”) por la atención del parto normal, transfiriendo el riesgo ( y el costo) a la IPS. La IPS entonces intenta mejorar su “eficiencia productiva” acelerando el egreso, incluso a expensas de la calidad de la atención.
Tasas de rehospitalización
Dada la ausencia de información sobre las tasas de reingreso atribuibles a alta ultratemprana, se empleó la siguiente metodología para su estimación: Durante el año 2012, en el hospital universitario sede se atendieron 2.702 partos, de los cuales 1681 (62,2%) fueron cesáreas y 48 (1,8%) fueron partos instrumentados, lo que deja un total de 972 partos vaginales espontáneos (36,0% del total).
Al excluir los prematuros de 37 semanas o menos (n = 224), y un único parto gemelar, se obtuvo un total de 747 recién nacidos que, por los modelos de atención en práctica, tuvieron un alta ultratemprana. De estos 747 neonatos, 246 (33 %) se dejaron hospitalizados o se rehospitalizaron en algún momento de su primer mes de vida.
Las historias clínicas de estos recién nacidos fueron revisadas por un panel de expertos que estimaron que en 41 de estos pacientes (5,5 % de los recién nacidos a término por parto vaginal sin factores de riesgo conocidos), y en 17 % de las hospitalizaciones, el reingreso al hospital se habría evitado si no hubiera habido alta ultratemprana, o se habrían benificiado de un diagnóstico más temprano.
Análisis de sensibilidad
El modelo incluyó un análisis basal del mejor escenario, con análisis de sensibilidad univariado.
Supuestos del modelo
Los comparadores son: alta “temprana” a 24 horas del parto y tras la realización de los elementos de la lista de chequeo, y una “ultratemprana”, a las 6 horas del parto, que se acompaña de un programa de atención prenatal y de preparación de la madre en puericultura y para la lactancia, así como de un programa de seguimiento al parto, con una consulta de pediatría a las 48 a 72 horas después del parto ( con un programa específico para asegurar adherencia).
A la salida temprana se le carga tan solo el costo de la estancia hospitalaria, se asume que otros costos de laboratorio, insumos o medicación serían similares a los del alta “ultratemprana”. Al alta “ultratemprana” se le carga el costo del programa de adherencia (estimado en $37.261 por paciente) y el de una consulta de especialista.
A los pacientes que reconsultan a urgencias se les carga el costo de una consulta de urgencias, y a los que se hospitalizan se les carga el costo de una hospitalización (costo día por días de estancia: $88.015 por 6,6 días).
Otros insumos para la evaluación
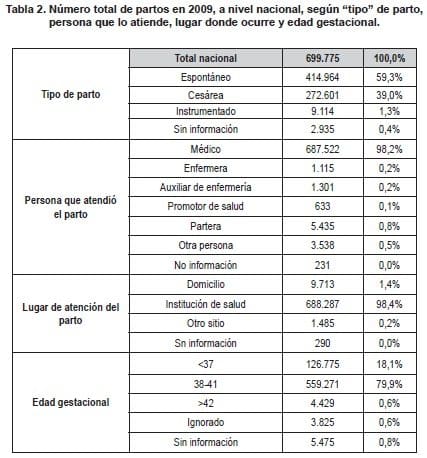
Para estimar el impacto económico del alta temprana (a las 24 horas) sobre el presupuesto nacional del sistema de salud, se utilizaron datos del DANE 2009 (24), Tabla 2.
1 Médicos. Asistentes de investigación. Departamento de epidemiología Clínica y Bioestadística. Pontificia Universidad Javeriana. Facultad de Medicina
2 Md, MSc, EdM. Profesor. Departamento de Epidemiología Clínica y Bioestadística Pontificia Universidad Javeriana. Facultad de Medicina

