El término nesidioblastosis se ha cambiado por hipoglicemia hiperinsulinémica de la lactancia, debido a que actualmente se sabe que un marcado aumento en el área fraccional de los islotes del lactante es un hallazgo normal, de manera que esta patología es más bien un defecto genético que afecta los canales de potasio sensibles al ATP, lo que lleva a una desregulación de la secreción de insulina. En los adultos donde se observa –más raramente- una hipoglicemia hiperinsulinémica en ausencia de insulinoma muestran que el hallazgo más prominente es la hiperplasia de las ß-células que tienen núcleos grandes; esto es consistente con hipersecreción crónica de insulina. De todas maneras se utiliza alternativamente el término de nesidioblastosis, que acuñó Laidlaw en 1938. Se trata de una neoproliferación de las células de los islotes de ductus pequeños o acinos como única anormalidad. Dos formas principales de alteraciones morfológicas son reconocidas: focales y difusas, siendo el tipo focal más frecuente -con los mismos cambios histológicos que el difuso- 10% tienen localización múltiple. La semejanza histológica de las células nesidioblastóticas con el páncreas fetal inmaduro ha sugerido un inapropiado control durante las fases más tempranas del desarrollo embrionario como un factor causal primario. Además del compromiso de las células beta están involucradas las células alfa (Glucagón), células D (somatostatina), PPE (polipéptido pancreátíco) en la proliferación celular. Aún cuando la hiperinsulinemia parece ser la anormalidad hormonal predominante, se han documentado deficiencias de hormonas contra reguladoras. En un informe publicado hace unos tres lustros, se hablaba de que –a esa fecha- sólo ciento ochenta y un casos de nesidioblastosis existían en la literatura desde 1935, con la serie más larga publicada, de veinticuatro pacientes en Bélgica. Aún cuando la mayoría de los casos son esporádicos, varias familias con patrones de herencia autosómica recesiva han sido descritas. Es la patología que se conoce actualmente como Hipoglicemia Hiperinsulinémica Infantil Persistente (PHHI) o hiperinsulinismo familiar; se trata de una rara enfermedad genética con al menos cuatro genes comprometidos, de variable penetración que da lugar a formas leves, moderadas o severas de la enfermedad. Desde el punto de vista clínico y funcional es difícil de distinguir de un insulinoma clásico, es a menudo severa e intratable y si no es bien manejada puede conducir a complicaciones neurológicas severas como daño cerebral irreversible. Aunque esta patología constituye un 60% de los casos de hipoglicemia neonatal, las producidas por otras causas son en general manejables y transitorias. Su frecuencia es de un caso en cada cincuenta mil nacidos vivos. Sin embargo hay dos países –Arabia Saudita y Finlandia- donde la incidencia es mucho mayor: uno en dos mil quinientos para el primero y uno en tres mil doscientos para el segundo. En Colombia –y en general en América Latina- se han presentado series de casos o casos aislados, llamando la atención que algunos de estos pacientes han fallecido por esta causa, algunos se han perdido para su seguimiento, y son ocasionales los que han podido ser exitosamente manejados con pancreatectomías distales o subtotales. Se ha visto que estos pacientes operados en la infancia tiene una tendencia muy grande a desarrollar una diabetes juvenil insulino-dependiente, por lo que se ha hecho un llamado a tratar de evitar el manejo quirúrgico e intentar el tratamiento médico, cosa que no es fácil de hacer, bien por falta de respuesta adecuada, o porque el paciente no es llevado a seguimiento y termina con las consabidas secuelas neurológicas graves. Los criterios diagnósticos son:
– Concentraciones de insulina sérica inapropiadamente elevadas para los valores de glucosa.
– Tasas de infusión de glucosa mayores de 15 mg/ kg/min para mantener niveles de glucosa mayores de 2 mmol/ 1 (36 mg/dL).
– Hipoglicemia no cetósica (esta ausencia de cuerpos cetónicos como fuente alterna de energía cerebral con hipoglicemia explica la incidencia extraordinariamente alta de daño cerebral).
– Respuesta glicémica al glucagón durante la hipoglicemia.
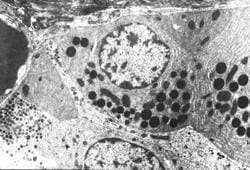 Figura (M/E x3500). Se observan gránulos de zimógenos redondos, grandes y electrón densos en células endocrinas acinares pancreáticas y gránulos neurosecretores pequeños de naturaleza endocrina (Fernández MO, Vivanco A y Domínguez C. Nesidioblastosis del páncreas: presentación de dos casos estudiados al microscopio electrónico (en el Hospital Pediátrico Cerro, de La Habana). VI Congreso Virtual Hispanoamericano de Anatomía Patológica. https://conganat.uninet.edu/6CVHAP/autores/trabajos/T237/index.html
Figura (M/E x3500). Se observan gránulos de zimógenos redondos, grandes y electrón densos en células endocrinas acinares pancreáticas y gránulos neurosecretores pequeños de naturaleza endocrina (Fernández MO, Vivanco A y Domínguez C. Nesidioblastosis del páncreas: presentación de dos casos estudiados al microscopio electrónico (en el Hospital Pediátrico Cerro, de La Habana). VI Congreso Virtual Hispanoamericano de Anatomía Patológica. https://conganat.uninet.edu/6CVHAP/autores/trabajos/T237/index.html
Casuística. Por lo menos cinco niños colombianos con nesidioblastosis han sido informados. Tres pacientes fueron vistos en el Hospital Universitario del Valle, en Cali y publicados por Juan Manuel Gómez y Diego Arcesio Conde, en la Revista Colombiana de Anestesiología, de donde la información ha sido tomada. El cuarto fue atendido en el Hospital de la Misericordia y el quinto, en el Hospital San Carlos, ambos de Bogotá. El sexto caso, de nesidioblastosis en un adulto fue estudiado por el autor (A. Jácome). Los lactantes con la hipoglicemia hiperinsulinémica sin insulinoma fueron de ambos sexos (tres mujeres y dos hombres) y aunque muchos tuvieron síntomas desde el nacimiento, fueron operados a los tres meses. En un par de casos hubo patologías asociadas (incluido un polihidramnios durante la gestación) y las manifestaciones clínicas fueron básicamente convulsiones tónico-clónicas generalizadas. Dos lactantes recibieron diazóxido –uno al parecer como única terapia (más dieta hiperglúcida, obviamente), lo que supuestamente sería lo más conveniente, en vista del riesgo de una diabetes insulina- dependiente, tiempo después de la pancreatectomía. Una de las lactantes tuvo una hermana con nesidioblastosis y secuelas neurológicas, y otro tuvo un padre epiléptico. La pancreatectomía subtotal del 95% se realizó en cuatro casos. Uno de los pacientes murió por complicaciones infecciosas postoperatorias.
Gómez JM, Conde DA. Nesidioblastosis (hipoglicemia hiperinsulinémica persistente de la infancia). Rev Col Anest 1998; 26: (4).
de Lonlay-Debeney P et al. Clinical Features of fifty-two Neonates with Hyperinsulinism. N Eng J Med 1999; 340:1169-1175
Gossens A et al. Diffuse and Focal Nesidioblastosis. A clinicopathological Study of twenty-four patients with Persistent Neonatal Hiperinsulinemic Hypoglycemia. Am J Surg Pathol 1989.13 (9): 766-75
Goméz JM. Hipoglicemia persistente de la infancia, implicaciones anestésicas. Rev Col Anest 1993. 21: (1).
Hospital de la Misericordia. Caso de nesidioblastosis. https://www.anestesianet.com/unal/nesidioblastosis.htm
Amaya G, Sierra PA, Gordon LF. Nuevos manejos para la hipoglicemia refractaria, un reto para la pediatría. Pediatría 1999. 34 (3). https://encolombia.com/pediatria34399nuevos2.htm#CASO%20CLÍNICO%20No.%201