Capítulo I
Mecanismo de Acción Hormonal
Dr. Germán Barón Castañeda, M.D.
PRIMERA PARTE: Fundamentos de Fisiología
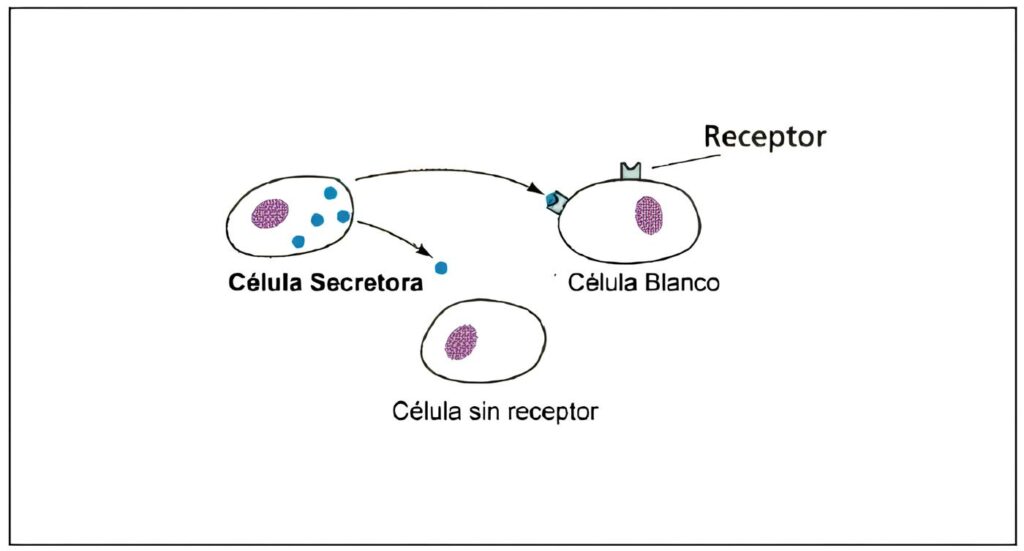
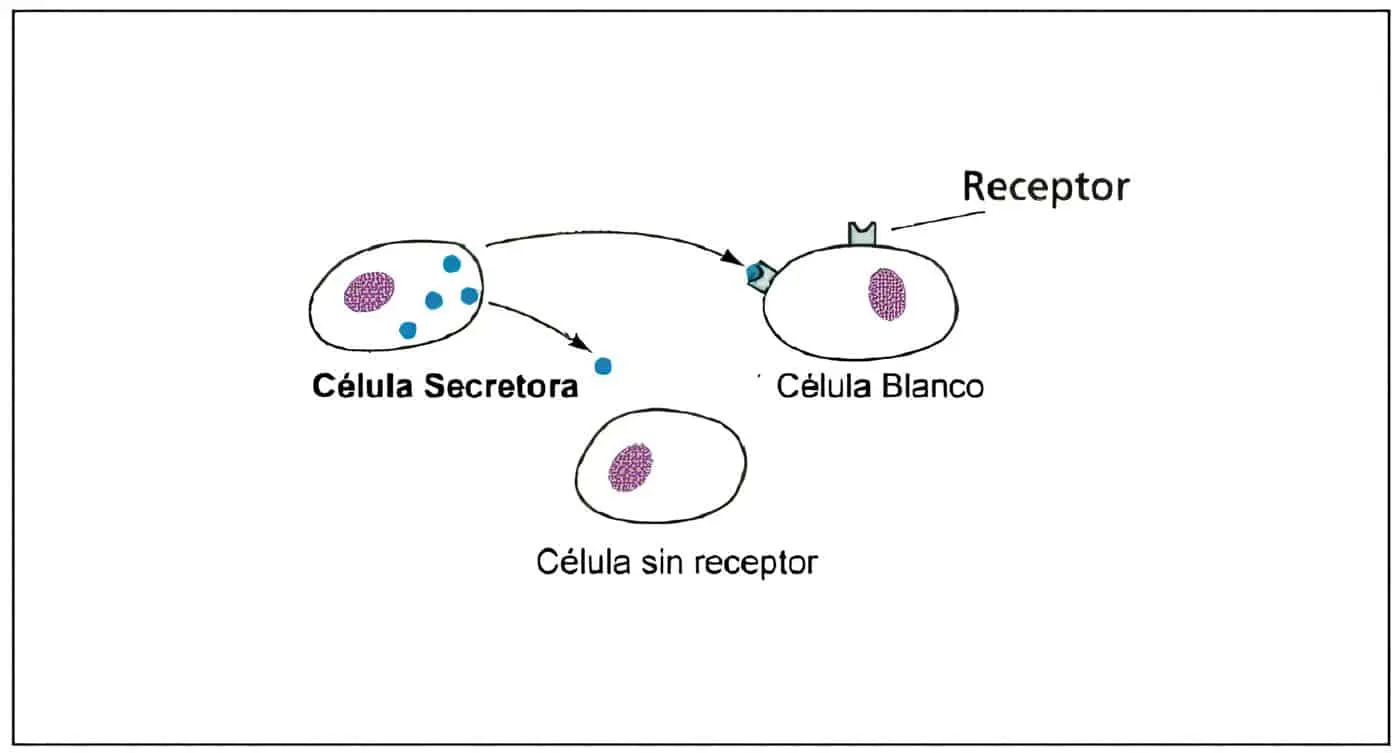
La definición clásica de hormona es la de una sustancia producida por un tejido especializado, que viaja a través del torrente circulatorio hacia una célula distante donde ejerce sus efectos característicos.
El término paracrino hace referencia a la comunicación intercelular que comprende la difusión de sustancias de una célula a las contiguas. Autocrino se refiere a la acción que ejercen sustancias producidas por una célula sobre receptores en su propia superficie, mientras que la comunicación intracrina ocurre cuando sustancias que no son secretadas se unen a receptores intracelulares.
Todas las hormonas esteroideas tienen una estructura básica similar, la molécula del ciclopentanoperhidrofenantreno. Se dividen en tres grupos principales, según el número de átomos de carbono que poseen:
- La serie de 21 carbonos incluye los corticoides y progestágenos y su núcleo es el pregnano.
- La serie de 19 carbonos incluye los andrógenos y su núcleo es el androstano.
- Los de 18 carbonos son los estrógenos y su núcleo es el estrano.
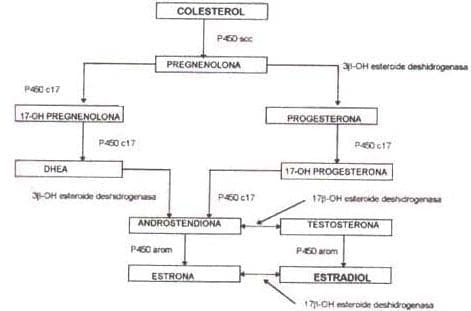
El precursor básico para la síntesis de esteroides es el colesterol; este puede ser producido a partir del acetato por todos los órganos con capacidad esteroidogénica, excepto por la placenta, que a pesar de poseer la capacidad enzimática para su síntesis tiene como principal fuente el torrente circulatorio donde es transportado por lipoproteínas de baja densidad (LDL); ingresa a la célula gracias a la acción de un receptor de membrana.
Esteroidogénesis
El ovario tiene capacidad para producir estrógenos, andrógenos y progestágenos. Se diferencia de la glándula suprarrenal en que es deficiente en 21-hidroxilasa y 11-hidroxilasa, por lo cual no puede sintetizar corticoides.
Inicialmente se creyó que para la esteroidogénesis se requería de múltiples enzimas, muchas de ellas diferentes en los diversos tejidos; hoy se sabe que son miembros de la familia de oxidasas del grupo del citocromo P450. Las siguientes son enzimas que intervienen en este proceso: P450scc es la enzima de clivaje de la cadena lateral de colesterol; P450c11 media la 11-hidroxilasa, 18-hidroxilasa y 19-metiloxidasa; el P450c17 media 17-hidroxilasa y 17,20-liasa; P450c21 media la 21-hidroxilasa y P450arom la aromatización de andrógenos a estrógenos.
El paso inicial en la síntesis de esteroides es la conversión de colesterol a pregnenolona a través de la hidroxilación en las posiciones 20 y 22 y clivaje de la cadena lateral; en estas reacciones interviene el P450scc. Este paso ocurre en las mitocondrias y es un factor limitante en la síntesis de esteroides; es uno de los principales efectos de las hormonas tróficas. Esta estimulación está marcada por la acumulación de RNA mensajero para factores de crecimiento, especialmente el similar a la insulina. La reacción inicial no solo ocurre en el ovario, testículo, suprarrenal y placenta; algunas células del sistema nervioso central pueden llevarla a cabo.
(Lea También: Mecanismo de Acción de las Hormonas Esteroideas)
Una vez formada la pregnenolona, la síntesis en el ovario puede seguir dos vías:
1. La Δ 5-3- hidroxiesteroide que lleva a la producción de Dehidroepiandrosterona (DHEA).
2. La Δ 4-3 -cetona que a lleva progesterona y 17- a -hidroxiprogesterona (17-OHP).
La conversión de pregnenolona a progesterona requiere de dos pasos enzimáticos, la 3-hidroxiesteroide-deshidrogenasa y la Δ 4-5 isomerasa.
La progesterona es hidroxilada para producir 17-OHP, que es el precursor directo de la serie de 19 carbonos. Por reacciones de peroxidación y epoxidación se forma la androstendiona; ésta puede ser reducida por la 17-hidroxiesteroide deshidrogenasa para formar testosterona. Estos dos últimos esteroides C-19 son rápidamente convertidos a los estrógenos estrona y estradiol a través de la aromatización.
Como una alternativa la pregnenolona puede ser convertida directamente a DHEA por la vía Δ- 5 a través de 17-hidroxilación; este compuesto es convertido a androstendiona.
Las reacciones necesarias para la conversión de pregnenolona y progesterona a sus productos hidroxilados son mediadas por la enzima P450c17 ligada al retículo endoplásmico liso.
La aromatización está mediada por la P450arom localizada en el retículo endoplásmico. La transcripción de la aromatasa está regulada por varios sitios promotores que responden a citoquinas, nucleótidos cíclicos, gonadotropinas, glucocorticoides y factores de crecimiento.
 Figura 1.1 Síntesis de los esteroides sexuales
Figura 1.1 Síntesis de los esteroides sexuales
Transporte Sanguíneo de Esteroides
En la circulación general los principales esteroides sexuales se encuentran unidos a una globulina llamada Globulina transportadora de esteroides sexuales (SHBG). Entre el 10 y el 40% se hallan unidos a la albúmina, dejando solo 1% como hormona libre.
Hay varias situaciones en las cuales se puede encontrar alterado el nivel circulante de SHBG: el hipertiroidismo, el embarazo y la administración de estrógenos la aumentan, mientras que disminuye con el aumento de peso, corticoides, andrógenos, progestágenos y resistencia periférica a la insulina.
Durante el embarazo una fracción importante de los estrógenos se encuentra unida a la Alfa-feto-proteína; esto ha llevado a sugerir que puede tener un efecto protector sobre el feto.
Metabolismo de los Esteroides Sexuales
El estriol es el metabolito periférico de la estrona y el estradiol y no es producto de secreción del ovario. En la mujer normal no embarazada el estradiol producido es de 100 a 300 mg/día. Alrededor de 20 o 30% de la estrona producida es derivada de la conversión periférica de androstendiona.
A diferencia de los estrógenos, no hay conversión periférica de otros precursores hacia progesterona. Su rata de producción depende de la secreción ovárica y suprarrenal. Hay varios productos derivados del metabolismo de la progesterona; 10 a 20% es excretada como pregnanediol. El pregnanetriol es el principal metabolito urinario de la 17-hidroxiprogesterona y tiene importancia clínica en el síndrome adrenogenital.
Los principales productos androgénicos del ovario son la dehidroepiandrosterona (DHEA) y la androstendiona, secretados principalmente por el componente estromal de las células tecales. La cantidad de testosterona producida en condiciones normales es muy baja; se puede encontrar aumentada ante la presencia de tumores o por aumento en la cantidad de tejido del estroma. La mayoría de los andrógenos se excretan en la orina como 17-cetosteroides.
La capacidad de la testosterona para unirse a su globulina transportadora está disminuida por la presencia de andrógenos. Los efectos androgénicos dependen de la cantidad de hormona libre.
El derivado 5-a de la testosterona es un potente andrógeno, la dihidrotestosterona (DHT) que en las mujeres es derivada principalmente de la androstendiona y en poca cantidad de la DHEA. La DHT es reducida a androstendiol que es relativamente inactivo; este es convertido a 3-androstenediol glucorónido.
Los metabolitos de los esteroides activos son excretados como compuestos sulfo- y glucuro- conjugados, lo cual elimina su actividad.
Esta conjugación se realiza en la mucosa intestinal y a nivel hepático y su excreción a través de bilis y orina. En el hígado estos compuestos se forman gracias a la acción de las enzimas sulfotransferasa y glucurosiltransferasa.