Tratamiento
El mejor tratamiento es la prevención y, en el caso del CEC es la fotoprotección. La mejor forma de hacerla es aislarse de la radiación solar en forma física, es decir utilizar sombreros y ropas adecuados que no permitan el paso de la radiación ultravioleta B. En forma coadyuvante, se deben utilizar los filtros solares y específicamente aquellos que filtren la radiación ultravioleta B.
Las modalidades de tratamiento para el CEC son variadas e incluye: resección quirúrgica, cirugía micrográfica de Mohs, radioterapia, criocirugía, electrofulguración y curetaje.
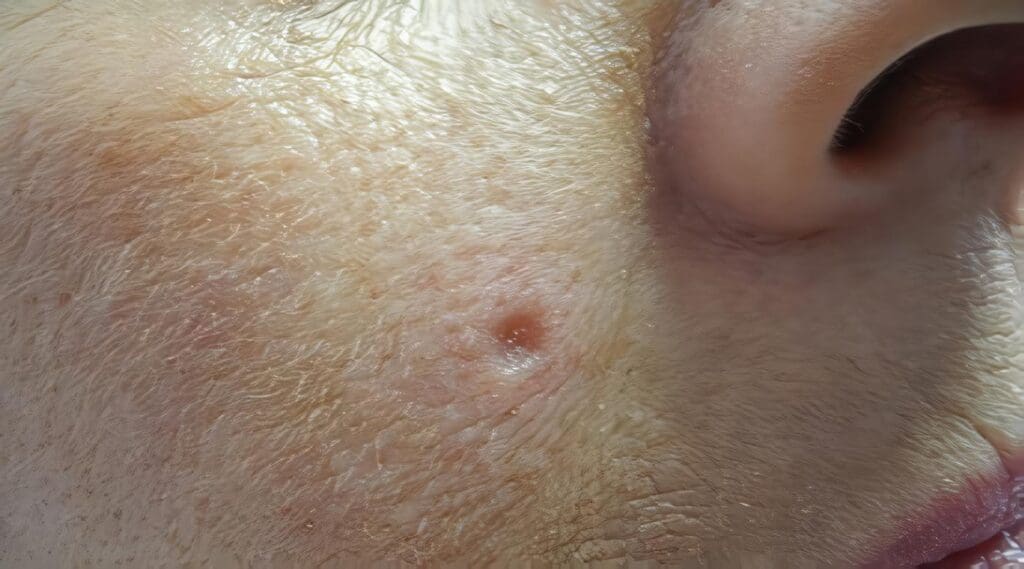
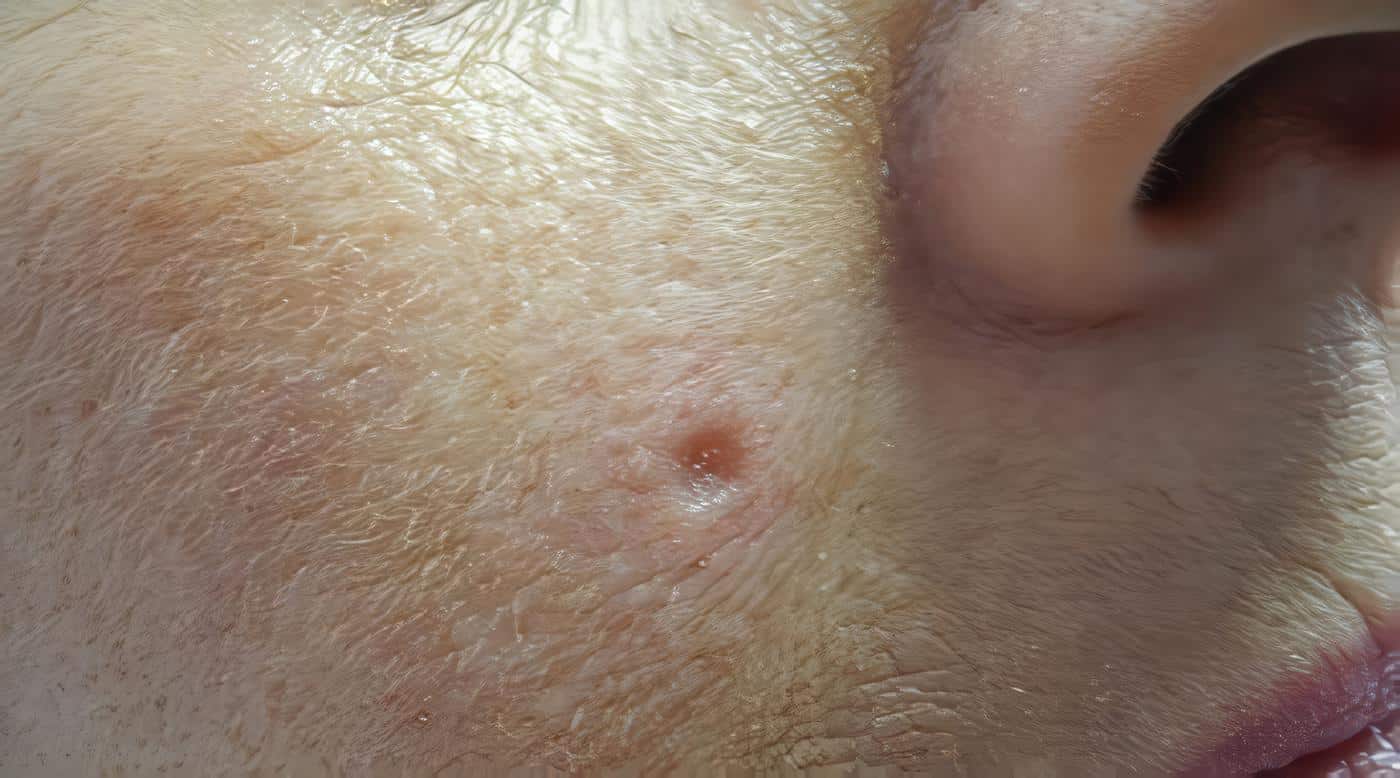
La escogencia de la modalidad de tratamiento debe individualizarse para cada paciente, para evitar las recidivas, dado que los CEC recurrentes que se originan en piel actínicoestropeada tienen un alto porcentaje (25%) de metástasis (excluyendo los de labio y pabellón auricular, cuyos porcentajes son mayores). Siempre hay que tener en cuenta el estado inmune del paciente antes de decidir su terapia.
En el CEC localizado (estados 0, I y II) el tratamiento se basa en los factores de riesgo.
Para los CEC que no tienen factores de riesgo, existe toda una gama de terapias: electrofulguración y curetaje, criocirugía, lasercirugía, terapia fotodinámica, quimioterapia tópica, radioterapia, cirugía convencional, etc. En los casos en que el tumor no se delimita claramente por la clínica o a la histopatología, es preferible practicar resección local amplia con control de márgenes quirúrgicos por congelación, en la medida en que los recursos lo permitan. El tratamiento óptimo para los CEC con factor de riesgo alto de recidiva local es la cirugía micrográfica de Mohs. La gran mayoría de los pacientes se tratan con cirugía convencional, con control de márgenes por parafina en la pieza quirúrgica, procedimiento que es práctico y muy útil. La tendencia actual es la reconstrucción inmediata o temprana cuando los criterios de seguridad oncológica así lo permitan, buscando en lo posible mejor calidad de vida para el paciente.
La disección ganglionar profiláctica es tema de discusión y por este motivo se debe decidir en junta médica interdisciplinaria. En principio es prudente ofrecerla a aquellos pacientes con CEC que tienen una probabilidad mayor de 20% de desarrollar metástasis ganglionares.
La disección ganglionar terapéutica:
Está indicada siempre y cuando los pacientes sean candidatos a resección quirúrgica completa del tumor primario. Se exceptúan los pacientes en los que existan contraindicaciones médicas y en este caso se puede ofrecer radioterapia.
El estado IV tiene mal pronóstico y, por lo tanto, el enfoque terapéutico se orienta en mejorar calidad de vida, es decir, a prevenir y tratar síntomas. Se utilizan la cirugía, la radioterapia, la quimioterapia.
Los modificadores de la respuesta biológica también juegan su papel en el tratamiento del CEC. En los pacientes con gran predisposición a desarrollar múltiples CEC, se debe considerar la quimioterapia preventiva. Los retinoides orales han demostrado su utilidad en estos casos.
Cirugía
En primera instancia, el tratamiento del CEC es quirúrgico, buscando la resección completa del tumor. Los CEC sin factores de riesgo importantes (menores de 2 cm, bien diferenciados, localizados en área anatómica de bajo riesgo, con nivel Breslow £4 mm y con nivel Clark £IV) se deben resecar con margen mínimo de 4 mm; los de riesgo intermedio (mayores de 2 cm, con diferenciación moderada o mala, localizados en área anatómica de alto riesgo y con Clark ³ de IV), con márgenes mínimos de 6 mm; en los de más alto riesgo, (p. ej. con invasión perineural) el margen no debe ser inferior a un centímetro.
Indicaciones
La cirugía es el tratamiento de elección en la gran mayoría de los casos, si es posible resecar toda la lesión y si las condiciones de salud del paciente lo permiten.
La cirugía micrográfica de Mohs es especialmente útil en tumores localizados en zonas periorificiales de alto riesgo de recidiva y en tumores mal delimitados o difusos (a la clínica
o a la histopatología). Es la primera elección en tumores recidivantes, si las posibilidades institucionales lo permiten (Anexo 2).
Contraindicaciones
Alteración severa del estado general del paciente. La edad avanzada en un paciente en buenas condiciones generales no constituye una contraindicación absoluta a la cirugía; además, la mayoría de las intervenciones son realizadas con anestesia local.
Compromiso mayor de estructuras vitales, técnicamente imposibles de resecar.
Resultados
Tasa de recurrencia local en tumores primarios a más de 5 años: 8,1%.
Con cirugía micrográfica de Mohs, las tasas de recurrencia local a más de 5 años en tumores primarios de piel es 3,1%; para Mohs, comparado con 7,9% de tratamientos no Mohs. En tumores primarios de labio: Mohs 2,3% y tratamientos no Mohs 10,5%. En tumores primarios de pabellón auricular: Mohs 5,3% y tratamientos no Mohs 18,7%.
Ventajas
Gran número de las operaciones son de corta duración, y se realizan bajo anestesia local y en forma ambulatoria.
El cierre primario o la reconstrucción inmediata con colgajos locales del defecto disminuyen la morbilidad, pues los procesos de cicatrización se acercan a los de la cicatrización primaria, minimizando secuelas, disminuyendo tiempo de incapacidad (las áreas que cierran por segunda intención se demoran más en sanar) y se gana un tiempo quirúrgico en función de la reconstrucción inmediata. Incluye varias técnicas quirúrgicas practicadas bajo anestesia local o tumescente. Los resultados funcionales y estéticos son superiores a los de las técnicas que utilizan la cicatrización por segunda intención.
La cirugía permite disponer y orientar debidamente la pieza quirúrgica durante el acto quirúrgico, para patología. En caso de compromiso de los bordes, el cirujano está en capacidad de intervenir únicamente el sitio afectado.
En caso de imposibilidad de reintervención por invasión de estructuras vitales, se recomienda manejo con radioterapia complementaria.
La cirugía micrográfica de Mohs proporciona las más altas tasas de curación a 5 años, porque analiza el 100% de los márgenes de sección con una orientación de los mismos en forma micrométrica. Es una técnica que permite preservar tejido sano perilesional en función de minimizar secuelas funcionales y estéticas de la resección. Se realiza en forma ambulatoria, en consultorio especialmente diseñado.
Desventajas y limitaciones
La principal desventaja de la cirugía es que requiere capacitación y experiencia del cirujano.
La cirugía micrográfica de Mohs es una técnica quirúrgica posible en instituciones con la infraestructura necesaria. Requiere experiencia del cirujano, del patólogo, del histotecnólogo y de la auxiliar de enfermería. Todos los integrantes del equipo deben estar en la misma área geográfica y el trabajo debe ser en equipo interdisciplinario con patología.
Implica aumento de costos y de tiempo quirúrgico, por lo cual se recomienda hacer selección de los pacientes, ya que no se justifica emplearla en todos los casos de carcinoma escamocelular.
Criocirugía
Se puede practicar resección por “saucerización” del carcinoma y a continuación la criocirugía. La ventaja es que permite el análisis por patología. Las consideraciones para la magnitud de los márgenes en criocirugía son las mismas que se tienen para cirugía convencional. La criocirugía oncológica se debe practicar con termocouples para tener la seguridad de alcanzar temperaturas de menos 50ºC.
Indicaciones
- Tumores de bajo a mediano riesgo de recidiva y de metástasis, nivel de Clark menor o igual a II.
- Paliación
Contraindicaciones
- Tumores profundos, mal delimitados a la clínica o a la histopatología.
- Intolerancia al frío que se manifiesta por urticaria al frío, criofibrinoginemia, crioglobulinemia, fenómeno de Raynaud.
- Relativas: el cuero cabelludo es muy vascularizado y es difícil alcanzar temperaturas de menos 50°C, por lo cual los carcinomas localizados en cuero cabelludo no son buena indicación. Los miembros inferiores, tampoco son una buena localización para criocirugía.
Resultados
- La tasa de recurrencia para tumores primarios a 5 años es de 3,2%.
Secuelas
- Temporales: Cicatriz hipertrófica, especialmente al tratar carcinomas extensos. Como toda cicatriz hipertrófica, mejora en forma espontánea con el tiempo (pocos meses) sin terapéutica y más pronto con tratamiento.
- Permanente: Retracción de tejidos (como se presenta en cualquier cicatrización por segunda intención). Es menor en ancianos, y mejora con el tiempo por la laxitud en tejidos. En piel tipo II en adelante, la hipopigmentación es una desventaja de tipo cosmético.
Ventajas
- Se dispone de la pieza quirúrgica para analizar las características histológicas del tumor.
- Pacientes embarazadas, pacientes con alto riesgo quirúrgico, con marcapaso, con coagulopatías o pacientes ancianos o debilitados.
- Simplicidad
- Bajo costo
- Seguridad
- No incapacita al paciente
- Buen resultado cosmético en piel tipo I
Desventajas y limitaciones
- La hipopigmentación (ver secuelas).
- Requiere experiencia y buen adiestramiento del dermatólogo.
(Lea También: Seguimiento del Carcinoma Escamocelular)
Radioterapia
Indicaciones
Tumores menores de 2 cm
Tumores de 2 a 5 cm
Y Tumores mayores de 5 cm
Regiones: labios, párpados, pabellones auriculares, nariz
Cánceres de alto riesgo.
Carcinoma Escamocelular (Cec)
Como complemento a la cirugía.
Compromiso ganglionar (parótida).
Contraindicaciones
- Paciente menor de 50 años, porque la cicatriz empeora con el tiempo; El riesgo de cáncer radioinducido y de radionecrosis aumentan con el tiempo.
- Carcinomas mal delimitados a la clínica o a la histopatología.
- Carcinomas recidivantes posterior a radioterapia.
- Genodermatosis.
- Carcinomas relacionados con virus (carcinoma verrucoso).
Resultados
- Las tasas de recurrencia para tumores primarios a más de 5 años es de 10%.
- Los buenos resultados con radioterapia, son operador dependiente. El radioterapeuta debe conocer a fondo los principios de la radioterapia cutánea y los factores de riesgo de los diferentes carcinomas.
- En los tumores de muy alto riesgo, ni la cirugía ni la radioterapia obtienen buenos resultados en forma aislada. La RT es de mayor utilidad como terapia adyuvante de la cirugía para los tumores de alto riesgo.
Secuelas
- Tempranas: eritema, xerosis, atrofia, descamación húmeda, dolor, pérdida del cabello y pestañas.
- Tardías: mala vascularización y radionecrosis de piel, o de cartílago o hueso subyacentes al sitio de radioterapia (1 a 5% de los pacientes). Las áreas de mayor riesgo son las áreas de irritación crónica, las expuestas al sol y ciertas localizaciones anatómicas, como pabellones auriculares, alas nasales, cantos. El tratamiento de la radionecrosis es difícil. Los carcinomas que comprometen hueso no se deben irradiar, porque la posibilidad de curación es mínima y la posibilidad de osteonecrosis alta. Telangiectasias, fibrosis, cánceres radioinducidos. En fosas nasales son frecuentes las epistaxis postradioterapia. Desde el punto de vista estético, telangiectasias, pérdida permanente del cabello. En los pacientes de piel tipo II ó III en adelante, hipopigmentación posradioterapia. Como toda cicatrización por segunda intención pueden presentarse retracciones, que en los sitios de márgenes anatómicas libres ocasionan defectos funcionales y cosméticos (ectropión, retracción del nasal, etc).
- El tratamiento de tumores perioculares se puede complicar con queratitis, cataratas o perforación del globo ocular.
Ventajas
- Útil en pacientes con fobia a cirugía.
- Pacientes con alto riesgo quirúrgico, con marcapasos, coagulopatías o pacientes ancianos o debilitados.
- El aspecto estético de la cicatriz es excelente inmediatamente, pero empeora con el tiempo; sólo 50% de los pacientes presentan buen resultado a los 9-12 años posteriores a la terapia.
Desventajas
- Las recidivas posteriores a radioterapia y los cánceres radioinducidos son muy difíciles de tratar, incluso con cirugía micrográfica de Mohs.
- Las recidivas posteriores a radioterapia no se deben tratar nuevamente con radioterapia. Desde el punto de vista quirúrgico, es bien difícil operar en áreas irradiadas.
- Como todo método ciego, no se puede tener información de las características histológicas ni de la presencia de tumor residual. Tampoco de la presencia de queratosis actínicas adyacentes, que son causa importante de “recidiva tumoral”.
- Los carcinomas bien diferenciados requieren mayores dosis de radioterapia en relación a los menos diferenciados.
- En los casos de tumor residual posterior a la radioterapia, este puede crecer por largos periodos antes de ser evidente a la clínica.