Epidemiología
El carcinoma escamocelular (CEC) es la neoplasia maligna que se origina en el epitelio escamoso estratificado. En la piel, lo hace mas comúnmente a partir de la epidermis, aunque también puede originarse en el epitelio de los anexos. Ocupa el segundo lugar en frecuencia dentro de los tumores de piel, después del carcinoma basocelular.
Ha habido un aumento en su incidencia en los últimos años. En el Instituto Nacional de Cancerología, en el año de 1998 se observaron 163 casos nuevos de CEC, es decir, 25,7% de todos los cánceres de piel.
En Estados Unidos se diagnostican de 100.000 a 200.000 Carcinoma Escamocelular al año. A menor latitud, y por tanto, mayor exposición solar, la relación CEC/carcinoma basocelular aumenta. El sitio del mundo donde existe la mayor incidencia de cánceres de piel diferentes del melanoma es Australia, donde 1%-2% de la población está afectada. Aunque la incidencia del cáncer diferentes del melanoma aumenta, la mortalidad está disminuyendo en 20-30%.
Etiopatogenia del Carcinoma Escamocelular
Los factores etiológicos se dividen en dos grandes grupos: constitucionales y ambientales.
Constitucionales
1. Fenotipo y fototipo: Piel clara, fototipos I y II.
2. Lesiones premalignas: La gran mayoría de los CEC se origina en una lesión premaligna, que por definición es aquella que tiende a malignizarse con el tiempo. Una forma didáctica de verlas es clasificándolas según su etiología:
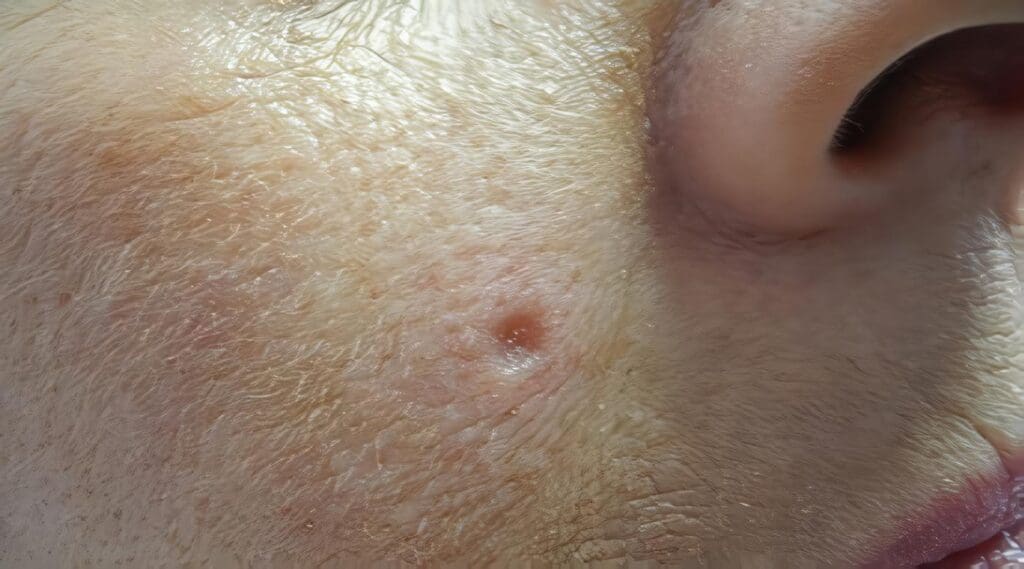
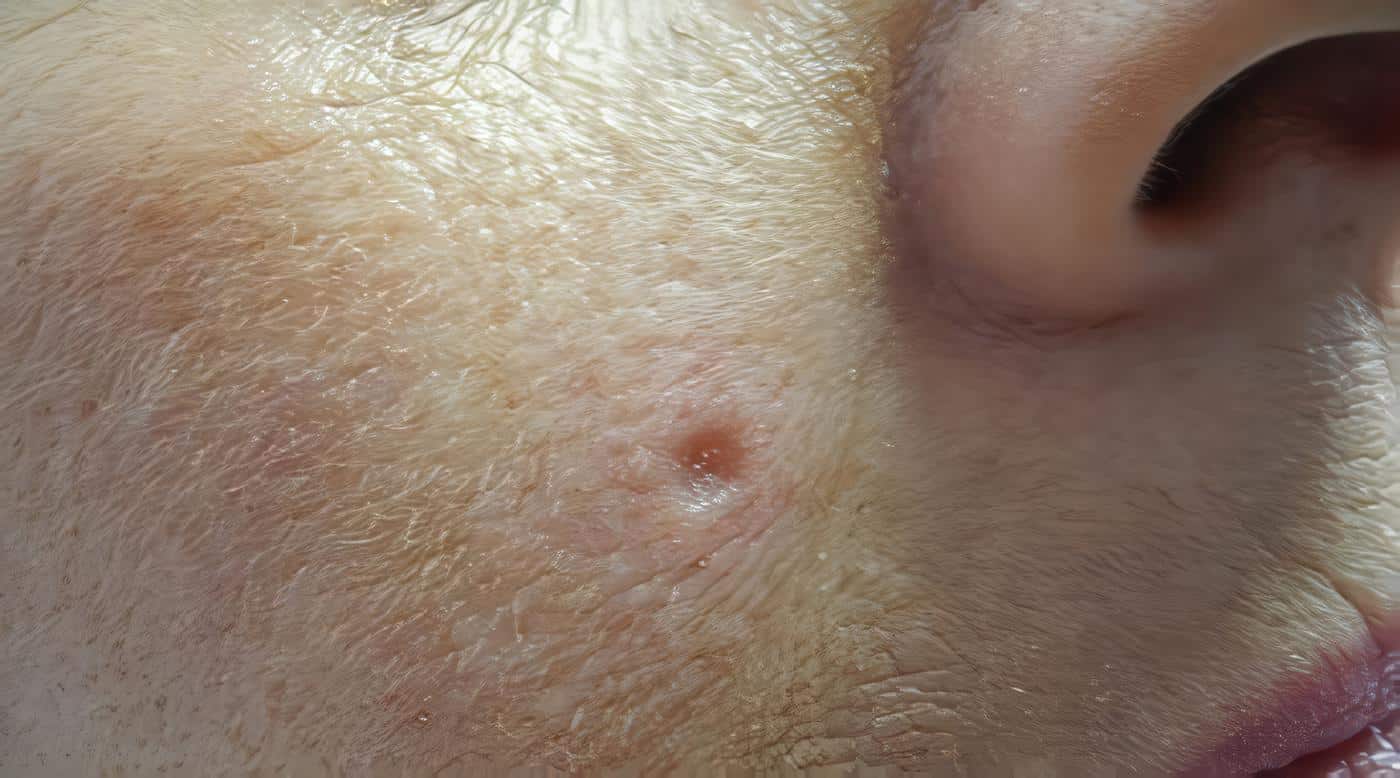
- Queratosis actínicas: Son lesiones papulares o en placa, queratósicas, de forma irregular, localizadas en áreas de piel actínica estropeada. Su tamaño varía de 2 a 10 mm, aunque tienden a confluir y formar áreas de varios centímetros y de límites difíciles de definir. En estos casos, es más fácil palparlas que verlas. En nuestra raza se pueden pigmentar, lo cual plantea diagnóstico diferencial con queratosis seborreica o léntigo maligno. Las queilitis actínicas son queratosis actínicas localizadas en los labios. Algunos autores las consideran CEC in situ, que no tiene capacidad de dar metástasis.
- Relacionadas con virus: Enfermedad de Bowen, papulosis bowenoide, eritroplaquia de Queirat, condiloma gigante, epidermodisplasia verruciforme.
- Relacionadas con agentes externos: Arsenicales, hidrocarburos y relacionadas con radiodermitis crónica.
- Lesiones cicatriciales: Ulceras (estasis, Marjolin), quemaduras (térmicas, eléctricas), fístulas.
- Dermatosis erosivas o cicatriciales: Liquen escleroso y atrófico, liquen plano hipertrófico cutáneo, lupus eritematoso discoide, epidermolisis ampollosa.
3. Genodermatosis: Epidermodisplasia verruciforme, xeroderma pigmentoso, albinismo, poroqueratosis, epidermolisis ampollosa distrófica.
Ambientales
-
Radiación ultravioleta
La exposición a la luz ultravioleta en forma crónica ocupacional (actividad al aire libre), especialmente la exposición en los 10 años anteriores al diagnóstico, se cree que es el factor de riesgo mas importante en las personas con piel tipo I. La radiación ultravioleta B (UVB) (280-320 nm) está implicada en forma directa, aunque se sabe que la radiación UVA es coadyuvante con la UVB para la génesis de cáncer cutáneo. Aunque existe controversia, la terapia PUVA (psoraleno + UVA) se asocia con aumento en la incidencia de CEC.
-
Radiación ionizante
Está demostrado que las bajas dosis de rayos X, por ejemplo, para el tratamiento de queloides, inducen la formación de CEC. Igualmente, existe evidencia de que la incidencia de CEC en pacientes irradiados se correlaciona en forma directamente proporcional con la dosis acumulada. Además, la radiación ionizante es sinérgica con la radiación UV para la formación de CEC. El período de latencia varía de meses a años y la mayoría de los casos se presenta 20 años después de la radioterapia. Estos CEC radioinducidos tienen un pésimo pronóstico, pues exhiben una marcada tendencia a la recidiva (70%) y metástasis, con supervivencia de sólo 50% a los 5 años.
Otros
La exposición crónica a radiación infrarroja (calor), al cigarrillo, al arsénico ingerido oralmente (presente en ciertas fuentes de agua, en ciertos medicamentos y en ciertos pesticidas) puede dar origen a CEC. El hábito de fumar no sólo produce CEC en los labios y la mucosa oral, sino que también se relaciona con cáncer cutáneo. Ya se conocen virus con capacidad cancerígena plenamente identificados, por ejemplo, los tipos 5, 8, 16 y 18 del virus del papiloma humano. Por regla general, los virus tienen esta capacidad cancerígena en pacientes inmunocomprometidos.
Cuadro Clínico del Carcinoma Escamocelular
El comportamiento biológico del CEC depende en parte de la localización anatómica: piel expuesta contra la no expuesta, (ver Etiopatogenia) y de la presencia de factores de riesgo (ver factores pronósticos). Por ejemplo, los CEC que se originan en piel actínicoestropeada tienen un pronóstico relativamente bueno en un paciente por lo demás sano, pero son especialmente agresivos en pacientes inmunosuprimidos o en los que han recibido radioterapia.
Queratoacantomas
Se originan en los folículos pilosos. Con mayor frecuencia se originan en piel actínicoestropeada, pero pueden originarse en piel sana, o en pieles afectadas por dermatosis inflamatorias tipo eczema, psoriasis, etc. Son lesiones nodulares localizadas en piel actínico-estropeada, con un tapón de queratina en el centro, que característicamente cre cen en forma muy rápida. Su comportamiento biológico es “benigno”; incluso, algunos regresan en forma espontánea, pero es agresivo en los pacientes inmunosuprimidos (quienes han recibido trasplantes renales especialmente) o con antecedente de radioterapia.
La biopsia se debe tomar en forma especial, para ayudar al patólogo, pues la histopatología es muy difícil de diferenciar de un CEC clásico.
Enfermedad de Bowen
Son en realidad CEC in situ con manifestaciones clínicas muy particulares que simulan psoriasis, tiñas, eczemas numulares, e incluso carcinomas basocelulares superficiales.
Los pigmentados se pueden confundir con queratosis seborreicas pigmentadas y con melanomas de extensión superficial. Cuando se localizan en el epitelio de transición del pene se le conoce como eritroplaquia de Queirat. Se relacionan con exposición a radiación solar, PUVA y a exposición de arsénico. Cuando existe este último antecedente, se deben investigar neoplasias ocultas.
CEC en piel actínico-estropeada
Por definición, se presentan en áreas de exposición solar como una placa ulcerada, exofítica, en ocasiones con apariencia verrugosa. Estas úlceras no cicatrizan, muestran evidencia de sobreinfección y pueden ser hiperqueratósicas. Tienen un crecimiento más rápido que los carcinomas basocelulares, pero más lento que los queratoacantomas.
CEC en piel no expuesta al sol
Son los llamados CEC “de novo”. En general tienen un comportamiento biológico más agresivo.
Se describen aquellos que surgen de dermatosis cicatriciales e inflamatorias, cicatrices, quemaduras, úlceras crónicas, áreas de radioterapia (ver Etiopatogenia). Igualmente, encontramos los CEC periungueal y subungueal, que inicialmente tienen la apariencia de verrugas y son tratados como tales por medicina general, con el grave inconveniente de retardar el diagnóstico y empeorar en forma significativa el pronóstico. Finalmente, los CEC verrugosos que son de aspecto verrugoso y se localizan en distintos sitios, tienen un comportamiento local agresivo, pero excepcionalmente dan metástasis.
CEC de mucosas
Los CEC derivados de mucosas tienen un comportamiento biológico y un manejo diferente de aquellos derivados de la piel. Se discutirán más adelante. Se los menciona brevemente a continuación.
Los CEC de genitales tienen clasificación TNM diferente e incluyen las siguientes entidades:
- Escroto: Generalmente relacionados con exposición a cancerígenos. Son de mal pronóstico.
- Pene: Son CEC que surgen en el glande de pacientes no circuncidados, o con eritroplasia de Queirat, papiloma virus, papulosis bowenoide.
- Vulva: El CEC de vulva es el cáncer más frecuente en esta región. Los CEC de mucosa oral comprenden:
- CEC de labio (vermillón): Es el más frecuente dentro de los cánceres de mucosas. Más frecuente en el labio inferior y en el hombre.
- Intraoral: Estos CEC surgen frecuentemente de leucoplaquias y eritroplaquias; estas últimas tienen mayor tendencia a transformación maligna.
Clasificación Histopatológica del Carcinoma Escamocelular
El patólogo debe describir e informar lo siguiente:
-
Patrón histológico:
Los patrones de células fusiformes o acantolítico tienen mal pronóstico. -
Grado de diferenciación:
CEC bien, moderada o pobremente diferenciado (los mal diferenciados dan metástasis en 32,8% de los casos, en contraste con los bien diferenciados que sólo las dan en un 9,25%). Además, puntualizar la presencia o ausencia de queratina.
-
Patrón arquitectural del tumor:
Informar el patrón de invasión del borde de avance del tumor. Los tumores bien circunscritos se relacionan con muy poca extensión subclínica; en contraste, los CEC pobremente organizados, con células menos cohesionadas y dispuestas en pequeños cordones y trabéculas que infiltran los márgenes profundos y laterales, tienen mayor extensión subclínica y por lo tanto mayor tendencia a dar recurrencias. - Grosor tumoral (equivalente a Breslow)
-
Invasión a tejidos profundos (equivalente al Clark):
Estructuras comprometidas en la profundidad, especialmente si la lesión infiltra grasa, músculo, hueso. -
Invasión perineural y/o perivascular:
Los CEC con invasión perineural dan recurrencias en 47% de los casos. -
Análisis de los bordes laterales y profundos:
Describir si existe compromiso de los bordes y en caso de estar libres, informar la distancia del tumor a los mismos. El patólogo debe incluir un esquema con su informe para que este sea mucho más claro y didáctico. A manera de esquema general las neoplasias queratinocíticas se diferencian en: -
Queratosis actínicas:
Mínimos cambios celulares y atipia en su arquitectura, pero confinada a las capas basales, sin compromiso anexial. -
Queratoacantoma:
En la actualidad se considera una variedad especial de CEC con comportamiento biológico poco agresivo. En su histología se distinguen tres estados: proliferativo, plenamente desarrollado e involutivo. La forma en que se toma la biopsia es la clave para distinguirlo del CEC, y esta distinción es muy importante y en ocasiones difícil, pues no hay un signo histológico patognomónico. Algunos autores consideran que el estroma desmoplásico es característico del CEC, pero no del queratoacantoma. -
CEC in situ (enfermedad de Bowen y variantes):
Atipia en mayor extensión y hacia niveles epidérmicos más elevados y posible compromiso anexial. -
CEC Invasor:
Patrón de crecimiento invasor. El criterio mínimo para su diagnóstico es invasión a la dermis por queratinocitos anaplásicos en forma no continua, desprendidos de la epidermis suprayacente. Es esencial que el informe de patología incluya los factores de riesgo de recurrencia y de metástasis enumerados más adelante. -
Variantes:
Células en huso, adenoide, acantolítico, verrucoso y adenoescamoso. Una forma especial y de bajo grado es el carcinoma verrucoso. El CEC de células en huso es preciso diferenciarlo, por inmunohistoquímica, del fibroxantoma atípico, del melanoma desmoplásico, etc.
Diagnóstico del Carcinoma Escamocelular
El diagnóstico se hace en forma clínico-patológica, o sea que tiene que haber correlación de la clínica con la histopatología. Existen recomendaciones importantes para seguir en el momento de tomar la biopsia:
- La biopsia debe ser amplia y del sitio más grueso de la lesión, para permitir que el patólogo realice un adecuado estudio. La mayoría de las células anaplásicas y el mayor número de mitosis se observan en la profundidad del tumor (esto contraindica la “saucerización” o los procedimientos que no dejen evaluar el fondo del tumor).
- El espécimen no debe manipularse con pinzas; debe manejarse sin maltratarlo, con delicadeza y debe ser depositado rápidamente para fijación en formol amortiguado y diluído al 10%.
- El espécimen debe ser orientado y enviado al patólogo con una descripción completa de la lesión, incluyendo un resumen de la historia clínica. La solicitud del estudio debe ir acompañada de un esquema, dibujo o un documento gráfico (foto) de la lesión inicial, demarcando el sitio donde fue practicada la biopsia.
- Estudios adicionales según cuadro clínico: BACAF ganglionar; radiografía de tórax, ecografía abdominopélvica, TAC, RNM.
Factores Predictores de Pronóstico
Los factores de mal pronóstico de un CEC se pueden resumir en:
Etiología
Hasta hace unos pocos años se afirmaba que los CEC que se originaban en queratosis actínicas eran neoplasias de bajo riesgo que raramente resultaban metástasis (0,5%) y muerte. En la actualidad, basándose en estudios de tasas de mortalidad versus tasas de incidencia de CEC, se ha definido que el riesgo real de dar metástasis es de 2% a 6%.
Este nuevo conocimiento tiene trascendental importancia, puesto que implica cambios en la conducta frente a los CEC originados en queratosis actínicas, que son la mayoría.
Tasa de crecimiento
Los CEC con crecimiento rápido se pueden confundir con queratoacantomas, pero es fundamental diferenciarlos, pues el pronóstico es malo para los primeros.
Definición clínica de los bordes
El CEC esclerótico no tiene márgenes definidos y por lo tanto es difícil determinar con precisión los márgenes quirúrgicos.
Sitio anatómico
Existen ciertas localizaciones que estadísticamente tienen mayor riesgo de recurrencia y/o metástasis: tal como los labios, con mayor capacidad de dar metástasis (13,7%).
Pabellón auricular
Pericondrio, que es rico en vasos linfáticos y sanguíneos, lo cual permite la diseminación del tumor (11%), sin comprometer directamente el cartílago.
Trago y regiones pre y post-auriculares.
Cuero cabelludo.
Regiones periorbitarias, cantos internos y externos.
Sien.
Nariz.
Miembros inferiores.
Lecho y pliegues ungueales.
Piel no expuesta o una cicatriz; tienen aún más capacidad de dar metástasis (30%).
Genitales.
Mucosas labial, nasal, oral, genital.
Tratamiento previo
(30% de metástasis)
Tumor parcialmente resecado.
Tumor recurrente.
Y Tumor que surge en área de piel irradiada.
Diámetro de la lesión
9,1% de los menores de 2 cm dan metástasis, contra 30,3% de los mayores de 2 cm.
Histopatología
Patrones histológicos agresivos: las lesiones de células fusiformes y los tipos acantolítico y mal diferenciado.
El patrón de invasión infiltrativo del borde de avance del tumor también es considerdo como patrón histológico agresivo.
Las principales características histológicas son la invasión a tejidos profundos (grasa, músculo, hueso), el compromiso perineural y el compromiso perivascular.
Estado inmune del paciente
Los pacientes inmunosuprimidos tienden a presentar mayor número de CEC, y son por regla general pobremente diferenciados y tienen mayores tasas de recurrencias y de metástasis.
(Lea También: Tratamiento del Carcinoma Escamocelular)
Factores Relacionados con Riesgo de Recidiva en caso de Carcinoma Escamocelular
Factores clínicos
Tamaño: Los mayores de 2 cm tienen una tasa de recurrencia de 15,2%.
Localización: Los del labio inferior y el pabellón auricular tienen una tasa de recurrencia de 10,5% y 18,7%, respectivamente.
CEC recurrente: Tasa de recidiva de 23,3%.
Inmunosupresión: Pacientes que han recibido trasplantes (renal).
Factores histológicos
Grosor y profundidad: Los mayores o iguales a 4 mm de Breslow o mayores o iguales a IV de Clark tienen una tasa de recurrencia de 17,2%.
Diferenciación histológica y borde de avance: Los menos diferenciados tienen más extensión subclínica y tasas de recurrencias de 28.6%. Igual comentario merece la arquitectura del borde del tumor: los que tienen un borde no circunscrito, infiltrante se relacionan con mayor extensión subclínica.
Invasión perineural: Cuando el CEC entra en el espacio perineural, se extiende a gran distancia del tumor original dando recurrencias del orden de 47%.
Factores Relacionados con Riesgo de Metástasis en Carcinoma Escamocelular
Factores clínicos
Etiología: El CEC que surge de úlceras crónicas y fístulas tiene un riesgo entre 18 y 31%; cicatrices entre 25 y 37,9%; áreas de irradiación previa, tienen riesgo del orden de 20 y 30%.
Tamaño: CECs mayores de 2 cm tienen una tasa de metástasis de 30,3%.
Localización: Pabellón auricular (11%), labio (13,7%), invasión directa a glándula parótida (50%), sien, pene, escroto, ano y dorso de la mano.
CEC recurrente: Riesgo para CEC de piel 25%, labio 31,5% y pabellón auricular 45%.
Inmunosupresión: Incluye pacientes en tratamiento inmunosupresor.
Factores histológicos
Profundidad (Clark) y grosor (Breslow): Los de grosor mayor de 4 mm tienen un riesgo del 45,7% de dar metástasis. De igual forma, los que tienen un Clark mayor de IV tienen un riesgo aumentado.
Diferenciación histológica: Los CEC mal diferenciados tienen un riesgo de metástasis de 32,8%. Los subtipos histológicos acantolítico y de células en huso se han relacionado con riesgo de hacer metástasis.
Invasión perineural: Tienen un riesgo del 47,3%.
Estadificación del Carcinoma Escamocelular
La clasificación TNM sigue vigente pero presenta algunos inconvenientes. Por ejemplo, el T (tumor) se mide por el diámetro del tumor de T1 a T3, siendo T1 los tumores con 2 cm o menos y el T3 tumores que miden mas de 5 cm. Un poco inexplicablemente, en el T4 ya no se mide diámetro sino profundidad (T4= tumores que invaden estructuras profundas extradérmicas). Otros inconvenientes del TNM son que el T1 incluye lesiones menores de 2 cm, lo cual significa que incluye tumores que van a dar metástasis; expresado en otra forma, en el T1 podríamos incluir subgrupos. Igual comentario merece el T2 (2 cm a 5 cm).
En el TNM del CEC se debería incluir el análisis histológico del CEC. La información del grosor (Breslow) es esencial, pues los que tienen un grosor menor de 4 mm y/o nivel Clark menor o igual a III, tienen una tendencia a dar metástasis del orden de 6,7%, mientras los de un grosor mayor o igual a 4 mm y/o nivel Clark mayor o igual a IV, lo hacen en un 45,7%.
La gran mayoría de los CEC de piel se diagnostica en las fases iniciales y en ese estado inicial es más exacto tratar a los pacientes con base en los factores de riesgo de recidiva y de metástasis con base en la clasificación TNM.
CEC, clasificación TNM (se excluye párpado, pene y vulva).
Tumor primario
Tx El tumor primario no se puede determinar
T0 No hay evidencia de tumor primario
Tis Carcinoma in situ
T1 Tumor de 2 cm o menos en su máximo diámetro
T2 Tumor mayor de 2 cm pero menor de 5 cm
T3 Tumor mayor de 5 cm
T4 Tumor invade estructuras extradérmicas profundas (cartílago, músculo esquelético, hueso)
Adenopatías regionales
NX No se pueden determinar adenopatías
N0 Sin metástasis regionales a ganglios
N1 Metástasis regionales a ganglios
Metástasis a distancia
MX La presencia de metástasis no se puede determinar
M0 No hay metástasis a distancia
M1 Metástasis a distancia
Estados del Carcinoma Escamocelular
Estado 0. Tis N0 M0
Estado I. T1 N0 M0
Estado II. T2 N0 M0
T3 N0 M0
Estado III. T4 No M0
Cualquier T N1 M0
Estado IV.
Cualquier T Cualquier N M1