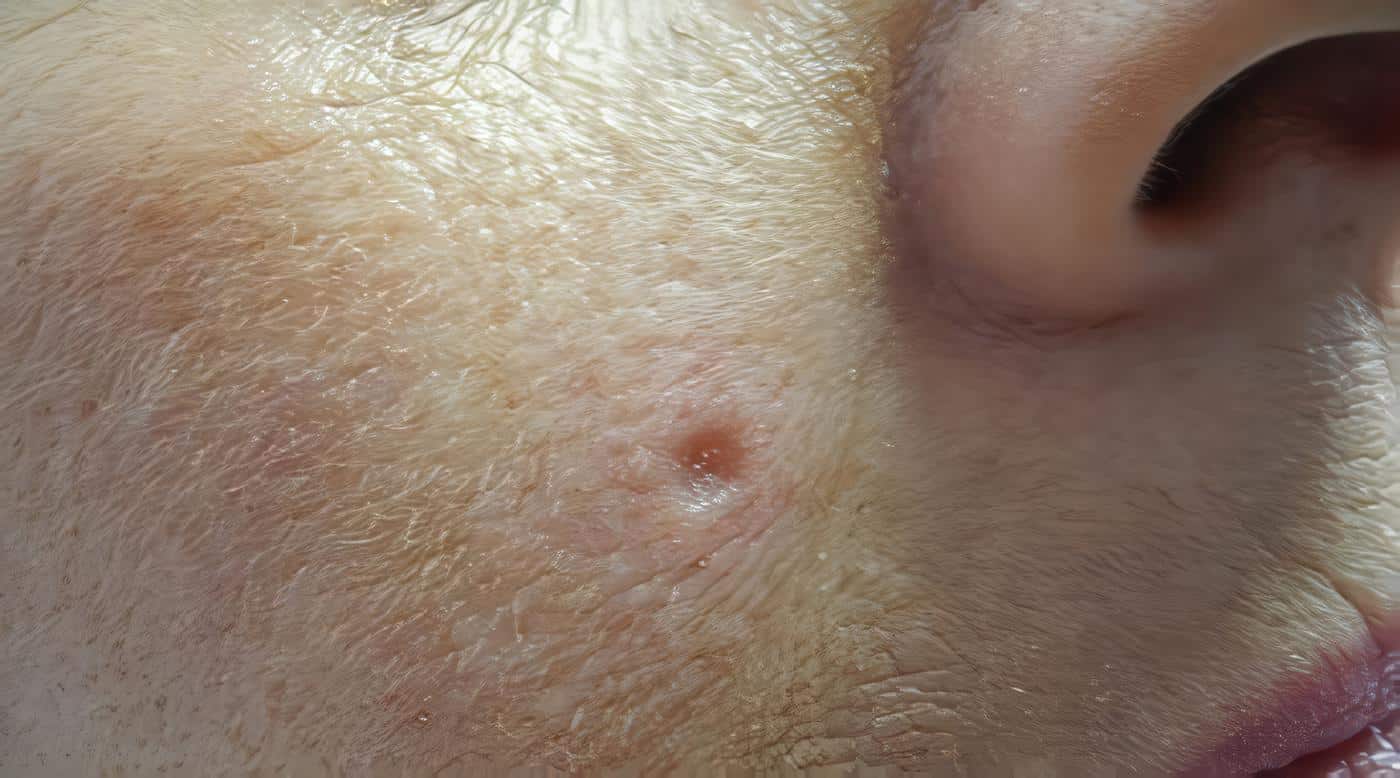
Tratamiento
El tratamiento se dirige a la curación del tumor, minimizando el riesgo de recidivas, con las menores secuelas funcionales y estéticas. En ciertos casos avanzados, el objetivo es únicamente paliativo.
Antes de emprender el tratamiento, se determinan los factores de riesgo del tumor (bajo, mediano y alto riesgo), la edad y estado general del paciente, con el fin de escoger la modalidad terapéutica más adecuada. En caso de tipos histológicos mixtos, el tratamiento se debe orientar en función del tipo más agresivo.
Cirugía
Indicaciones
La cirugía convencional es el tratamiento de elección en la gran mayoría de los casos, si aparece posible resecar toda la lesión y las condiciones generales del paciente lo permiten.
La técnica convencional permite disponer y orientar adecuadamente la pieza quirúrgica para patología. Cuando se informa compromiso de los bordes, el cirujano está en capacidad de intervenir únicamente el sitio afectado. En caso de imposibilidad de reintervención por invasión de estructuras vitales, se recomienda manejo con radioterapia complementaria.
La cirugía micrográfica de Mohs es especialmente útil en tumores localizados en zonas periorificiales, de alto riesgo de recidiva, y en tumores mal delimitados o difusos.
Es de primera elección en los tumores recidivantes y morfeiformes, si las posibilidades institucionales lo permiten.
Contraindicaciones
- Sólo una alteración muy severa del estado general del paciente puede contraindicar la resección. La edad avanzada en una persona en buenas condiciones generales no constituye contraindicación absoluta a la cirugía. La inmensa mayoría de las intervenciones son realizadas con anestesia local.
- Compromiso mayor de estructuras vitales, técnicamente imposibles de resecar.
Resultados
En cirugía convencional, la tasa de curación en tumores primarios es del orden de 95-98% a 5 años, en tumores recidivantes de aproximadamente 80%.
En cirugía micrográfica de Mohs, las tasas de curación a 5 años en tumores primarios son cercanas a 99% y en tumores recidivantes, las tasas de recurrencia a 5 años son de 6%, aproximadamente.
Ventajas
El cierre primario o la reconstrucción con colgajos locales disminuyen la morbilidad y minimizan secuelas, disminuyen el tiempo de incapacidad (las áreas que cierran por segunda intención se demoran más en sanar) y se gana tiempo quirúrgico en función de la reconstrucción inmediata. Incluye varias técnicas quirúrgicas bajo anestesia local o tumescente.
La cirugía mocrográfica de Mohs proporciona las más altas tasas de curación a 5 años y permite preservar tejido sano alrededor de la lesión, minimizando secuelas funcionales y estéticas.
Desventajas
La cirugía convencional requiere de entrenamiento y experiencia del cirujano. La cirugía micrográfica de Mohs es una técnica quirúrgica posible en instituciones con la infraestructura necesaria. Implica aumento de costos y de tiempo quirúrgico, por lo cual se
recomienda seleccionar los pacientes, pues no se justifica emplearla en todos los casos de CBC.
Criocirugía
Se practica “saucerización” (resección “en canoa” con el bisturí en plano paralelo al de la piel) del carcinoma y a continuación la criocirugía. Esta práctica permite el análisis de patología. Las consideraciones para la magnitud de los márgenes en criocirugía son las mismas que se tienen para cirugía convencional.
Indicaciones
Carcinomas basocelulares primarios nodulares y superficiales menores de 2cm, localizados en zonas de bajo y mediano riesgo de recidiva.
Es un excelente método paliativo en tumores inoperables e irresecables.
Contraindicaciones
Intolerancia al frío dada por urticaria al frío, criofibrinoginemia, crioglobulinemia, enfermedad de Raynaud.
Tumor profundo, recurrente de márgenes clínicos mal definidos, carcinomas con patrón histológico agresivo. El cuero cabelludo es muy vascularizado y es difícil alcanzar temperaturas de menos 50 grados; por esto, para los carcinomas localizados en cuero cabelludo no es una buena indicación. Los miembros inferiores tampoco son una buena indicación para criocirugía, por la mala cicatrización en dicha localización.
Resultados
La tasa total de curación en tumores primarios de menos de 2 cm es de 95-98%.
Ventajas
Simplicidad, bajo costo y seguridad. Util en pacientes embarazadas, pacientes con alto riesgo quirúrgico, con marcapaso, con coagulopatías o pacientes ancianos o debilitados.
Excelente resultado estético en pieles blancas.
Desventajas
Requiere un equipo adecuado y experiencia del dermatólogo. Tiene mayor morbilidad que la cirugía, dado que forma una ampolla y posteriormente un área cruenta que tarda en cicatrizar entre 4 y 6 semanas. Sin embargo, las cicatrices, son de buena calidad, aunque hipopigmentadas, lo cual debe tenerse en cuenta en personas de piel oscura.
Secuelas
Temporales: Cicatriz hipertrófica, especialmente al tratar carcinomas extensos. Como toda cicatriz hipertrófica, mejora en forma espontánea con el tiempo (pocos meses) por sí sola y en forma más pronta con tratamiento.
Permanente: Retracción de tejidos (como se presenta en cualquier cicatrización por segunda intención). Es menor en ancianos, y mejora con el tiempo por la laxitud de los tejidos.
En pieles oscuras, la hipopigmentación es una desventaja de tipo estético.
(Lea También: Tratamiento Interdisciplinario del Carcinoma Basocelular)
Radioterapia
Indicaciones
Tratamiento de carcinomas basocelulares en los cuales la resección quirúrgica esté contraindicada. Generalmente no es la primera elección.
Complemento de la cirugía en casos de bordes comprometidos imposibles de reintervenir por proximidad a estructuras vitales o de invasión perineural.
Excelente método paliativo en los casos avanzados.
Contraindicaciones
- Pacientes menores de 50 años, por el riesgo de cáncer radioinducido y de radionecrosis que aumentan con el tiempo.
- Pacientes portadores de genodermatosis.
- Carcinomas clínicamente mal delimitados.
- Carcinomas de patrón histológico agresivo.
- Y Carcinomas recidivantes posterior a radioterapia.
Resultados
Los buenos resultados con radioterapia, son operador dependientes. El radioterapeuta debe conocer a fondo los principios de la radioterapia cutánea y los factores de riesgo de los diferentes carcinomas.
Las tasas de curación a 5 años en tumores primarios son de 96%, aproximadamente.
Las tasas de recurrencia en tumores recidivantes son del orden de 27%.
Ventajas
Útil en pacientes con fobia a cirugía y en pacientes con alto riesgo quirúrgico, con marcapasos, coagulopatías o ancianos o debilitados.
Desventajas
El aspecto estético de la cicatriz es inicialmente excelente, pero empeora con el tiempo; sólo 50% de los pacientes presenta un buen resultado a los 9-12 años después de la terapia.
Las recidivas posteriores a radioterapia, así como los cánceres radioinducidos, son muy difíciles de tratar, incluso con cirugía de Mohs. Las recidivas posteriores a radioterapia no se deben tratar nuevamente con radioterapia. Desde el punto de vista quirúrgico, es bien difícil operar en áreas irradiadas.
Como todo método ciego, no se puede tener información de las características histológicas ni de la presencia de tumor residual.
En los casos de tumor residual posterior a la radioterapia, este puede crecer por largos períodos antes de ser clínicamente evidente.
Secuelas
- Tempranas: Eritema, xerosis, atrofia, descamación húmeda, dolor, pérdida del cabello y las pestañas.
- Tardías: Mala vascularización y radionecrosis de la piel, del cartílago o hueso subyacentes al sitio de radioterapia (1 a 5% de los pacientes). Las áreas de mayor riesgo son las áreas de irritación crónica, las expuestas al sol y ciertas localizaciones anatómicas como pabellones auriculares, alas nasales, cantos. El tratamiento de la radionecrosis es difícil. Los carcinomas que comprometen hueso no se deben irradiar, porque la posibilidad de curación es mínima y la posibilidad de osteonecrosis alta.
- Telangiectasias, fibrosis, cánceres radioinducidos. En fosas nasales son frecuentes las epistaxis post-radioterapia.
- Desde el punto de vista estético, telangiectasias y pérdida permanente del cabello. En los pacientes de piel tipo II – III en adelante, hipopigmentación post-radioterapia.
- Pueden presentarse retracciones, que en los sitios de márgenes anatómicos libres ocasionan defectos funcionales y cosméticos (ectropión, retracción del ala nasal, etc.).
- El tratamiento de tumores perioculares se puede complicar con queratitis, cataratas y excepcionalmente, perforación del globo ocular.
Otras técnicas
- Doble electro-curetaje
Técnica económica y sencilla que requiere experiencia del operador. La biopsia previa debe realizarse con afeitado y no con sacabocado, pues en esta última situación se dificulta manipular la cureta. Puede ser útil en tumores de bajo grado o en carcinomas superficiales.
- Láser y terapia fotodinámica
Util en lesiones superficiales grandes. Aún no hay estudios extensos para preferir este tratamiento sobre los anteriores. Aumenta costos y requiere experiencia del cirujano. No permite disponer de la pieza quirúrgica para patología. No existen estudios a largo plazo sobre los efectos secundarios de este tipo de radiación luminosa.
- Interferón y retinoides.
Está en investigación y es de alto costo. Hay resultados prometedores en cuanto a oncomodulación, pero los estudios publicados presentan resultados contradictorios.
Tratamiento preventivo
La protección solar es la piedra angular de la prevención del cáncer de piel. En el carcinoma basocelular, la exposición solar en los 20 primeros años de vida está particularmente implicada en su etiopatogénesis. Es por esto que la protección solar debe hacerse desde la infancia, particularmente en los individuos de alto riesgo (sujetos blancos de fototipos I y II, con genodermatosis). Esta protección comprende medidas generales para evitar la exposición al sol entre las 10 AM y las 3 PM, el uso de vestido y sombreros adecuados, así como el uso regular de protectores solares.
Seguimiento
El objetivo del seguimiento es doble:
- Detectar recidivas loco-regionales;
- Detectar nuevos tumores (36% de los pacientes presentan un segundo carcinoma basocelular en los primeros 5 años).
Tumores de bajo y mediano riesgo
- Se efectúa un seguimiento clínico y se practica biopsia de piel en las lesiones sospechosas.
- Primer año: 1, 3, 6 y 12 meses.
Segundo año: 6 y 12 meses.
A partir del tercer año: control anual.
Tumores de alto riesgo
- Se efectúa seguimiento clínico y se practica biopsia de piel en las lesiones sospechosas.
- Primer año: 1, 3, 6, 9 y 12 meses.
- Segundo año: 4, 8 y 12 meses.
- A partir del tercer año: control anual.