Epidemiología del CBC
El carcinoma basocelular (CBC) es el cáncer más frecuente en el mundo (75% de todos los cánceres de piel en personas de raza blanca). En los últimos años se ha reportado un incremento en la incidencia en la mayoría de los países, probablemente ligada a una mayor exposición a la luz solar por la población general. Colombia, por su ubicación en el trópico, los rayos solares inciden más perpendicularmente, generando un factor de riesgo adicional.
En el Instituto Nacional de Cancerología en el año 1998 se registraron 335 nuevos casos de carcinoma basocelular, lo cual equivale al 53% de todos los cánceres de piel. Las personas de raza blanca son las más afectadas (200 a 600/100.000 habitantes, según la latitud).
En la raza negra, la incidencia es baja, (alrededor de 3,5/100.000 habitantes). A partir de la edad de 50 años, la incidencia aumenta significativamente. El tumor se presenta por igual en hombres y en mujeres en 80 a 90% de los casos o se localiza en cabeza y cuello. Es una neoplasia de agresividad local que excepcionalmente exhibe diseminación metastásica.
Etiopatogenia del CBC
El CBC es un tumor de origen epitelial que se desarrolla en los queratinocitos basales de la epidermis y de la vaina radicular externa del pelo.
Los factores etiológicos implicados pueden subdividirse en:
Constitucionales
- Piel clara, fototipos I y II.
- Hamartomas y tumores benignos: nevus sebáceo de Jadassohn, nevus basocelular unilateral y algunos dermatofibromas.
- Genodermatosis: xeroderma pigmentoso, albinismo, síndrome de nevus basocelular, de Bazex, de Rombo y epidermolisis ampollosa congénita.
Ambientales
- Exposición solar, puvaterapia y cámaras de bronceo.
- Radiación ionizante.
- Ulceras crónicas, quemaduras y otras cicatrices.
- Exposición a arsénico.
- Tratamiento inmunosupresor en transplante de órgano. • Mostaza nitrogenada tópica.
Cuadro Clínico
Se distinguen varias entidades que se pueden clasificar en circunscritas (de límites bien definidos) y difusas (de límites mal definidos). La clasificación clínica, si bien es similar a la histológica, no siempre corresponde con esta última.
Carcinomas basocelulares circunscritos
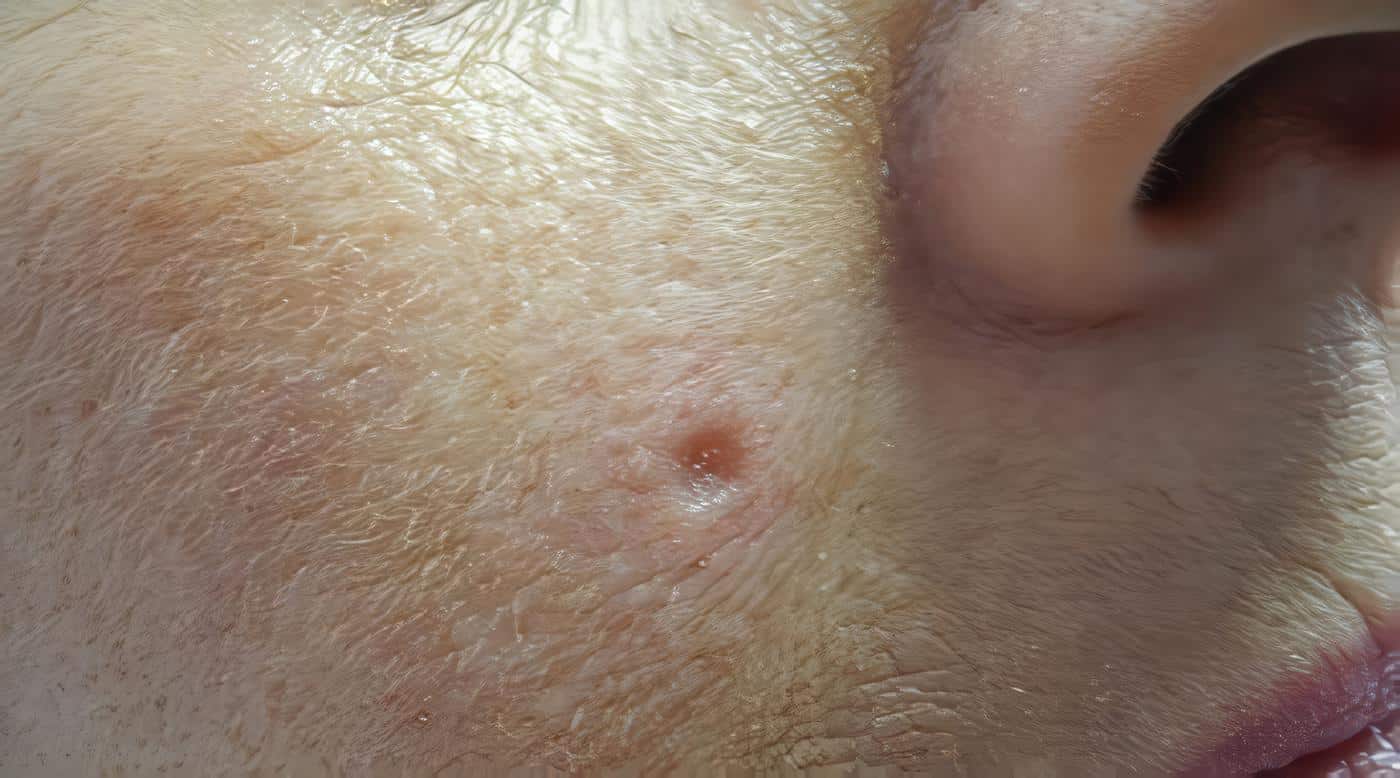
1. Carcinoma basocelular nodular: Se caracteriza por un nódulo de tamaño variable, de superficie brillante con telangiectasias, a veces pigmentado. Se distinguen dos variedades: el carcinoma basocelular vegetante, clínicamente similar a un carcinoma escamocelular, y el carcinoma basocelular quístico.
2. Carcinoma basocelular nódulo-ulcerativo: Presenta las mismas características del anterior y adicionalmente, ulceración de tamaño variable.
3. Carcinoma basoescamoso o metatípico: No presenta características clínicas específicas y sería una forma intermedia entre el carcinoma basocelular y el carcinoma escamocelular.
4. Fibroepitelioma de Pinkus: Es un tumor firme, a veces pediculado, que tiende a localizarse en el tronco.
Carcinomas basocelulares difusos
- Carcinoma basocelular superficial: Aparece como una placa eritematosa, escamosa y costrosa, de tamaño variable. Se localiza con mayor frecuencia en el cuello y el tronco.
- Carcinoma basocelular plano cicatricial: Se caracteriza por una cicatriz central. Rodeada por un borde papuloso periférico, pigmentado o no.
- Carcinoma basocelular morfeiforme: Es un tumor de bordes mal definidos, infiltrado, similar a una placa de morfea.
- Carcinoma terrebrante: Es un tumor infiltrante y destructor de los tejidos profundos (músculo, cartílago y hueso).
Carcinomas basocelulares mixtos
Las variantes mixtas asocian las diferentes formas clínicas anteriormente citadas. Todas las variedades clínicas pueden pigmentarse (carcinoma basocelular pigmentado), excepto el morfeiforme, sin que este hallazgo signifique un mejor o peor pronóstico.
Clasificación Histológica CBC
Existen varios patrones de importantcia pronóstica: nodular o sólido, basoescamoso, adenoide, superficial, micronodular, morfeiforme, trabecular o infiltrativo. Con fines terapéuticos, se da creciente importancia al patrón de crecimiento de la neoplasia, por lo cual se tiene en cuenta la siguiente clasificación.
DE LIMITES BIEN DEFINIDOS
Nodular o sólido
Basoescamoso
Adenoide
DE LIMITES MAL DEFINIDOS
Superficial
Micronodular
Morfeiforme
Trabecular o infiltrativo
De límites bien definidos
- El CBC nodular o sólido se caracteriza por masas tumorales de diferentes tamaños y formas, localizadas en la dermis, compuestas por células basaliomatosas con empalizada periférica. Los bordes son muy bien delimitados, lo que refleja el patrón de crecimiento expansivo. Es frecuente observar áreas de retracción alrededor de las masas tumorales.
- El patrón basoescamoso tiene gran importancia, pues a pesar de tener límites bien definidos, es un CBC agresivo con mayores tasas de recidiva e incluso de metástasis. Está conformado por zonas análogas a un escamocelular y a un basocelular con una zona de transición que los conecta.
- El CBC adenoide presenta un patrón reticulado, con formación de áreas pseudoglandulares. El estroma es con frecuencia mucinoso.
De límites mal definidos
-
El patrón superficial
Se caracteriza por nidos pequeños de células basaliomatosas que nacen de la epidermis y se extienden en la dermis superficial. La extensión mas allá de la dermis papilar es inusual y en forma estricta; si se observan nidos aislados dentro de la dermis, debe considerarse patrón nodular. Posee y exhibe empalizada periférica, retracción estromal y un estroma fibromixoide variable. Sus márgenes laterales son notoriamente difíciles de delinear histológicamente, porque en las dos dimensiones habituales de la histología da la apariencia de estar constituido por múltiples tumores pequeños independientes, por lo cual el patólogo puede informar en forma errónea que el tumor ha sido totalmente extirpado, al observar que los bordes están libres.
-
El patrón micronodular
En la práctica corriente se confunde con el nodular, error que trae consecuencias negativas importantes para el paciente porque el CBC de patrón micronodular presenta una extensión subclínica importante. Los nidos tumorales en el micronodular son uniformemente redondeados y, como su nombre lo dice, son pequeños, de un tamaño aproximado o más pequeños que los folículos pilosos. La empalizada periférica puede no estar tan desarrollada como se observa en el patrón nodular el estroma es con frecuencia más colagenizado que mixoide.
-
El CBC morfeiforme,
Es una variedad de crecimiento agresivo, no circunscrito, de límites mal definidos. Su crecimiento es infiltrativo y no expansivo, como el del nodular. Este patrón de crecimiento se relaciona estrechamente con la gran extensión subclínica, que puede llegar a la dermis profunda, tejido celular subcutáneo, músculo, cartílago e incluso hueso. La invasión local es especialmente cierta en las áreas anatómicas con poco tejido celular subcutáneo. Con más frecuencia infiltran el espacio perineural. Las células basaliomatosas se observan como cordones lineales, angostos, embebidos en un estroma denso, fibroso o esclerótico. Los cordones varían en tamaño y forma, pero generalmente tienen una o dos capas de células. No se observa ni empalizada periférica ni retracción del estroma.
-
El CBC trabecular o infiltrante
Es igual al anterior en su comportamiento agresivo, pero se diferencia en algunos aspectos histológicos: presenta en forma varible un componente nodular en la superficie, aunque estos nódulos tienen proyecciones agudas, dentadas, puntiagudas, irregulares y anguladas. Al igual que el morfeiforme, presenta un patrón de crecimiento de límites mal definidos, no circunscrito e infiltrativo. A diferencia del morfeiforme, su estroma no es esclerótico.
Estos subtipos pueden asociarse entre sí dando origen al patrón mixto. El subtipo agresivo es el que determina el pronóstico del paciente; habitualmente se lo encuentra en la profundidad del tumor, por lo cual no se observa en las biopsias superficiales. Las otras variantes histológicas reflejan una diferenciación tisular particular (pilar, sebácea, ecrina, apocrina) pero no tienen importancia pronóstica ni terapéutica.
En todo informe de patología se debe describir e informar:
- Patrón o patrones histológicos.
- Patrón arquitectural de crecimiento del tumor.
- El nivel de profundidad alcanzado por el tumor: dermis superficial, media o profunda, tejido celular subcutáneo o estructuras más profundas.
- Presencia o ausencia de invasión perineural.
- Análisis de los bordes laterales y profundos: en las piezas quirúrgicas, describir si existe o no compromiso de los bordes y en caso de estar libres, informar la distancia del tumor a los mismos; incluir un esquema en el informe para hacerlo más claro y didáctico.
(Lea También: Tratamiento del Carcinoma Basocelular)
Diagnóstico del CBC
El diagnóstico es clínico y debe ser confirmado por el estudio patológico. La biopsia es incisional, por sacabocado o con bisturí. Debe ser amplia e incluir la base del tumor con el fin de tipificar el carcinoma basocelular y detectar los patrones mixtos. La muestra no debe manipularse con pinzas a fin de no maltratarla, y debe ser depositada en formol amortiguado al 10%. El espécimen debe ser orientado y enviado con una descripción completa de la lesión, un resumen de la historia clínica y un esquema de la lesión, demarcando el sitio de donde fue practicada la biopsia.
Factores predictores de pronóstico
Clínicos
- Edad del paciente: los menores de 30-35 años tienen peor pronóstico.
- Tumor primario o recidivante: los tumores recidivantes tienen peor pronóstico.
- Tiempo de evolución: a mayor tiempo, mayor riesgo de extensión tumoral y de invasión profunda.
- Velocidad de crecimiento: los de crecimiento rápido exhiben comportamiento más agresivo.
- Tipo clínico de carcinoma basocelular y límites de la lesión: los carcinomas basocelulares nodulares y de bordes bien definidos son de mejor pronóstico. Los carcinomas basocelulares superficiales pueden tener una extensión subclínica importante, pero no en profundidad. Los de patrón esclerodermiforme y los tumores mal definidos son de peor pronóstico.
- Tamaño de la lesión: los tumores mayores de 1 cm son más agresivos, siendo los mayores de 2 cm los de peor pronóstico.
- Localización anatómica: en la literatura se describen áreas anatómicas de mayor riesgo de recidiva, pero hay divergencias entre los autores, aunque en pequeños detalles. En nuestro medio no se han descrito las áreas de mayor riesgo de recidiva. Según la localización, pueden clasificarse en tumores de bajo, mediano y alto riesgo. Los tumores de alto riesgo están localizados en la llamada zona H de la cara (región centrofacial, periorbitaria inferior, temporal, pre y retroauricular). Los tumores de mediano riesgo están localizados en la zona no H de la cara y en la región occipital del cuero cabelludo y los de bajo riesgo en el resto del cuerpo (cuello, tronco y extremidades).
Patológicos
- Patrón histológico del tumor: el carcinoma basocelular de tipo nodular o sólido es de buen pronóstico. Los tipos micronodular, esclerodermiforme, trabecular y basoescamoso son agresivos. El tipo superficial, si bien no invade en profundidad, puede tener una invasión subclínica importante y requiere márgenes de tratamiento adecuados. La variedad adenoide no tiene un pronóstico definido. El patrón arquitectural de crecimiento tumoral es muy importante como factor pronóstico siendo los de límites mal definidos los de peor pronóstico.
- Características histológicas: la profundidad de infiltración del tumor: periostio y/o pericondrio es un factor de mal pronóstico. La invasión perineural, especialmente de grandes troncos nerviosos, le confiere al CBC una especial agresividad.
Estadificación del CBC
La clasificación TNM del AJCC es más adecuada para el manejo del carcinoma escamocelular. En el carcinoma basocelular es poco utilizada y se prefiere utilizar los factores de riesgo anteriormente citados.
T Tumor (T)
TX El tumor primario no se puede determinar.
TO No hay evidencia de tumor primario.
Tis Carcinoma in situ.
T1 Tumor < 2 cm en su máximo diámetro.
T2 Tumor mayor de 2 cm y menor de 5 cm.
T3 Tumor > 5 cm.
T4 Tumor invade estructuras extracutáneas profundas (cartílago, músculo esquelético y hueso).
N Ganglios linfáticos regionales (N)
NX No se puede determinar adenopatías.
N0 Ausencia de adenopatías.
N1 Presencia de adenopatías.
M Metástasis distantes (M)
MX No se puede determinar metástasis.
M0 Ausencia de metástasis.
M1 Presencia de metástasis.
Estadificación
0 Tis, N0, M0
I T1, N0, M0
II T2 o T3, N0, M0
III T4, N0, M0 o cualquier T, N1, M0
IV Cualquier T, cualquier N, M1