Estudios de Quimioprevención del Cáncer de Seno experimentales han demostrado que los estrógenos son promotores de tumores en animales. Este proceso puede ser bloqueado y los tumores pueden ser prevenidos mediante intervenciones antiestrogénicas tales como la ablación ovárica o el uso de antiestrógenos.
El grupo de riesgo más fácil de identificar es el de mujeres con historia familiar de cáncer mamario. Este riesgo es más alto cuando se incrementa el número de familiares afectados, cuando su diagnóstico ocurre en edad temprana o cuando hay carcinomas de tipo bilateral.
Algunas mujeres de este grupo son actualmente identificables por análisis de DNA (BRCA1 BRCA2). La mutación BRCA 1 se ha asociado a un riesgo de 40-60% de cáncer de ovario, y de 80-87% de cáncer de seno durante el transcurso de la vida.
Otros factores de riesgo descritos son: menarquia temprana, menopausia tardía, edad tardía para el primer embarazo a término, múltiples biopsias mamarias o biopsia con hiperplasia atípica, carcinoma lobulillar in situ, o antecedente personal de cáncer de seno.
Todos estos factores son considerados en un modelo matemático (Gail y cols 1989) que permite calcular el riesgo relativo de desarrollar cáncer de seno. En el estudio NSABP P1 se demostró que en pacientes con un riesgo relativo mayor de 1.66, el tamoxifeno redujo el riesgo de cáncer invasivo en un 49% y de cáncer no invasivo en el 50% .
En la actualidad se están llevando a cabo otros estudios de quimioprevención en Europa que evaluarán a más largo plazo la efectividad de los antiestrógenos y otros agentes.
Nuestra recomendación es que este tipo de intervención se desarrolle dentro de protocolos de investigación.
Tratamiento Multidisciplinario
Estado o (Tis, N0,M0)
Cirugía
a) Carcinoma ductal in situ: Resección amplia del tumor. Ampliación de márgenes cuando hay bordes comprometidos. Se omite disección axilar, excepto en aquellos tumores con un diámetro mayor de 3 cm y/o componente intraductal extenso(>un cuadrante). En tal caso, la disección axilar sería de niveles I y II.
La mastectomía total, con o sin reconstrucción inmediata, es una alternativa en pacientes con cáncer multicéntrico o con factores de mal pronóstico para recaída local (Anexo 4). En la enfermedad de Paget del pezón se realiza tratamiento conservador de la glándula (mastectomía parcial central).
b) Carcinoma lobulillar in situ: Hoy se reconoce como un predictor de riesgo muy importante, desde una resección amplia del tumor hasta una alternativa extrema, la mastectomía bilateral profiláctica con o sin reconstrucción mamaria. No requiere disección axilar. Por ser el manejo de un riesgo, su aproximación debe estar definida dentro de una junta interdisciplinaria.
Radioterapia
a) Carcinoma ductal in situ: Mastectomía parcial y radioterapia complementaria, como en los tumores T1 y T2. No se requiere irradiar los linfáticos regionales. La radioterapia se realiza mediante radiación externa o implantes (braquiterapia).
b) Carcinoma lobulillar in situ: No está indicada la radioterapia .
Quimioterapia
No está indicada.
Hormonoterapia
Antiestrógenos en el carcinoma lobulillar in situ, como quimioprevención.
En pacientes con carcinoma ductal in situ está indicada la adyuvancia con antiestrógenos.
Estado I (T1,N0,M0 )
Cirugía
Cirugía conservadora acompañada de disección axilar.
Una alternativa, cuando no se cumplen las condiciones para cirugía conservadora, es la mastectomía radical modificada, con reconstrucción mamaria inmediata.
Se puede utilizar la técnica de disección del ganglio centinela por personal experimentado (ver Anexo 1) para definir la necesidad de disección axilar.
Radioterapia
Después de una resección amplia por mastectomía segmentaria o cuadrantectomía, el seno es irradiado con puertas tangenciales medial y lateral.
a) El margen superior del campo debe estar en el borde inferior de la cabeza de la clavícula, para incluir todo el seno.
b) El margen mediano debe estar sobre la línea media.
c) El margen posterolateral debe estar localizado 2 cm atrás del seno palpable, que usualmente corresponde a la línea axilar media.
d) El margen inferior debe estar localizado entre 1-2 cm del surco inframamario (submamario).
e) Cuando se combinan los campos tangenciales con el supraclavicular, el margen superior de los campos tangenciales se localiza en el segundo espacio intercostal (ángulo de Louis).
f) Se utilizan energía de megavoltaje: Co60 y acelerador de 6, 10,15, o 18 MeVs.
g) La dosis administrada varía desde 46,8 Gys hasta 50,4 Gys, dadas a dosis de 1,8-2 Gys diariamente, 5 veces por semana.
h) Se puede utilizar sobredosis al lecho tumoral, la cual puede variar entre 10 y 20 Gys,dependiendo del tamaño y el estado de los márgenes de resección; la sobredosis se puede realizar con electrones, fotones con braquiterapia o rayos X.
i) Se irradian axila y fosa supraclavicular en pacientes seleccionadas, como en las que la patología demuestra 4 o más ganglios axilares metastásicos, ganglios mayores de 2,5 cm, compromiso del vértice de la axila o extensión tumoral extracapsular, así reciban tratamiento adyuvante con quimioterapia.
j) En pacientes con estado I y II de seno, carcinoma ductal infiltrante menor de 3 cm en su dimensión máxima,con márgenes de resección quirúrgica mayor de 2 mm libres de tumor, con disección axilar I y II con ganglios clínicamente negativos para tumor, sin microcalcificaciones residuales en el seno, sin evidencia de componente intraductal extenso y edad mayor de 35 años, se puede utilizar braquiterapia de alta tasa de dosis 400 cGys por fracción, 8 fracciones con intervalo de 6 horas 2 veces al día para un total de 3.200 cGys.
Las pacientes que no van a recibir quimioterapia después de cirugía deben iniciar radioterapia dentro de las siguientes 6 semanas del postoperatorio. Se recomienda un lapso no mayor de 16 semanas para aquellas pacientes que reciben tratamiento adyuvante con quimioterapia.
Los efectos agudos y tardíos de la irradiación se incrementan en las pacientes con enfermedades del colágeno. Se recomienda en los casos en que estas pacientes sean seleccionadas a recibir RT, una dosis de 45Gy, utilizar acelerador de 6MeVs, para optimizar la homogeneidad de la distribución de dosis. Se debe evitar la administración de QT y RT concomitantes, para evitar complicaciones.
Quimioterapia
Está indicada en tumores mayores de 1 cm, pero en pacientes con tumores menores de 1 cm y factores histológicos de mal pronóstico, la quimioterapia ha demostrado mejoría de la supervivencia libre de enfermedad. También tiene indicación en las pacientes pre y postmenopáusicas con receptores hormonales negativos.
Esquemas de tratamiento:
Toda candidata a recibir quimioterapia es sometida a una evaluación clínica y paraclínica meticulosa (ver Anexo 3); el esquema depende en gran parte del estado funcional cardiaco.
Mujeres con fracción de eyección ventricular >50%:
AC Doxorrubicina 60 mg/m2, día 1
Ciclofosfamida 600 mg/ m2, día 1
Cada 3 semanas por, 6 ciclos. Mujeres con fracción de eyección
ventricular <50%:
CMF Ciclofosfamida 600 mg/m2, días 1 y 8
Metotrexate 40 mg/m2, días 1 y 8
5 Fluorouracilo 600 mg/m2, días 1 y 8
Cada 4 semanas, por 6 ciclos
Hormonoterapia
En pacientes postmenopáusicas con receptores hormonales positivos sin factores de mal pronóstico, el tratamiento adyuvante es con hormonoterapia solamente. Todas las pacientes con receptores hormonales positivos reciben tratamiento adyuvante con antiestrógenos, durante 5 años.
Estado II (T0N1M0, T1N1M0, T2N0M0, T2N1MO, T3N0M0)
Cirugía
En la mayoría de los casos el tratamiento inicial puede ser quirúrgico.
- Cirugía conservadora: Mastectomía parcial con disección axilar en pacientes con adecuada relación seno/tumor y que cumplan con los demás requisitos para cirugía conservadora (ver Anexo 2). Pacientes cuya relación seno/tumor no es favorable para este tipo de procedimiento, pueden ser sometidas a quimioterapia neoadyuvante, con el propósito de disminuir el tamaño tumoral y hacer posible la cirugía conservadora.
- Mastectomía radical modificada: Se practica en pacientes que no cumplan con los requisitos para cirugía conservadora o que no respondieron a la quimioterapia neoadyuvante. Este procedimiento quirúrgico puede ir acompañado de reconstrucción inmediata o diferida.
- Ganglio centinela: En las pacientes con axila clínicamente negativa, se pueden utilizar las técnicas de identificación del ganglio centinela como parámetro para decidir sobre la disección axilar (ver Anexo 1).
Radioterapia
Está indicada siempre que se practique cirugía conservadora y en pacientes sometidas a tratamiento quirúrgico radical, con factores pronósticos adversos (Ver radioterapia Estado I y III).
Quimioterapia
Tratamiento neoadyuvante: La respuesta a la quimioterapia neoadyuvante (primaria) ocurre en aproximadamente 70% de las pacientes, lo cual permite la cirugía conservadora.
Mujeres con fracción de eyección ventricular >50%:
AC Doxorrubicina 60 mg/m2 día 1
Ciclofosfamida 600 mg/m2 día 1
Cada 3 semanas, por 4 ciclos. Si no hay respuesta con el tercer ciclo, se omite el cuarto.
Mujeres con fracción de eyección ventricular <50%:
CMF Ciclofosfamida 600 mg/m2, días 1 y 8
Metotrexate 40 mg/m2, días 1 y 8
5 Fluorouracilo 600 mg/m2, días 1 y 8
Cada 4 semanas por 3 o 4 ciclos (en investigación)
Tratamiento adyuvante o postoperatorio:
En los estados localmente avanzados, el tratamiento se basa en la respuesta al esquema inicial: si la respuesta, evaluada desde el punto de vista clínico, imagenológico o patológico, es superior a 50%, el tratamiento adyuvante puede ser con el mismo esquema administrado previo a la cirugía, durante 3 o 4 ciclos, excepto casos en que exista contraindicación médica. En caso de no respuesta, definida, como disminución del tamaño de la enfermedad <50%, se emplean tratamientos de segunda línea.
Cuando el informe de patología demuestra compromiso ganglionar masivo (más de 4 ganglios axilares comprometidos) se administra paclitaxel en 4 ciclos adicionales al esquema adyuvante:
Paclitaxel 175 mg/m2 cada 3 semanas infusión de 4 horas, por 4 ciclos
Ejemplo: Cirugía, AC 4 ciclos, Paclitaxel 4 ciclos
Tratamientos de quimioterapia de segunda línea:
Para aquellas pacientes en los cuales no se obtenga respuesta al tratamiento inicial o progresen durante la administración del esquema de primera línea de quimioterapia:
NVB-5FU Vinorelbine 35 mg/m2 días 1 y 8
5 Fluorouracilo 500 mg/m2 días 1 y 8
Cada 4 semanas en total, hasta 6 ciclos en esquema adyuvante o
mientras se obtenga respuesta en enfermedad metastásica.
Docetaxel 100 mg/m2 en Infusión de 1 hora,
Cada 3 semanas hasta 6 ciclos, en aquellas pacientes
que no respondieron al esquema inicial con base en doxorrubicina.
Hormonoterapia
En pacientes post menopáusicas con receptores hormonales positivos y sin factores de mal pronóstico, el tratamiento adyuvante inicial puede ser con antiestrógenos durante 5 años o hasta progresión de la enfermedad.
Pacientes sometidas a quimioterapia adyuvante con receptores hormonales positivos reciben antiestrógenos por 5 años o hasta progresión de la enfermedad.
(Lea También: Seguimiento del Paciente Con Cáncer de Seno)
Estado III
El manejo inicial debe ser con terapia neoadyuvante. En casos especiales en que técnicamente es factible, se puede iniciar con cirugía.
Cirugía:
Estado IIIA (T0-2, N2 ,M0 o T3, N1-2, M0)
- Mastectomía: El tratamiento inicial es la mastectomía radical modificada o la mastectomía radical, con o sin reconstrucción inmediata o diferida.
- Cirugía conservadora: Cuando la paciente desea conservar el seno se inicia con quimioterapia neoadyuvante con miras a realizar procedimientos de tipo conservador (ver anexo para criterios de inclusión).
Estado IIIB (Cualquier T ,N3, M0, o T4 con Cualquier N, M0)
- Biopsia: La cirugía inicial se limita usualmente a la biopsia diagnóstica.
- Mastectomía: Como terapia inicial, en pacientes con tumor con edema localizado o tumor que requiera una intervención de tipo higiénico paliativa. Cuando se hace quimioterapia primaria (neoadyuvante) y la respuesta es favorable, la remoción del tumor residual se puede hacer con cirugía conservadora. La cirugía ablativa puede acompañarse de reconstrucción inmediata o diferida.
Radioterapia
Pacientes con cáncer de seno localmente avanzado T3 y T4, pacientes con tumores técnicamente inoperables y/o que no han respondido a la quimioterapia deben irradiarse a nivel de seno, fosa supraclavicular y región axilar. Se utiliza fraccionamientos entre 180 y 200 cGys por día, 5 veces por semana, hasta una dosis de 4.000 a 5.000 cGys. Se puede utilizar sobredosis al lecho del tumor, de acuerdo a la respuesta clínica.
- Radioterapia post operatoria: Se irradian pared torácica, axila y fosa supraclavicular, fraccionamiento, entre 180 y 200 cGys/día, 5 veces por semana, hasta una dosis entre 4.000 y 5.000 cGys.
- Radioterapia en cáncer de seno localmente avanzado, con preservación del seno. Es una opción para pacientes que responden significativamente a la quimioterapia neoadyuvante y posteriormente se practica cirugía conservadora. Se utilizan campos tangenciales y axilo-supraclaviculares, en fraccionamientos entre 180 a 200 cGys diarios, 5 veces por semana. Hasta una dosis entre 4.000 y 5000 cGys. Se puede utilizar refuerzo al nivel de lecho tumoral entre 1.000 a 2.000 cGys.
- Se recomienda radioterapia postoperatoria para lesiones mayores de 5 cm de diámetro, con compromiso de piel, fascia o músculo, tumores pobremente diferenciados, márgenes positivos quirúrgicos o muy cercanos, permeación linfática, 4 o más ganglios linfáticos axilares positivos, conglomerado ganglionar o compromiso extracapsular ganglionar.
Terapia sistémica
El tratamiento con quimioterapia y hormonoterapia en el estado III es igual al del estado II.
Estado IV
El curso clínico del estado IV es heterogéneo. El tratamiento incluye quimioterapia, hormonoterapia, radioterapia y cirugía limitada. La intención del tratamiento es paliativa.
Se debe determinar la localización y extensión de las metástasis, edad, periodo libre de enfermedad, estado de los receptores hormonales. El tratamiento debe ser orientado según el estado funcional de las pacientes.
Cirugía
- Ooforectomía: Está indicada en las pacientes premenopáusicas con receptores hormonales positivos. La respuesta hormonal a la ablación ovárica es inmediata.
- Mastectomía: De tipo paliativo, para disminuir volumen tumoral, sangrado o infección que no han sido controlados por otros métodos. Aquellas pacientes cuyo estado IV es definido por metástasis supraclavicular homolateral o edema de piel que sobrepasa los límites de la glándula mamaria y que respondan al tratamiento con quimioterapia pueden ser manejadas como el estado IIIB.
Terapia sistémica
El tratamiento de la enfermedad diseminada depende de las siguientes condiciones:
- La extensión y agresividad de la enfermedad.
- Estado de receptores hormonales del tumor primario.
- Estado menopáusico.
En las pacientes premenopáusicas, si sus condiciones lo permiten, el tratamiento inicial es con quimioterapia:
- Pacientes que acuden por primera vez con enfermedad metastásica reciben tratamiento de primera línea.
- Pacientes en quienes la enfermedad metastásica es el resultado de progresión de enfermedad previamente tratada, el esquema de manejo dependerá de la medicación recibida inicialmente.
Cuando no es posible dar tratamiento con quimioterapia inicialmente y en presencia de receptores hormonales positivos, se practica ablación de la función ovárica (ooforectomía quirúrgica o actínica). Como alternativa se pueden emplear análogos de la LHRH, seguidos de antiestrógenos.
En pacientes con amenorrea secundaria a la QT, se espera 3-4 meses para evaluar la función ovárica, a fin de determinar si requieren ooforectomía.
En mujeres postmenopáusicas asintomáticas con receptores hormonales positivos, el tratamiento inicial de elección es la hormonoterapia (antiestrógenos). Las pacientes que responden a antiestrógenos y presentan progresión tumoral, se benefician de una terapia hormonal según el siguiente cuadro.
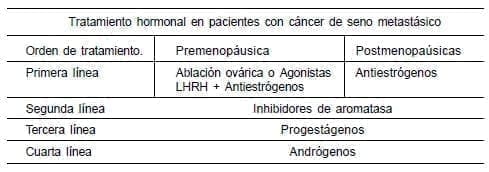
Las mujeres que progresen luego del manejo hormonal secuencial, se pueden beneficiar con quimioterapia.
Radioterapia
Esta indicada en el manejo local regional de aquellos estados IV por fosa supraclavicular o por edema de la piel que exhiben respuesta a la quimioterapia, son tratados como los T3 y T4. En las pacientes con pobre o ninguna respuesta, la intención de tratamiento será paliativa y la dosis será de 3000 cGy. Se hará electiva la paliación con dosis única de 1000 cGy, de acuerdo al estado general y pronóstico de la paciente.
Consideraciones Específicas
Carcinoma inflamatorio (T4D, cualquier N, M0)
Esta forma particular de cáncer mamario se caracteriza por su brusca aparición, curso clínico típico, con fenómenos similares a proceso inflamatorio, como: rubor, calor, edema, “piel de naranja”, dolor, y mal pronóstico a corto plazo. El cuadro histológico corresponde, en la mayoría de las veces, a carcinoma indiferenciado y las manifestaciones clínicas son provocadas por émbolos tumorales masivamente distribuidos en los linfáticos subdérmicos.
Sin embargo, no en todos los casos con cuadro clínico característico es posible identificar dichos hallazgos (menos del 50%).
Su tratamiento es con quimioterapia y cirugía para control local-regional, en atención a la agresividad de la enfermedad.
Se da tratamiento con radioterapia a la totalidad del seno y su drenaje ganglionar, con fraccionamiento entre 200 y 250 cGys, en 5 sesiones por semana, hasta una dosis entre 4.000 y 5.000 cGys.
Metástasis oseas
Producen dolor, fracturas patológicas, hipercalcemia, mielosupresión, compresión epidural y/o radiculopatías cuyo estudio y tratamiento es multidisciplinario.
Cuando por imágenes se evidencia compromiso metastásico de la cortical mayor del 50% en un hueso largo, se debe considerar cirugía ortopédica, de tipo profiláctico. Las fracturas patológicas deben ser estabilizadas y posteriormente se administra radioterapia.
Los bifosfonatos y en especial el pamidronato han demostrado que administrados en presencia de lesiones líticas disminuyen el dolor, la incidencia de fracturas patológicas y la necesidad de radioterapia. El pamidronato se administra en dosis de 90 mg, en infusión IV de 4 horas y cada 21 días.
La compresión epidural es una emergencia y su tratamiento se inicia con esteroides, dexametasona 10 mg iniciales y 4 mg IV cada 6 horas, seguida del tratamiento definitivo, descompresión quirúrgica o radioterapia.
Cuando la paciente con metástasis ósea presenta dolor, puede ser llevada a tratamiento con radioterapia con intención paliativa.
Efusión serosa
El derrame pleural maligno se trata sistémicamente y si no se logra controlar, se practican toracentesis repetidas. Cuando la expectativa de vida es mayor de 3 meses, está indicada la pleurodesis, que se la cual se puede realizar con varias sustancias como tetraciclina, bleomicina o talco, siendo este último el de preferencia en la institución.
El derrame pericárdico es una emergencia médica. Una vez sospechado y diagnosticado se debe llevar a drenaje, si existe indicación (pericardiocentesis, ventana pericárdica).
La ascitis derivada del compromiso hepático y/o peritoneal se maneja con restricción de líquidos, diuréticos de tipo espironolactona y paracentesis, cuando se requiera, en caso de ascitis a tensión.
Metástasis hepáticas
Su pronóstico es peor con respecto a pacientes con metástasis en otros sitios. Cuando se presenta con síntomas y/o alteración de las pruebas de función hepática, el tratamiento de elección es la quimioterapia, haciendo los ajustes de la dosis de acuerdo con la función hepática, o administrando los medicamentos con esquemas semanales, así:
- Docetaxel: 40mg/m2 infusión semanal durante una hora, por 6 semanas con descanso de 2 semanas, con el esquema de premedicación descrito anteriormente.
- Doxorrubicina: 20mg/m2 I.V. dosis semanal por 6 semanas, con descanso de 2 semanas.
- Vinorelbine: 30 mg /m2 en infusión de 20 minutos cada semana, por 3 semanas; descansa una semana y se reinicia.
En lesiones asintomáticas de bajo volumen es posible el tratamiento hormonal.
En metástasis hepáticas dolorosas de puede utilizar la radioterapia con fines paliativos.
Es importante tener en cuenta la tolerancia hepática, la cual es de 25 a 30 Gy, repartidos durante 3 a 4 semanas.
Metástasis cerebrales
El pronóstico es pobre y su tratamiento incluye esteroides (tipo dexametasona), adioterapia, cirugía y tratamiento sistémico de acuerdo con el estado funcional del paciente.
Compromiso leptomeningeo
Ocurre en el 5% de los pacientes con cáncer de seno, y se asocian con una alta morbilidad y mortalidad. La paciente se presenta con síntomas multifocales y signos que indican compromiso de diferentes niveles del sistema nervioso central. El diagnóstico se comprueba por la presencia de células malignas en el líquido cefalorraquídeo. El estudio imagenológico de elección es la resonancia nuclear magnética.
El tratamiento incluye:
- Radioterapia: produce paliación de los síntomas; los campos son holoencefalicos paralelos opuestos, con protección personalizada en escalera, 300cGy/3000cGy o 400cGy/2000cGy.
- Quimioterapia: Intratecal: mediante punción lumbar o reservorio de Ommaya.
La administración por punción lumbar es la más frecuente; se utiliza metotrexato 10mg/m2, hasta un máximo de 15 mg, con 8 mg de dexametasona, durante 10 min, teniendo la precaución de remover previamente la misma cantidad de LCR antes del procedimiento.
Este tratamiento se aplica 2 veces por semana, hasta que se negativice el LCR y nunca simultáneamente con la radioterapia.
- Sistémica: Las metástasis leptomeníngeas rompen la barrera hematoencefálica y permiten la penetración de una cantidad mayor del medicamento. Los medicamentos de elección son los lipofílicos.
- Cirugía: Básicamente se limita a la colocación del reservorio de Ommaya y, en algunos casos, a derivaciones para hidrocefalia.
Recurrencias
Deben ser tratadas con combinación de cirugía, terapia sistémica y radioterapia. El tratamiento de estas lesiones depende del tipo de recurrencia local: La recurrencia nodular en general puede ser removida quirúrgicamente; la recurrencia de tipo inflamatorio y diseminación linfangítica con frecuencia requiere tratamiento sistémico semejante al estado IV.
Cirugía: Extirpación local amplia con cierre primario. Aplicación de injertos y/o rotación de colgajos dependiendo de la magnitud de la cirugía.
Radioterapia: Se dan dosis de 5.000 cGys en fraccionamiento de 200 cGys día en las áreas comprometidas, en tumores resecados completamente.
Para lesiones menores de 3 cm podría darse un incremento adicional de 200cGy/1000 a 1500cGy y alcanzar una dosis de 60 a 65 Gy. Si las lesiones son mayores, el incremento adicional es de 200cGy/1500-2000 cGy, para lograr una dosis total de 65 a 75 Gy.
Terapia sistémica: Se trata igual que el estado IV.