5.12
Nayibe Cortés Rodríguez. Médica Especialista en Toxicología Clínica Especialista en Medicina Critica y Cuidado Intensivo Centro de Investigación, Información y Asesoría en Farmacología y Toxicología Clínica de Boyacá (CITOXBOY) Tunja, Boyacá.
Generalidades
Las metilxantinas incluyen cafeína, teobromina y teofilina. La teofilina y cafeína estan disponibles como medicamentos, la cafeína es la principal xantina comercializada como parte de bebidas energéticas, en tabletas o suplementos dietarios. Guaraná fruto de la Paullinia cupana es un arbusto trepador de la familia Sapindacea, originario de la Amazonia, encontrado en Paraguay, Perú, Argentina, Brasil, Colombia, Costa Rica y Venezuela y tiene alto contenido de cafeína1,6.
Son empleadas como adyudantes en analgesia para cefalea, migraña y cefaleas post-punción lumbar2. Una taza de café contiene entre 40 -150mg de cafeína1,4,5.
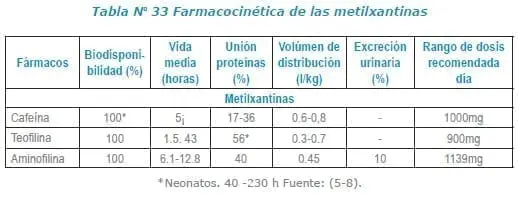
Farmacocinética
Mecanismo de acción y toxicidad
Las metilxantinas son fármacos inhibidores de la fosfodiesterasa, la inhibición de la fosfodiesterasa aumenta la producion de AMP ciclico (AMPc) y estímula los receptores adrenérgicos que causan el aumento de catecolaminas endógenas resultando en estimulación de los receptores adrenérgicos beta uno y beta dos, y bloqueo de los receptores de adenosina; la estimulación adrenérgica genera anormalidades metabólicas y predisposición a arritmias e hipotensión3.
La dosis letal calculada para cafeína en adultos es 100-200mg/Kg y en niños de 35mg/Kg y la muerte está asociada a niveles en plasma de cafeína mayores de 80μg/ml3.
En teofilina los niveles terapéuticos oscilan entre 5-15μg/ml con niveles levemente por encima de rango se ha reportado toxicidad, con dosis de 7,5mg/kg (niveles esperados:15 μg/ml); arritmias ventriculares, convulsiones y muerte están asociada a concentraciones en sangre de 80 -100 μg/ml1,3,4.
En teofilina con ligeros niveles por encima del rango terapéutico, la cinética de primer orden se convierte en orden cero, esto hace que pequeños cambios en dosis o del metabolismo pueden generar grandes cambios en la concentración en sangre. Se han estudiado algunos pacientes con sobredosis crónica de teofilina encontrando niveles de norepinefrina y dopamina elevados en comparación con los pacientes sin exposición a esta sustancia3.
Manifestaciones clínicas
Las manifestaciones clínicas dependen de estado de salud previo del paciente:
- Primero, Sistema gastro-intestinal: náuseas, emesis, diarrea3,4,8.
- Segundo, Sistema renal: poliuria1.
- Tercero, Sistema pulmonar: taquipnea, hipernea, alcalosis respiratoria e incluso falla respiratoria1.
- Cuarto, Sistema cardiovascular: arrítmias ventriculares y/o taquicardias supraventriculares. Los niños son más suceptibles a taquicardia supraventricular o ventricular prematuras1,3,4-8.
- Quinto, Musculo-esquelético: contracción muscular1.
- Sexto, Sistema Nervioso Central: convulsiones, temblor, fasciculaciones, ansiedad, irritabilidad, cefalea, alucinaciones1,3,4-8.
- Séptimo, pH y electrolitos: acidosis metabólica, hipokalemia, acidosis metabólica, hipomagnesemia, hipofosfatemia1,3, 4-8.
Diagnóstico, ayudas diagnósticas relevantes
Solicitar niveles séricos de teofilina, hemoleucograma, electrolitos, función renal, función hepática, lactato, electrocardiograma, gases arteriales iniciales y controles de acuerdo a la situación del paciente1,3,4-8.
Diagnóstico diferencial
- Primero, Intoxicación por beta dos adrenérgicos: albuterol, salbutamol, pueden causar emesis, taquicardia sinusal, temblor muscular, hipokalemia, hiperglicemia y acidosis metabólica, sin embargo, las arritmias cardiacas y convulsiones son poco frecuentes1,3,5-7.
- Segundo, Intoxicación por cocaína o anfetaminas: esta intoxicación puede causar agitación, convulsiones, arrítmias cardíacas, temblores, hipertesión, diaforesis3.
- Tercero, Intoxicación por hierro: en esta intoxicación la emesis es una señal inicial asociada a leucocitosis, hiperglicemia, acidosis metabólica taquicardia sinusal e hipotensión, las convulsiones son menos comunes3.
Intoxicación por salicilatos: los salicilatos típicamente causan una alcalosis respiratoria inicialmente y taquipnea marcada después de sobredosis aguda.
Sin embargo, emesis, taquicardia sinusal, hipotensión, alteración del estado mental con coma o convulsiones, y hiperglucemia son posibles hallazgos de esta intoxicación3.
Si hay evidencia de convulsiones o focalización se debe descartar lesiones en sistema nervioso.
(Lea También: Anti-inflamatorios no Esteroides (AINE))
Tratamiento
-
Medidas de soporte y emergencias, complete ABCD [ver Guía Generalidades de manejo del paciente intoxicado en el Servicio de Urgencias].
-
Anamnesis y evaluación del paciente y de la historia de consumo de medicamentos u otras sustancias del paciente (verifique con la familia o acudiente si la condición del paciente no lo permite).
-
Determine si se beneficia de lavado gástrico y de las indicaciones.
-
Carbón activado a dosis establecidas.
-
En el caso de uso de dosis repetidas de carbón activado o disminución del peristaltismo, después de administrar carbón activado, se puede utilizar manitol al 20% a dosis de 5 ml (1 g) por kilo vía oral, o hidróxido de magnesio 30 ml en una toma en el adulto o mayores de 12 años, 15 ml en niños de 6 a 11 años, y 5 ml en niños de 2 a 5 años.
-
Utilice protector gástrico preferiblemente omeprazol.
-
Utilice metoclopramida a dosis usuales para control de emesis y ondasetron como alternativa terapéutica.
-
En caso de hipotensión, reanimación volumetrica a 1cc/kg/hora. Si no hay respuesta luego de 2-3 litros se debe dar inicio de soporte vasopresor con noradrenalina previa remisión a UCI.
-
En caso de convulsiones utilizar benzodiacepinas o fenobarbital de acuerdo a disponibilidad:
— Diazepam: adultos 5-10mg lento diluido cada 10-15 minutos y niños 0.3-0.5mg /Kg cada 5 minutos a necesidad.
— Fenobarbital: adultos 10-20 mg/kg en 60 mL de solución salina 0.9% a 25-50 mg/kg/min, dosis adicionales de 120 mg cada 20 minutos; niños 15-20 mg/kg con dosis adicionales de 5-10 mg/kg. o en caso de Status Epiléptico se emplea 0.5 – 1 mg/kg/h.
— Midazolam así: 0.2 mg/kg bolo lento (2 minutos) y luego infusión de 0.05 mg/kg por hora (en bomba de infusión).
— La Fenitoina no muestra beneficios en convulsiones por metilxantinas1,3, 5-8.
-
Infusión de potasio a 3mEq/hora y ajuste de acuerdo a niveles de potasio reportados.
-
Si se presenta taquicardia supraventricular colapsante revierta eléctricamente según recomendaciones de ACLS.
-
Manejo de soporte y sintomático, seguimiento de acuerdo a comorbilidades y clínica del paciente.
-
Puede beneficiarse de hemofiltración arteriovenosa continua si la condición hemodinamica del paciente lo permite1,3, 5-8.
-
Vigilancia por lo menos 48 horas, si no presenta síntomas o complicaciones.
Valoración por Toxicología Clínica para continuar manejo especializado y consideración de otras medidas terapéuticas útiles en situación clínica grave. En caso de intento de suicidio siempre se debe realizar evaluación y manejo por los especialistas de Psiquiatría.
Criterios de remisión
- Injuria renal aguda,
- Hipotensión a pesar de reanimación volumétrica ( mínimo 2000cc),
- Alteración del estado de conciencia Glasgow menor 12 /15,
- Potasio menor 3.0 mEq/ l.
Criterios de UCI
- Lactato mayor de 2,0 mmol/L
- Alteración del estado de conciencia Glasgow menor 10/15
- Hipotensión a pesar de reanimación volumétrica (mínimo 2000cc).
Referencias
- 1. Hoffman RJ. Methylxanthines and Selective β2 –Adrenergic Agonists. En: Flomenbaun NE, Goldfrank LR, Hoffman RS, Howland MA, Lewin NA, Nelson LS et al. Goldfrank`s Manual of Toxicologic Emergencies. 9ª ed. New York. MacGraw-Hill; 2010. p.952-964.
- 2. Goodman L, Gilman A. Drogadición y abuso de drogas. Manual de farmacología y terapéutica. Mexico. MacGraw-Hill; 2010. p.385-399.
- 3. Peña LP, Parra S, Rodríguez CA, Zuluaga AF. Editores. Guía para el manejo del paciente intoxicado. 4 ed. Medellín. 2009.
- 4. UpToDate [base de datos en Internet].Wolters Kluwer Health.Lexicomp [actualizada en octubre 2015; acceso 30 de junio de 2016]. Perry H, Theophylline poisoning. Disponible en: http://www.uptodate.com.ez.urosario.edu.co/contents/theophylline-oisoning?source=search_result&search=Theophylline+poisoning&selectedTitle=1%7E29
- 5. Kerrigan S, Lindsey T. Fatal caffeine overdose: Two case reports. Forensic Science International. 2005;153: 67–69.
- 6. UpToDate [base de datos en Internet].Wolters Kluwer Health. Lexicomp [Fecha de acceso 30 de junio de 2016]. Caffeine: Drug information. Disponible en: http://www.uptodate.com.ez.urosario.edu.co/contents/caffeine-drug-information?source=search_result&search=cafeina&selectedTitle=1%7E150.
- 7. UpToDate [base de datos en Internet].Wolters Kluwer Health. Lexicomp [Fecha de acceso 30 de junio de 2016]. Theophylline: Drug information. Disponible en: http://www.uptodate.com.ez.urosario.edu.co/contents/theophylline-drug-information?source=search_result&search=teofilina&selectedTitle=1%7E150.
- 8. UpToDate [base de datos en Internet].Wolters Kluwer Health. Lexicomp [Fecha de acceso 30 de junio de 2016]. Aminophylline: Drug information. Disponible en: http://www.uptodate.com.ez.urosario.edu.co/contents/aminophylline-drug-information?source=search_result&search=aminofilina&selectedTitle=1%7E46.