6.7 (Pregunta 3)
En pacientes sometidos a cirugía, ¿cuál es el efecto de las estrategias perioperatorias que minimizan la pérdida de sangre sobre la morbilidad, mortalidad y transfusión sanguínea?
Evidencia
La técnica quirúrgica meticulosa es la piedra angular de la conservación intraoperatoria de la sangre. En el Cuadro 1 se resumen las medidas adicionales que contribuyen a la hemostasis quirúrgica.
Cuadro 1. Opciones de hemostasia quirúrgica
|
6.7.1 Donación autóloga preoperatoria (DAP)
El proceso de revisión sistemática identificó nueve estudios nivel I y dos ECA que estudiaban el efecto de la donación autóloga preoperatoria (DAP) en pacientes sometidos a cirugía.
Se encontró una sobre posición substancial entre muchas de las revisiones sistemáticas. Por lo tanto, dos revisiones de Cochrane, ambas de buena calidad, se escogieron como base de la revisión de la evidencia (131-132)
Requerimientos de transfusión
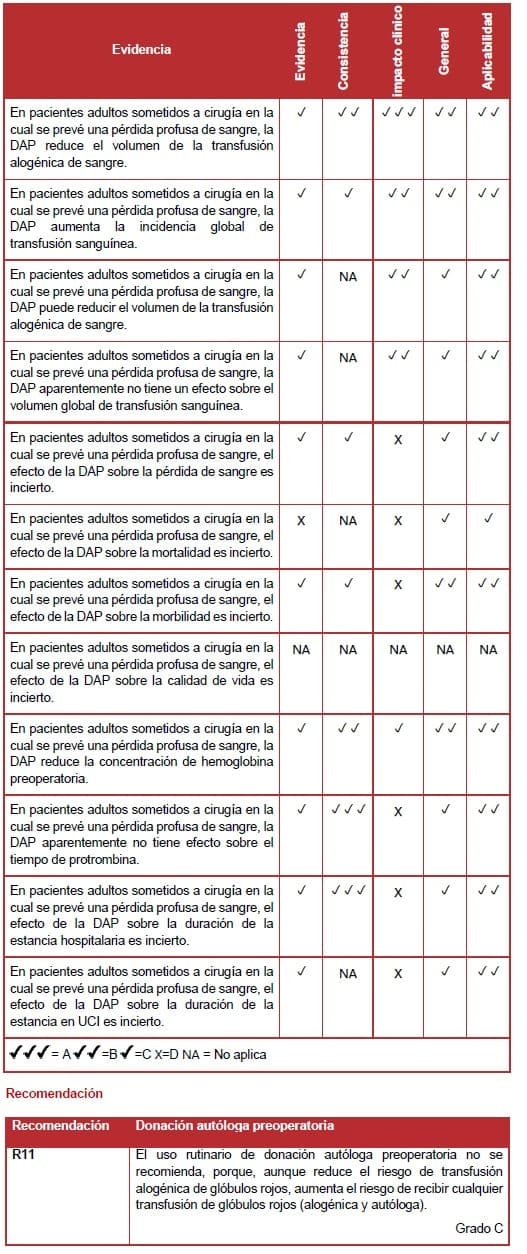
En pacientes adultos sometidos a cirugía en la cual se prevé una pérdida profusa de sangre. A pesar de que la DAP disminuye la incidencia de transfusión alogénica de GR. Ésta aumenta la incidencia global de transfusión de glóbulos rojos (132).
Los autores concluyeron que, a pesar de que el uso de la DAP le brinda al paciente una sensación de bienestar. Sabiendo que van a recibir su propia sangre si la necesitan, el proceso tiene sus propios riesgos.
Concentración de hemoglobina
Henry et al (2001) encontraron que los pacientes que eran sometidos a DAP. Tuvieron concentraciones de hemoglobina preoperatorias significativamente menores comparadas con los pacientes que no pre-donaron sangre (132).
Sin embargo, Bouchard et al (2008) encontraron que no había diferencia significativa en la concentración de hemoglobina entre pacientes con DAP y pacientes control, preoperatoriamente o 5 días después de la cirugía (133).
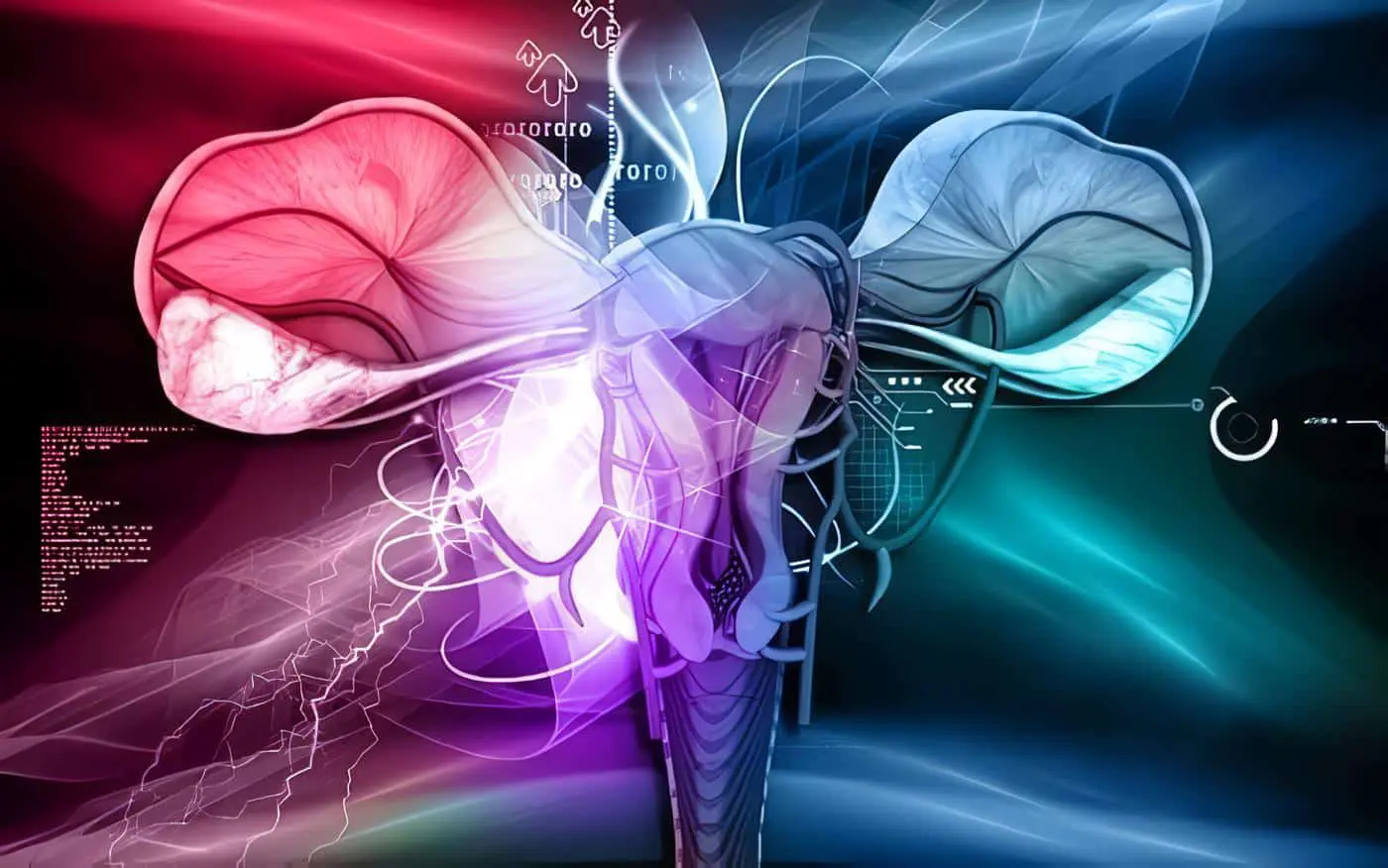
6.7.2 Prevención de hipotermia
La búsqueda de literatura encontró tres revisiones sistemáticas nivel I (134-136) y cinco estudios nivel II (137-141), de calidad variable, que examinaban el efecto de las estrategias de prevención de la hipotermia durante la cirugía.
Requerimientos de transfusión y pérdida de sangre
Un meta análisis relacionado con el efecto del tratamiento reportado en estudios nivel I y nivel II indicó que el uso de estrategias de prevención de la hipotermia resultaba en reducciones significativas en la incidencia de transfusión (22%) y pérdida sanguínea (14%).
Morbilidad
Un ECA reportó que la prevención de la hipotermia durante la cirugía reduce significativamente el riesgo de eventos cardíacos mórbidos e infección de la herida (136). Otro ECA encontró que la tasa de infección de la herida fue significativamente menor en pacientes que eran calentados preoperatoriamente (137).
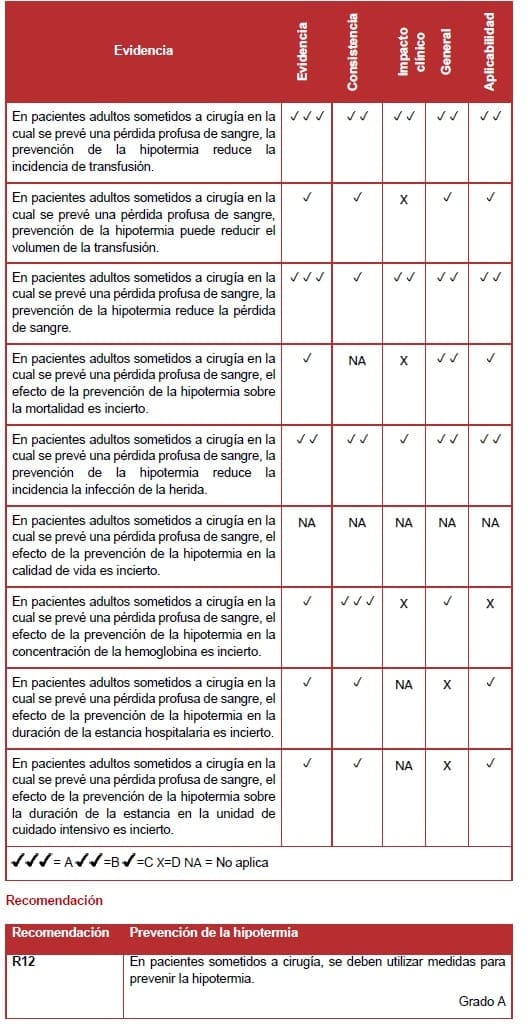
6.7.3 Posicionamiento adecuado el paciente
La revisión sistemática identificó seis ECA de moderada a buena calidad que examinaban el efecto de un posicionamiento apropiado del paciente durante la cirugía (142-145).
Cuatro estudios examinaron el efecto de la postura del paciente sobre la pérdida de sangre. De éstos, tres demostraron que el posicionamiento lateral, Trendelenburg inverso o prono reduce la pérdida de sangre (143, 146,147).
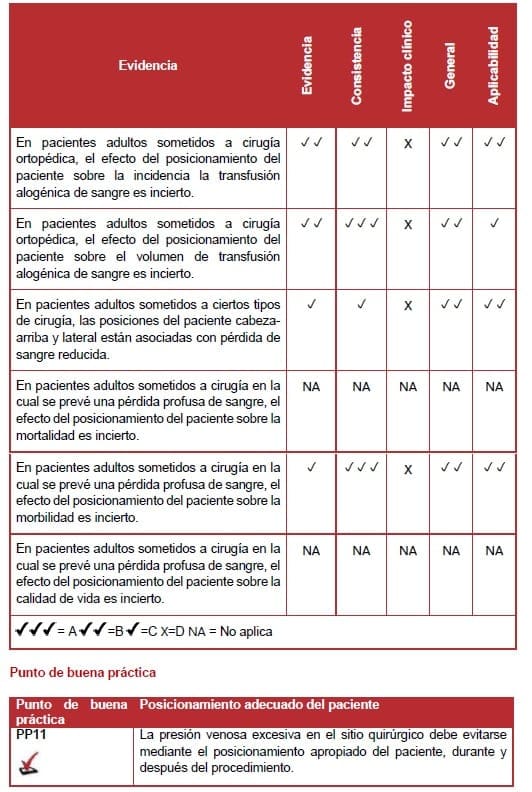
6.7.4 Hipotensión inducida deliberada
La revisión sistemática identificó un estudio nivel I que evaluaba el efecto de la hipotensión inducida deliberada sobre la pérdida de sangre y el volumen de transfusión en pacientes sometidos a cirugía ortopédica (148).
La revisión sistemática también identificó 10 estudios nivel II (ECA) de moderada a buena calidad. En pacientes sometidos a una variedad de procedimientos quirúrgicos (149-157).
El estudio nivel I incluyó 17 ECA, los cuales abarcaban seis diferentes métodos de hipotensión deliberada: nitroprusiato de sodio, anestesia volátil, prostaglandina E, bloqueo epidural, reminfentanil y propanolol. En 16 de los 17 ECA, la presión arterial media registrada estuvo entre 50- 80 mmHg.
En pacientes sometidos a prostatectomía radical o reemplazo de grandes articulaciones.
La hipotensión inducida deliberada se asoció con una reducción significativa de la pérdida de sangre operatoria.
La hipotensión inducida también redujo significativamente el volumen de transfusión sanguínea.
También, la incidencia de recibir una transfusión sanguínea en los grupos de hipotensión fue de 55.8%, comparado con 78.7% en los grupos control (148).
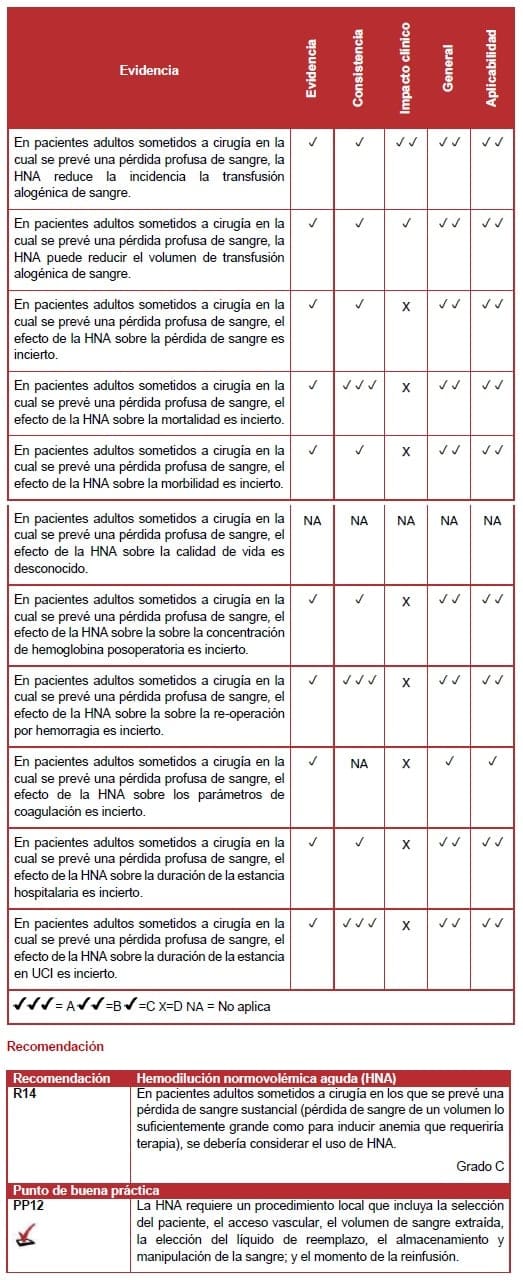
6.7.5 Hemodilución normovolémica aguda -HNA
La revisión sistemática identificó cinco estudios nivel I (131,158-161) y 14 estudios nivel II (ECA) (162–175) de calidad variable, que estudiaron el efecto de la hemodilución normovolémica aguda (HNA) en pacientes sometidos a cirugía.
Requerimientos de transfusión
Un meta análisis demostró que, en general, la incidencia y el volumen de la transfusión alogénica de sangre fueron significativamente menores para pacientes que recibieron HNA. Sin embargo, los métodos de la HNA difirieron entre los estudios, y los resultados no fueron consistentes para todos los tipos de cirugía estudiados.
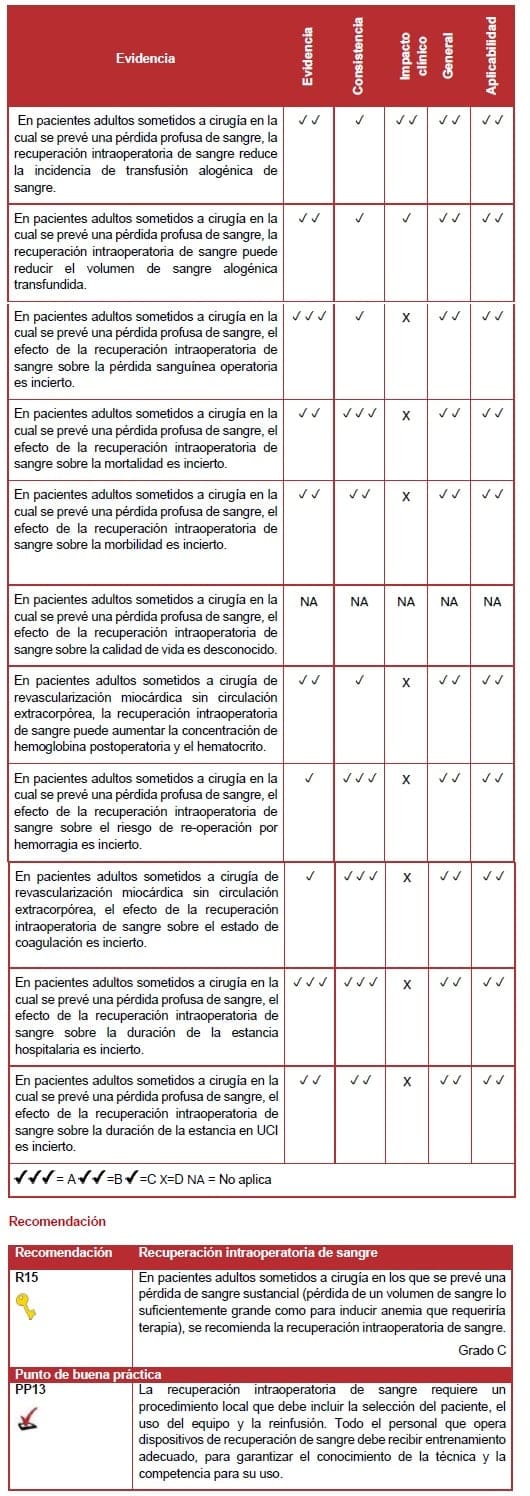
6.7.6 Recuperación intraoperatoria de sangre
La revisión sistemática identificó cinco estudios nivel I (159,176–179) y nueve estudios nivel II (ECA) (180–188), de moderada a buena calidad.
Requerimientos de transfusión
Los meta análisis encontraron que, en general, la incidencia y el volumen de sangre alogénica transfundida era significativamente menor para los individuos que recibían recuperación intraoperatoria de sangre.
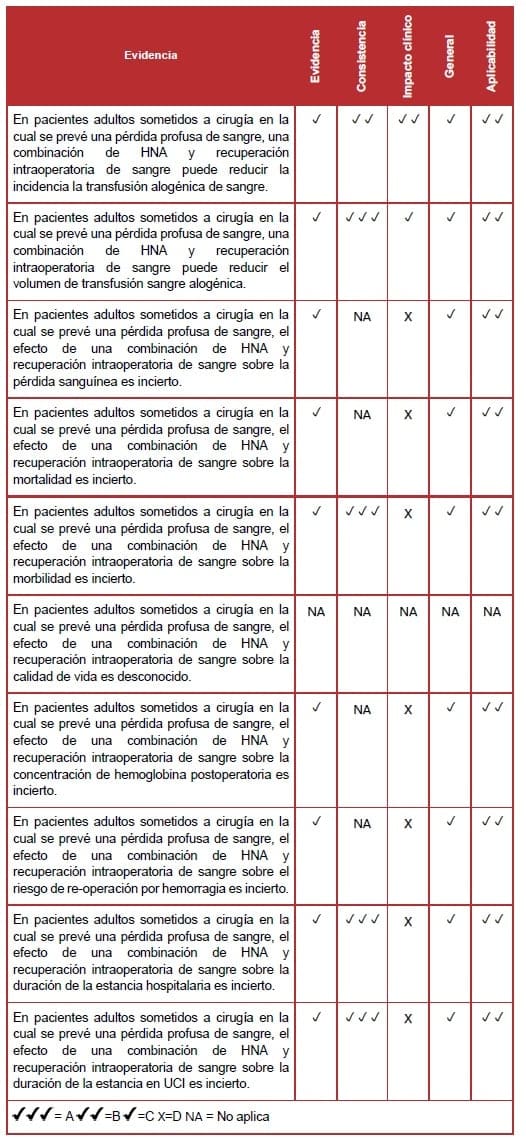
6.7.7 Hemodilución normovolémica aguda perioperatoria combinada con recuperación intraoperatoria de sangre.
La revisión sistemática identificó dos estudios nivel II (ECA), de moderada calidad, que examinaban el efecto combinado de HNA perioperatorio con la recuperación intraoperatoria de sangre (189-190).
Requerimientos de transfusión
Un estudio observó una reducción significativa tanto en la incidencia como en el volumen de sangre alogénico transfundido (189). El otro estudio encontró una reducción significativa en el volumen de sangre transfundida comparado con el control. Pero ningún efecto sobre la incidencia (190). Sin embargo, ningún estudio demostró un efecto aditivo de las intervenciones combinadas.
(Lea También: Efecto de los Componentes Sanguíneos sobre los Desenlaces)
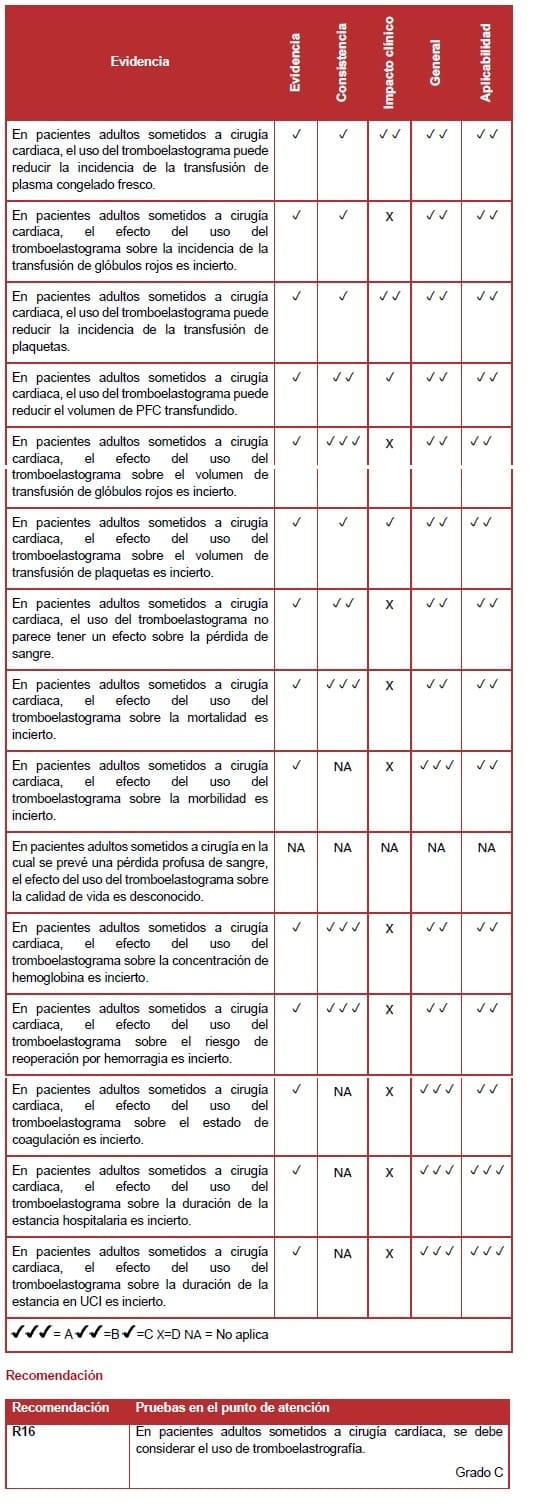
6.7.8 Pruebas de diagnóstico en el punto de atención (pruebas al lado del paciente – POCT por sus siglas en inglés)
Una revisión preliminar de la literatura encontró evidencia limitada sobre el efecto de las POCT más allá del tromboelastograma (TEG). El GD decidió limitar el alcance de esta intervención a estudios comparativos de TEG y TEG basadas en POCT, que sean de uso predominante intraoperatoriamente. Se identificaron cinco estudios nivel II y dos estudios nivel III, de baja a moderada calidad (190-195).
Requerimientos de transfusión
Un meta análisis encontró que el uso de un algoritmo de transfusión basado en TEG resultó en una reducción significativa de la incidencia de la transfusión con plasma congelado fresco (PFC) y plaquetas, y podría haber reducido la incidencia de transfusión de glóbulos rojos, comparado con el uso de un protocolo de transfusión que no estaba basado en TEG.
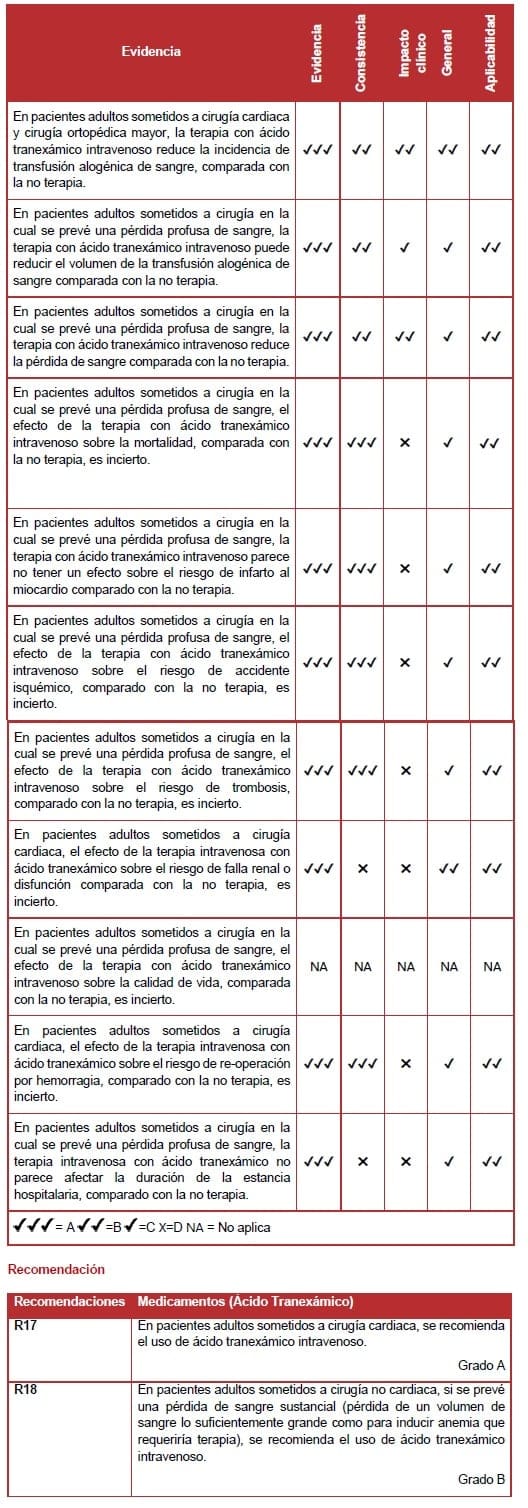
6.7.9 Administración de antifibrinolíticos
Ácido Tranexámico
La búsqueda sistemática de literatura por evidencia sobre la efectividad y seguridad del ácido tranexámico fue limitada a la comparación entre la terapia con el ácido tranexámico y la no terapia (ej. no tratamiento o placebo).
Por lo tanto, no se llevó a cabo una revisión sistemática formal comparando la acción del ácido tranexámico con otros agentes (ej. aprotinina, ácido ε-aminocaproíco y desmopresina).
La revisión sistemática identificó 19 estudios nivel I, de los cuales una revisión de Cochrane de buena calidad suministró la evidencia esencial para el ácido tranexámico intravenoso en la población perioperatoria de adultos (196), y cinco revisiones de moderada a buena calidad brindaron evidencia de soporte (197, 199-201, 208).
Adicionalmente, 13 estudios recientes (ECA) nivel II de variable calidad se identificaron, en los cuales se comparaba la terapia con ácido tranexámico intravenoso con la no terapia (205, 209-220).
En la revisión de la evidencia esencial, los autores notaron que los regímenes de dosis para el ácido tranexámico variaban significativamente entre estudios.
En los estudios cardiacos, la dosis de carga estaba entre los 2,5 mg/kg a 100 mg/kg, mientras que la dosis de mantenimiento estaba entre 0,25 mg/kg/hora a 4,0 mg/kg/hora suministrada por más de 1-12 horas (196). Variaciones similares en la dosis se observaron en estudios que atendían otros tipos de cirugías.
De tal forma, el GD no pudo recomendar un régimen de dosis basado en la evidencia. Los clínicos deben referirse a la información del fabricante para determinar la dosis para el escenario clínico.
Requerimientos de transfusión
Un meta análisis llevado cabo por Henry et al en el 2007 reportó que la terapia con ácido tranexámico reduce significativamente la incidencia de la transfusión alogénica en pacientes sometidos a cirugía cardiaca (en un 31%) y cirugía ortopédica mayor (en un 56%) (196).
En el subgrupo de ECA en los cuales se empleó un protocolo de transfusión. La terapia con ácido tranexámico resultó en una disminución significativa en la incidencia de la transfusión comparado con la no terapia.
Sin embargo, no había diferencias significativas en los estudios en los cuales no se utilizó un protocolo de transfusión.
De los estudios que reportaron transfusión de sangre alogénica en la población general del estudio. El meta análisis indicó que la terapia con ácido tranexámico reducía significativamente (en promedio de 1,12 unidades) el volumen de transfusión alogénica comparada con la no terapia (196).
Pérdida de sangre
Un meta análisis demostró que la terapia con ácido tranexámico reducía significativamente el volumen total de sangre perdida comparado con la no terapia (196).
Para pacientes sometidos a cirugía cardiaca o cirugía ortopédica. La reducción en la pérdida total de sangre fue aproximadamente 440 mL.
Mortalidad y morbididad
En general, el efecto del ácido tranexámico sobre la mortalidad y la morbilidad no es claro debido a los que los estudios tienen poca fuerza comparando la terapia con ácido tranexámico con la no terapia.
Un meta análisis indicó que el tratamiento con ácido tranexámico no estuvo asociado con un aumento en la mortalidad o morbilidad (196).
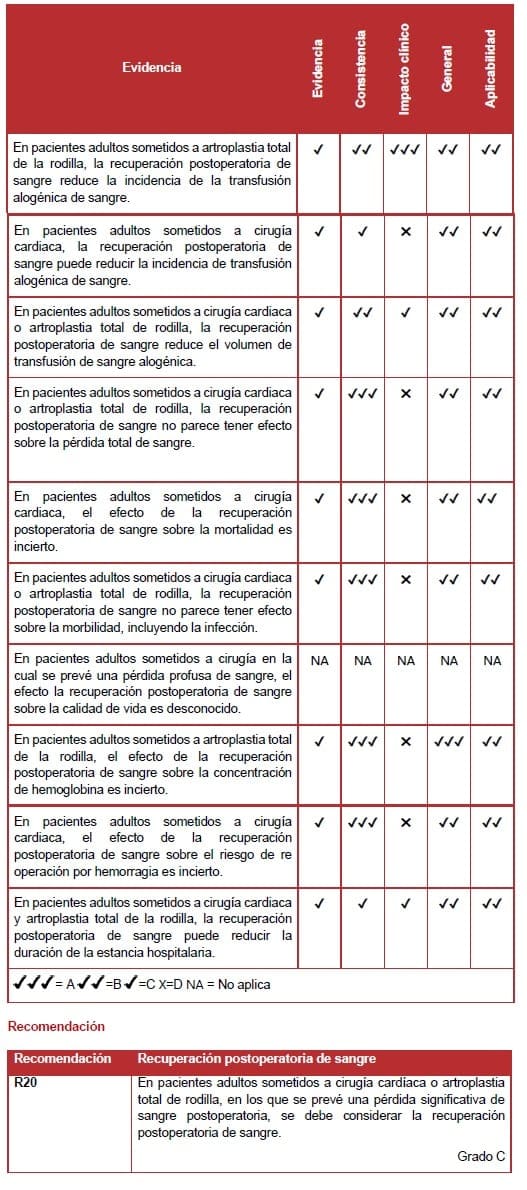
6.7.10 Recuperación postoperatoria de sangre
La revisión sistemática identificó cinco estudios nivel I, de moderada a buena calidad, y tres estudios nivel II, de baja a moderada calidad, relevante en la recuperación postoperatoria de sangre.
Requerimientos de transfusión
Un meta análisis mostró que el uso de la recuperación postoperatoria de sangre resultó en una reducción significativa en la incidencia de la transfusión en pacientes sometidos a cirugía ortopédica. Pero no en pacientes sometidos a cirugía cardiaca (176).
En estudios que utilizaron protocolos de transfusión, la recuperación postoperatoria de sangre resultó en una disminución significativa en la incidencia de la transfusión comparado con la no recuperación.
Sin embargo, no hubo diferencia significativa en los estudios dónde no se utilizó un protocolo de transfusión.
6.8 Desencadenantes para la transfusión de componentes sanguíneos (Pregunta 9)
En pacientes sometidos a cirugía, ¿a qué INR (tiempo de protrombina/ tiempo de tromboplastina activado). Para PFC, nivel de fibrinógeno para crioprecipitado y recuento de plaquetas para concentrados plaquetarios, deberían ser transfundidos los pacientes para evitar riesgos de eventos adversos significativos?
Evidencia
La revisión sistemática identificó 16 estudios relevantes (6 nivel II y 10 nivel III, de moderada a buena calidad) que examinaban el efecto de parámetros de coagulación anormal sobre los desenlaces en los pacientes sometidos a cirugía o procedimientos invasivos (221-235).
Estos estudios incluyeron un rango diverso de procedimientos invasivos, incluyendo biopsias (visceral, endoscopia, laparoscopia), canalización venosa central, punción lumbar, nefrostomía y arteriografía femoral.
No hubo evidencia suficiente para definir un umbral para el recuento de plaquetas, nivel de fibrinógeno o INR que estuviera asociado con eventos adversos significativos (221-235). El empeoramiento de la trombocitopenia podría estar asociado con un aumento en complicaciones hemorrágicas menores (222, 223, 228, 232,236).
Para Colombia el documento técnico “Control de calidad de componentes sanguíneos”3 del MSPS, INS e Invima proporciona información y dosis de los componentes sanguíneos cuando se toma la decisión de transfundir.

3 Disponible en http://www.ins.gov.co/lineas-de-accion/Red-Nacional-Laboratorios/Publicacio/Control%20de%20Calidad%20de%20Componentes%20Sangu%C3%ADneos.pdf